Опубликовано в журнале:
, дерматология, сентябрь 2005 г.ВИРУСНЫЕ ДЕРМАТОЗЫ У ДЕТЕЙ
И.М. КОРСУНСКАЯ *, Л.Н. МАЗАНКОВА, О.Б. ТАМРАЗОВА
Центр теоретических проблем физико-химической фармакологии РАН*, кафедра детских инфекционных болезней с курсом дерматовенерологии РМАПО, ДГКБ №7, МоскваПАПИЛОМОВИРУСНАЯ ИНФЕКЦИЯ
Бородавки - контагиозное вирусное заболевание, которое вызывается ДНК- содержащим папилломатозным типом вируса, обладающим дерматотропными свойствами. Дети чаще болеют вульгарными и подошвенными бородавками. Развитию процесса способствует снижение барьерно-защитных свойств кожи: ощелачивание водно-липидной кожной пленки, сухость, микротравмы, а также вегетоневрозы с акроцианозом или гипергидрозом.
Заражение наступает как при непосредственном контакте, так и через загрязненные предметы обихода. Определяются случаи массовых заболеваний среди школьников, заболевание нескольких детей в семье.
Вульгарные бородавки чаще наблюдаются в возрасте до 15 лет. Патологический процесс локализуется на коже пальцев, тыльной и ладонной поверхностей кистей. Эксфолиации могут также располагаться и на других участках кожного покрова (предплечьях, лице, волосистой части головы и др.). Вульгарные бородавки характеризуются наличием буроватого цвета невоспалительных плотных узелков размерами от 0,2 до 1,0 см в диаметре. Поверхность имеет шероховатый, зернистый и бугристый характер. Количество бородавок может колебаться от одной до нескольких десятков. Первоначально появившиеся бородавки считаются "материнскими", они имеют большие размеры по сравнению с окружающими "дочерними" элементами. Иногда бородавки сливаются образуя крупные конгломераты.
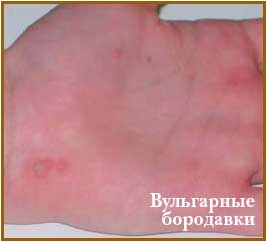
При локализации на коже век, туловища, складках, слизистой оболочке полости рта вульгарные бородавки приобретают нитевидные папилломатозные формы.
Второй разновидностью бородавок встречающихся в детском возрасте являются юношеские плоские бородавки. Они локализуются преимущественно на коже лица, лба, щек, тыльной поверхности кистей и представляют собой узлы величиной от 0,1 см до 0,5 см, элементы могут сливаться в крупные конгломераты, имеющие округлые и полигональные очертания. Поверхность бородавок плоская, цвет желтовато-сероватый.
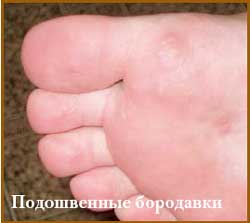
Другой разновидностью бородавок являются подошвенные бородавки локализующиеся в местах давления и травматизации стоп (подошва, межпальцевые промежутки, подногтевые участки). Бородавки представлены папулезными элементами размерами от 0,2 см до 1,0 см желтовато-коричневого цвета округлой формы. Бородавки резко болезненны, что затрудняет передвижение. Количество элементов варьирует от 1-2 до 10. На поверхности отмечается гиперкератоз, более выраженный в центре. После удаления центральной части бородавки обнаруживается влажная сосочковая поверхность мягкой консистенции.
При вульгарных, подошвенных и юношеских бородавках применяются разрушающие методы лечения: криодеструкция крупных элементов, диатермокоагуляция, лазеродеструкция. Более мелкие элементы могут быть разрушены такими препаратами, как солкодерм или кондолин. В любом случае после деструкции показано назначение на участки поражения противовирусных мазей, так как процесс склонен к рецидивированию. Мы применяли гель Виру-Мерц, активное вещество которого тромантадин, активен против ДНК-содержащих вирусов и эффективно используется в терапии простого герпеса, после деструкции крупных элементов бородавок в течение 7-10 дней, для предупреждения рецидивов заболевания, у 28 детей в возрасте от 5 до 13 лет. Препарат наносился сразу после деструкции. При наблюдении от 3 до 8 месяцев рецидивов заболевания не было. Кроме того, 19 детей с плоскими бородавками очень малых размеров получали гель Виру-Мерц 1 раз в день в течении 2-4 недель. Элементы регрессировали и в течение 6 месяцев наблюдения рецидивов не отмечалось. Побочных явлений при применении геля отмечено не было.
КОНТАГИОЗНЫЙ МОЛЛЮСК
Контагиозный моллюск вызывается крупным оспоподобным вирусом. Заболевание является контагиозным. Инфекция передается при непосредственном контакте с больным или через загрязненные предметы обихода. Чаще болеют дети. Описаны случаи эпидемий в детских садах-яслях.
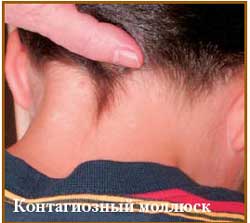
Инкубационный период длится от 2 недель до нескольких месяцев. Вначале на коже возникают мелкие, плоские узелки (0,1-0,2 см) беловато-желтого цвета с перламутровым оттеком, которые быстро становятся крупными (0,5-0,7 см) и принимают полушаровидную форму с центральным пупкообразным вдавлением. При надавливании на узелок выходит творожистая масса беловатого цвета, при микроскопических исследованиях которой выявляются дегенеративные овальные эпителиальные клетки с крупными протоплазматаческими включениями (моллюсковые тельца Липшютца). Элементы расположены изолированно, но могут сливаться, образуя крупные бляшки размерами до 1,0-2,0 см (гигантская форма), или располагаться на тонкой ножке (педикулярная форма).
Количество узелков чаще варьирует от 1-2 до 10. Описаны случаи генерализованного контагиозного моллюска, когда количество элементов достигает нескольких десятков. При этом элементы бывают мелких размеров (милиарная форма). Локализация высыпаний у детей чаще бывает на открытых участках кожного покрова (лицо, шея, грудь, тыльная поверхность кистей).
Лечение заключается в разрушении узелков контагиозного моллюска с удалением их содержимого. С этой целью используются методы выдавливания пинцетом, выскабливания острой ложкой, диатермокоагуляции, криотерапии, что довольно трудно сделать у детей. Для предупреждения рецидивов рекомендуется смазывание противовирусными мазями. Гель Виру-Мерц назначался сразу после деструкции в течение 7-14 дней. Лечение получили 14 детей в возрасте от 6 до 11 лет, при наблюдении в течение 6 месяцев рецидивов заболевания отмечено не было. 7 детей получали гель Виру-Мерц на мелкие элементы 1 раз в день в течение 2-3 недель, перед этим деструкция не проводилась, так как элементы были очень мелкие и в большом количестве. Регресс высыпаний наблюдался у всех детей. Каких-либо побочных эффектов отмечено не было.
| Июль 2008 г. |