Опубликовано в журнале, Consilium medicum, Том 8, №10Эффективность противовоспалительной терапии при острых респираторных вирусных инфекциях у взрослых в амбулаторной практике: результаты программы "Эскулап"
Л.И.Дворецкий, А.В.Полевщиков, А.С.СоколовОстрые респираторные вирусные инфекции (ОРВИ) занимают одно из лидирующих положений среди детского и взрослого населения по обращаемости за врачебной помощью, временной утрате трудоспособности, количеству потребляемых лекарств за период заболевания. В связи с этим остро стоит вопрос клинической и фармако-экономической оценки лечения ОРВИ при назначении тех или иных лекарственных препаратов.
Самым частым этиологическим фактором ОРВИ являются вирусы гриппа, парагриппа, респираторно-синцитиальные, аденовирусы, коронавирусы, вирусы ECHO и Коксаки.
В ответ на "вторжение" вирусов в слизистой оболочке дыхательного тракта развивается воспалительная реакция. Основными проявлениями воспалительной реакции, в которой самое активное участие принимают простагландины, лейкотриены, цитокины, гистамин и свободные радикалы, являются: отек, гиперсекреция, бронхоспазм, нарушение мукоцилиарного транспорта. Именно эти проявления воспалительной реакции лежат в основе формирования клинической картины ОРВИ: кашель, выделение мокроты, заложенность носа, боль в горле (рис. 1).
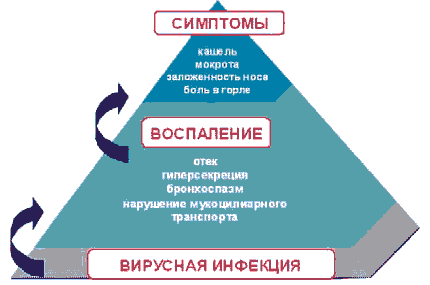
Рис. 1. Роль инфекционного воспаления в формировании симптоматики у больных ОРВИ.
В настоящее время терапия пациентов с ОРВИ носит преимущественно симптоматический характер и направлена главным образом на купирование основных проявлений ОРВИ. Ввиду того что пациент, как правило, имеет несколько симптомов поражения верхних и нижних дыхательных путей, в терапии ОРВИ на первый план выходит проблема полипрагмазии, пациенты с ОРВИ зачастую получают по 5-7 симптоматических препаратов. Последствиями этой проблемы становится развитие нежелательных явлений, плохая приверженность пациентов к лечению из-за необходимости следовать сложным схемам приема препаратов, удлинение сроков выздоровления и значительные экономические затраты пациента на лечение.
Говоря об этиотропной терапии ОРВИ, можно отметить еще две существующие на данный момент проблемы. Этиотропная противовирусная терапия данной категории пациентов затруднена из-за отсутствия на рынке эффективных и высокобезопасных препаратов. С другой стороны, клиническая практика показывает, что у данной категории пациентов неоправданно часто назначаются системные антибактериальные препараты при отсутствии в подавляющем большинстве случаев обоснованных показаний к этому. Это характерно не только для нашей страны. Так, например, в США при лечении взрослых больных в амбулаторных условиях антибиотики чаще всего выписывают по поводу острых респираторных заболеваний (синусит, фарингит, бронхит, неспецифические инфекции верхних дыхательных путей, включая обычную простуду) [1]. Нередко системные антибиотики при ОРВИ назначают под давлением самих пациентов, которые возлагают неоправданно большие надежды на эффективность этих препаратов, а также из-за нехватки времени у врача для проведения разъяснительной работы. Принятие решения о на значении больному ОРВИ системного антибактериального препарата нередко оправдывается стремлением предупредить развитие осложнений, хотя во многих клинических исследованиях показано, что назначение антибиотиков не ускоряет выздоровление и не предупреждает возникновение таких осложнений, как пневмонии, синуситы, отиты. В случаях замедленных темпов регрессии клинических признаков заболевания на фоне недостаточно эффективного симптоматического лечения и отсутствия патогенетической противовоспалительной терапии у врача возникают сомнения относительно вирусной природы заболевания, что также служит поводом для назначения системных антибиотиков. Негативными следствиями неоправданной антибактериальной терапии при ОРВИ является риск формирования антибиотикорезистентности, развития побочных эффектов, а также дополнительные затраты на лечение. С учетом этого ограничение необоснованного использования системных антибиотиков у больных ОРВИ будет способствовать не только уменьшению затрат больных и страховых учреждений, но и снижению риска возникновения побочных эффектов (включая анафилактический шок), а также развития антибиотикорезистентности.
Учитывая тот факт, что патофизиологической основой клинических проявлений ОРВИ является воспалительный процесс слизистых оболочек различных отделов респираторного тракта (носоглотка, гортань, трахея, бронхи), индуцируемый главным образом вирусами и реализуемый избыточной продукцией провоспалительных медиаторов и цитокинов, открываются реальные возможности решения перечисленных проблем в лечении ОРВИ с помощью использования методов патогенетической противовоспалительной терапии.
В арсенале противовоспалительных средств основное место занимают глюкокортикоиды и нестероидные противовоспалительные препараты (НПВП). Назначаемые обычно симптоматические препараты (противокашлевые, анальгетические и др.) не обладают противовоспалительной активностью, а НПВП не нашли своего места в лечении ОРВИ в связи с риском системных негативных эффектов (ульцерогенность, нефропатии, реакции гиперчувствительности и др.).
Особое место занимает фенспирида гидрохлорид (препарат "Эреспал", фирма "Сервье"), оказывающий, по данным многочисленных исследований, противовоспалительное действие главным образом на уровне слизистой оболочки респираторного тракта. Корригирующее влияние эреспала на воспалительный процесс в дыхательных путях обусловлено воздействием препарата как на сосудистую, так и на клеточную фазы воспаления.
Несмотря на то что эреспал не относится к известным группам нестероидных и стероидных препаратов, он оказывает сходное со стероидами действие в виде ингибиции активности фосфолипазы А2. Однако эреспал действует на активность фосфолипазы А2 не усилением синтеза белка-ингибитора фермента фосфолипазы А2, а тормозит ее активность посредством блокады транспорта ионов кальция в клетку. Недостаток ионов кальция снижает активность фосфолипазы А2, вызывая замедление каскада трансформации арахидоновой кислоты, что приводит к снижению образования простагландинов, лейкотриенов и тромбоксанов. При этом эреспал не имеет системных побочных эффектов кортикостероидов. Эреспал, являясь антагонистом Н1-гистаминовых рецепторов и ɑ-адренорецептров, тормозит сосудистую фазу воспаления. Наряду с этим эреспал ингибирует синтез одного из мощных цитокинов -фактора некроза опухоли ɑ (ФНО-ɑ). Таким образом, за счет комплексного противовоспалительного механизма действия эреспал уменьшает отек и гиперсекрецию, противодействует бронхоконстрикции, снижает обструкцию и гиперреактивность бронхов, улучшает муко-цилиарный клиренс.
Противовоспалительный эффект эреспала наряду с его тропностью к респираторному тракту послужил основанием для включения его в комплексную терапию острых воспалительных заболеваний верхних дыхательных путей у детей и взрослых.
Было показано, что у больных острым трахеобронхитом на фоне лечения эреспалом в суточной дозе 240 мг уже к третьему дню лечения отмечается достоверное уменьшение признаков интоксикации и кашля по сравнению с контрольной группой пациентов, принимавших только симптоматическую терапию. В этой группе регрессия клинических симптомов происходила в более поздние сроки [2].
В многоцентровом рандомизированном исследовании (программа ЭРА) [3], включавшем 1183 больных, показана высокая эффективность эреспала у больных острым фарингитом, тонзиллитом, ларинготрахеитом, острым бронхитом. Примечательно, что монотерапия эреспалом обеспечивает большую эффективность лечения ОРВИ по сравнению с традиционной терапией в виде более быстрого купирования респираторных симптомов, уменьшения вероятности осложнений. Так, по данным программы ЭРА, к концу исследования выздоровели 94% пациентов в группе пациентов с острым бронхитом, принимавших эреспал в качестве монотерапии, и только 54,7% в контрольной группе пациентов, получавших комплексную симптоматическую терапию.
В крупномасштабном исследовании эффективности эреспала у детей с ОРВИ легкой и средней тяжести (программа ЭЛЬФ) отмечено более быстрое купирование симптомов воспаления (кашель, выделение мокроты, ринорея, заложенность носа) по сравнению с традиционной терапией, высокая эффективность эреспала в режиме монотерапии (61,4%), меньшая потребность в дополнительном назначении других медикаментов [4].
Эреспал обеспечивает высокую эффективность в лечении больных воспалительными заболеваниями околоносовых пазух и среднего уха [5].
Таким образом, результаты проведенных исследований свидетельствуют о клинической эффективности препарата "Эреспал" в виде более быстрого купирова ния симптомов воспаления у больных различными нозологическими формами ОРВИ. Во всех исследованиях подчеркивается хорошая переносимость препарата. Так, по данным программы ЭЛЬФ, переносимость эреспала оценена родителями детей, принимавших препарат, как отличная и хорошая в 96% случаев.
Целью данного исследования явилась оценка эффективности и безопасности эреспала у больных ОРВИ трудоспособного возраста (20-55 лет) и анализ фармакоэкономической целесообразности его назначения в амбулаторной практике по сравнению с традиционной терапией.
Материал и методы
В многоцентровое открытое рандомизированное контролируемое исследование включены 730 больных в возрасте 20-55 лет с различными нозологическими формами острых инфекционных воспалительных заболеваний дыхательных путей, не принимавших эреспал по меньшей мере за 14 дней до включения, не имевших критерии исключения и подписавших информированное согласие.Критериями исключения считали: возраст моложе 20 и старше 55 лет, повышенную чувствительность к эреспалу (по данным анамнеза), тяжелые соматические заболевания (сердечная и дыхательная недостаточность, онкологические заболевания и др.), хронический бронхит или хроническая обструктивная болезнь легких, лечение антибиотиками местного и системного действия, НПВП, иммуномодулирующими средствами по поводу интеркуррентных заболеваний, беременность и кормление грудью.
Лечение. Больные были разделены на две группы: 405 больных получали эреспал (группа 1), а 325 больных (группа 2) - традиционную терапию антисептическими средствами (полоскания, пастилки, жевательные таблетки), муколитическими, антигистаминными препаратами, парацетамолом. В группе эреспала исключали назначение муколитических, отхаркивающих, антигистаминных препаратов и НПВП, кортикостероидов, иммуномодулирующих препаратов, но допускали прием парацетамола. В контрольной группе запрещали прием НПВП и кортикостероидов. Эреспал назначали в дозе 80 мг 3 раза в день. Длительность лечения в обеих группах составляла 10-14 дней.
Сравниваемые группы были сопоставимы по половозрастному составу и нозологической структуре, что подтверждается критерием χ2 для многопольной таблицы 2х7 (р>0,05). По степени тяжести заболевания исследуемые группы также были полностью сопоставимы. В группе 1 (эреспал) легкая форма заболевания диагностирована в 50,2% случаев, более тяжелая - в 49,8% случаев. В группе 2 (контроль) легкая форма заболевания отмечена в 48,3% случаев, а более тяжелая - в 51,7% случаев. В обеих группах первые симптомы заболевания проявились у больных в среднем за 2 дня до обращения за врачебной помощью: 1,85±0,07 дня в группе эреспала и 2,05±0,08 дня в группе контроля.
Мониторинг больных осуществляли на протяжении 10-14 дней, в течение которых предусматривали 4 визита пациента к врачу:
визит 1 - включение больного в программу; визит 2 - после 3-4 дней лечения; визит 3 - после 6-7 дней лечения. В случае выздоровления - окончание наблюдения. При сохраняющихся симптомах заболевания - продолжение лечения; визит 4 - после 10-14 дней лечения при необходимости продолжения лечения после визита 3. Оценку эффективности лечения осуществляли как непосредственно сам больной на основании заполнения дневника пациента, так и врач во время визитов.
Оценивали объективные данные состояния пациента и динамику симптомов заболевания, переносимость лекарственного препарата, восстановление трудоспособности. Кроме того, результаты лечения врач оценивал как отличные, хорошие, удовлетворительные и отсутствие эффекта. Оценку эффективности лечения проводили как глобально, независимо от нозологической формы, так и отдельно по каждому заболеванию.
Проведен совокупный фармакоэкономический анализ терапии двух групп и оценка дней временной не трудоспособности.
Анализ и статистическая обработка результатов. При анализе 730 анкет из группы эреспала были исключены 24 пациента в связи с получением антибиотиков на этапе включения в исследование и 27 пациентов, не соответствующих возрастному критерию включения (до 20 или свыше 55 лет), а также в связи с применением на фоне эреспала аспирина и других НПВП, отхаркивающих, муколитических, антигистаминовых, иммуномодулирующих препаратов или кортикостероидов.
Дальнейший сравнительный анализ полученных результатов проводили для 381 пациента группы эреспала и 298 пациентов контрольной группы (табл. 1).
Таблица 1. Нозологическая структура в исследуемых группах (в %)
Диагноз Эреспала (n=381) Контроль (n=298) Острый ринит (0Р) 12 9 Острый фарингит (0Ф) 21 15 Острый тонзиллит (0ТЗ) 2 4 Острый ларингит (0Л) 8 7 Ларинготрахеит (0ЛТ) 17 18 Острый трахеит (0ТХ) 22 22 Острый бронхит (0Б) 18 25 Результаты и обсуждение
Эффективность лечения, по данным врачебной оценки. В группе больных, получавших эреспал, эффективность как отличную врачи оценили в 46,46% случаев, как хорошую - в 44,62% случаев, как удовлетворительную - в 8,92% случаев и отсутствие эффекта не было зарегистрировано ни в одном из случаев. В контрольной группе отличная эффективность была отмечена в 15,44% случаев, хорошая - в 43,29%, удовлетворительная - в 39,60% и отсутствие эффекта наблюдали в 1,67% случаев. Согласно критерию χ2 для многопольной таблицы 2х4 распределение оценок эффективности между группами высокодостоверна (p<0,001). Обобщенные по всем диагнозам результаты врачебной оценки эффективности терапии в исследуемых группах приведены на рис. 2.
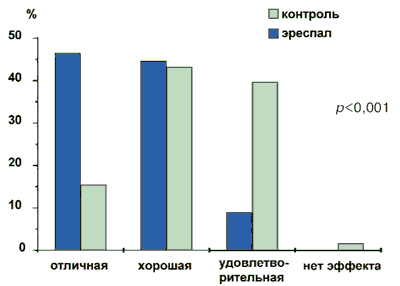
Рис. 2. Врачебная оценка эффективности терапии независимо от нозологической формы ОРВИ (% врачей).
Эффективность лечения, по данным субъективной оценки пациентов. При оценке эффективности проводимого лечения в обеих группах использовались субъективная оценка больных на основании анализа дневника пациента и указаний на сроки исчезновения того или иного симптома при различных нозологических формах ОРВИ. Благодаря комплексному патогенетическому противовоспалительному действию эреспал сочетает эффект нескольких классов симптоматических препаратов, что позволяет быстро снизить остроту основных симптомов поражения как верхних, так и нижних дыхательных путей. Данные субъективной оценки эффективности терапии больными (на основании дневников пациентов) свидетельствуют о достоверно более раннем исчезновении различных симптомов ОРВИ в группе эреспала (табл. 2).
Таблица 2. Динамика исчезновения симптомов при различных нозологических формах ОРВИ
Симптом Острый ринит Острый фарингит Острый тонзиллит Острый ларингит Ларинготрахеит Острый трахеит Острый бронхит Выделения из носа + + - - + + + Заложенность носа - - - - + - + Кашель - + - - + - - Выделение мокроты + + - - + - - Чихание - + - - + + + Боль в горле - + - - + - + Осиплость голоса - + - - + + + Головная боль - - - - - - + Слабость + - - - - - - Одышка + + - - + + - Повышенная утренняя температура - - - - - - + Повышенная вечерняя температура - - - - - - - Примечания. "+" - в группе эреспала симптом исчезал достоверно раньше по сравнению с группой контроля, р<0,05.
Малочисленность выборок при остром тонзиллите (6 пациентов группы эреспала и 13 пациентов контрольной группы) предопределила отсутствие выраженных достоверных различий между группами.
При анализе средних сроков исчезновения симптомов независимо от конкретной нозологической формы выявлены статистически достоверные различия в сроках исчезновения таких респираторных симптомов, как кашель, выделение мокроты и одышка, которые, по мнению больных, исчезали раньше при назначении эреспала (рис. 3).
ОР - острый ринит, ОФ - острый фарингит, ОТЗ - острый тонзиллит, ОЛ - острый ларингит, ОЛТ - острый ларинготрахеит, ОТХ - острый трахеит, ОБ - острый бронхит Рис. 3. Сроки исчезновения кашля, мокроты, одышки независимо от нозологической формы ОРВИ.
Известно, что указанные симптомы в наибольшей степени вызывают дискомфорт у больных, в связи с чем именно темпы их регрессии позволяют оценивать клинический эффект того или иного лекарственного препарата. Более выраженная эффективность эреспала по сравнению с традиционной, главным образом симптоматической терапией, обусловлена противовоспалительной активностью препарата. За счет комплексного противовоспалительного механизма действия эреспал уменьшает отек и бронхообструкцию, регулирует объем и вязкость образующего секрета, что способствует более быстрому купированию всех симптомов, в основе которых лежит воспалительный процесс респираторных слизистых оболочек, особенно на уровне нижних дыхательных путей (трахея, крупные бронхи).
Таким образом, назначение терапии пациентам с ОРВИ с использованием эреспала обосновано и особенно целесообразно при "развернутой картине" ОРВИ, т.е. с выраженным воспалением слизистой оболочки всего дыхательного тракта. Особенно ярко преимущества эреспала проявляются у пациентов с ринитом, фарингитом, ларинготрахеитом и бронхитом.
Количество использованных препаратов. Одним из критериев эффективности лечения являлась потребность в приеме препаратов дополнительно к первоначально назначенному лечению, а также количество принимаемых пациентом лекарственных средств. Оценка этих параметров в терапии ОРВИ очень важна, так как полипрагмазия, даже вынужденная, чаще сопряжена с более высоким риском развития побочных эффектов и требует больших затрат на лечение. Лечение в режиме монотерапии у больных группы эреспала удалось провести в 44,6% случаев. В то время как в контрольной группе этот показатель практически в 3 раза ниже - только 13,4% больных контрольной группы принимали 1 препарат. Как видно на рис. 4, у больных контрольной группы значительно чаще по сравнению с группой эреспала использованы от 3 до 5 препаратов (66,1% пациентов), а у 4,4% больных число назначаемых препаратов достигало 6-7.
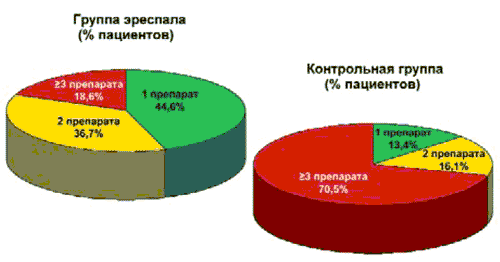
Рис. 4. Количество использованных препаратов в группе эреспала и группе контроля.
При анализе дополнительно назначаемых лекарственных препаратов оказалось, что в группе эреспала назначали преимущественно парацетамол (45,7%) и витаминные препараты, разрешенные протоколом исследования. Обращает на себя внимание, что ни у одного пациента не было необходимости в дополнительном назначении антисептиков, муколитических, отхаркивающих и антигистаминных препаратов, в то время как в контрольной группе муколитики и антигистаминные средства назначали в 69,5 и 42,6% случаев соответственно. Наиболее часто муколитические и отхаркивающие препараты назначали больным ларинготрахеитом, острым трахеитом и острым бронхитом, а антигистаминные средства использовались не менее чем у 40% больных со всеми нозологическими формами.
Существенно, что в группе больных, леченных эреспалом, только 4 (1,1%) пациентам были назначены антибиотики. В то же время в контрольной группе антибиотики назначали в 41,3% случаев, что могло свидетельствовать о развитии бактериальных осложнений в условиях сохраняющегося воспаления (табл. 3).
Таблица 3. Дополнительно использованные препараты в группе эреспала и контрольной группе (в %)
Использованные препараты Эреспал (n=381) Контроль (n=298) Антисептики - 31,5 Муколитики и отхаркивающие - 69,5 Антигистаминные - 42,6 Парацетамол 45,7 49,3 Антибиотики 1,1 41,3 Иммуномодуляторы - 17,4 Капли в нос 7,6 34,2 Витамины 22,3 31,5 Другие препараты 2,1 3,4 Оценка временной нетрудоспособности. Учитывая то, что в исследовании участвовали пациенты трудоспособного возраста (20-55 лет), было важно оценить влияние назначаемой терапии на сроки восстановления трудоспособности пациентов с ОРВИ, так как экономические потери, связанные с днями нетрудоспособности, часто не учитываются при оценке целесообразности назначения той или иной схемы лечения. Во всех случаях, кроме острого тонзиллита, число дней временной нетрудоспособности в группе эреспала было достоверно (p<0,05) меньше, чем в контрольной группе (рис. 5).
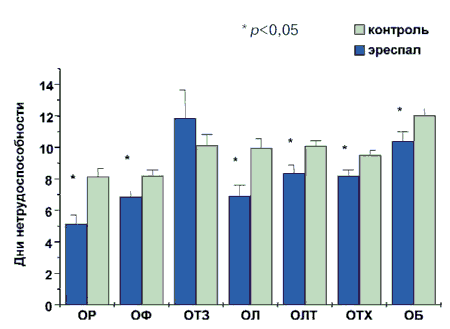
Рис. 5. Число дней временной нетрудоспособности у больных с различными нозологическими формами ОРВИ.
Среднее число дней временной нетрудоспособности у больных, получавших лечение эреспалом, составило 8,58±0,25 дня, в то время как в контрольной группе - 9,96±0,18 дня (p<0,001).
Анализ стоимости лечения (рис. 6).
ОР - острый ринит, ОФ - острый фарингит, ОТЗ - острый тонзиллит, ОЛ - острый ларингит, ОЛТ - острый ларинготрахеит, ОТХ - острый трахеит, ОБ - острый бронхит. Рис. 6. Стоимость лечения больных с различными нозологическими формами ОРВИ.
Данные совокупного фармакоэкономического анализа лечения пациентов с ОРВИ показали, что в группе эреспала стоимость терапии была в среднем в 2 раза ниже, чем в контрольной группе, и достоверно отличалась от нее (p<0,05). Так, средняя стоимость курса эреспала (монотерапия) составила 8,22±0,15 дол. США, а с учетом применения других препаратов, разрешенных программой ЭСКУЛАП, - 8,73±0,22 дол. США. Средняя стоимость лечение в контрольной группе для всех заболеваний составила 15,95±1,11 дол. США. По этому показателю различия между группами носят высокодостоверный характер (p<0,001).
C учетом уменьшения дней нетрудоспособности у больных, принимавших эреспал, стоимость лечения в целом может оказаться еще ниже, чем затраты в контрольной группе больных, получавших традиционную терапию.
Переносимость и безопасность лечения. Оценку безопасности терапии эреспалом осуществляли путем анализа ее переносимости врачом и пациентом. В 97,6% случаев не отмечено никаких побочных явлений при назначении эреспала. Только в 1% случаев потребовалось отменить препарат, а в 1,4% случаев уменьшение дозировки позволило продолжить терапию.
Заключение
Результаты программы ЭСКУЛАП свидетельствуют о достоверно более высокой клинической эффективности терапии с использованием эреспала по сравнению с традиционной терапией у больных с различными нозологическими формами ОРВИ. Эффективность эреспала оценена врачами как отличная и хорошая в 91% случаев по сравнению с 58,7% в группе контроля.При терапии эреспалом отмечено достоверно более быстрое купирование различных симптомов ОРВИ, что сокращает сроки выздоровления пациентов и способствует более быстрому восстановлению трудоспособности. В группе эреспала количество дней нетрудоспособности на 14% меньше, чем в группе контроля.
Возможность монотерапии эреспалом (44,6% случаев) наряду с безопасностью препарата обеспечивает более высокую комплаентность пациентов, уменьшает риск развития последствий полипрагмазии и уменьшает стоимость лечения больных ОРВИ. Фармакоэкономический анализ показал, что терапия ОРВИ с использованием эреспала в 2 раза дешевле по сравнению с группой контроля, в которой Эреспал не назначали.
Таким образом, использование эреспала в терапии больных ОРВИ в амбулаторной практике в качестве базового препарата позволяет осуществить патогенетический подход к лечению данного заболевания, повышает качество оказываемой помощи и экономит средства пациента (рис. 7).
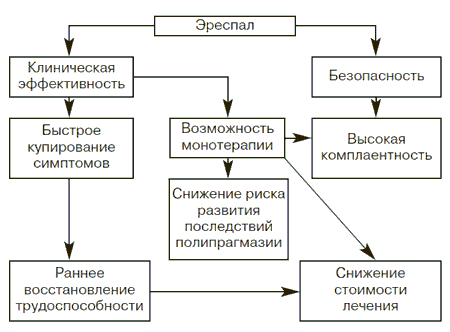
Рис. 7. Преимущества назначения эреспала при лечении ОРВИ.
Литература
1. Snow V, Mottur-Pilson C, Gonzalesw R. Principles of appropriate antibiotic use for treatment of nonspecific upper respiratory tract infections in adults. Ann Intern Med 2001; 134:487-9.
2. Белевский АС. Возможности оптимизации терапии острых бронхитов на фоне ОРВИ.Лечащий врач. 2001; 38.
3. Козлов ВС., Шиленкова ВВ, Чистякова ОД. Роль воспаления в патогенезе респиратрных заболеваний. Consilium Medicum 2003; 5 (1).
4. Геппе НА Вопр. совр. педиатр. 2005; 2 (4).
5.ЛучихинЛА, Гуров АВ, Коваленко СН. Эреспал в комплексной патогенетической терапии синусита. Новости отоларингол. илогопатол. 2001; 3 (27): 109-12.
| Ноябрь 2012 г. |