Опубликовано в журнале:
«Consilium medicum», 2013, Том 15, №5, с. 32-37Триметазидин в лечении хронической сердечной недостаточности у больных с ишемической болезнью сердца
Т.А.Федорова, Ю.В.Ильина, М.К.Рыбакова, И.А.Максимова
Кафедра терапии факультета послевузовского профессионального образования врачей ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава РФ
Хроническая сердечная недостаточность (ХСН) остается актуальной проблемой здравоохранения во многих странах мира. Несмотря на достигнутые за последние годы успехи в лечении, летальность при этой патологии остается высокой. Среди причин, ведущих к развитию ХСН, наиболее частой является ишемическая болезнь сердца (ИБС) [1, 2].
Патогенез сердечной недостаточности представляется сложным многофакторным процессом, в основе которого лежит заболевание сердечно-сосудистой системы, ведущее к активации ряда нейрогуморальных систем. При ИБС хроническая дисфункция миокарда обусловлена необратимыми фиброзными изменениями вследствие перенесенного инфаркта миокарда, а также разными ишемическими синдромами, такими как острая ишемия миокарда, безболевая ишемия миокарда, «спящий» и «оглушенный» миокард. Ишемия миокарда сопровождается снижением систолической функции левого желудочка (ЛЖ) уже спустя несколько секунд [3, 4]. Комплекс метаболических расстройств ведет к снижению сократительной функции, а в конечном итоге – к гибели кардиомиоцитов [5]. Снижение сердечного выброса вызывает включение ряда компенсаторных механизмов поддержания кровообращения на необходимом уровне. Создается порочный круг: повреждение миокарда с ухудшением его сократительной способности ведет к повышению активности ренин-ангиотензин-альдостероновой, калликреин-кининовой, симпатоадреналовой и других систем, а те, в свою очередь, оказывают дополнительное повреждающее действие на миокард. Важнейшая роль в этом процессе принадлежит повышенному уровню норадреналина. Использование b-адреноблокаторов (БАБ) в этих условиях позволяет уменьшить потребление кислорода кардиомиоцитами, снижает их перегрузку кальцием и восстанавливает чувствительность к внешним стимулам. В итоге при длительном лечении БАБ происходит повышение сердечного выброса.
Основными энергетическими субстратами для кардиомиоцитов являются свободные жирные кислоты (ЖК) и глюкоза. В обычных условиях ЖК обеспечивают 60–80% всего аденозинтрифосфата (АТФ) в миокарде [6]. Однако они являются менее рентабельным источником энергии, так как при их окислении по сравнению с глюкозой на выработку одного и того же количества АТФ требуется примерно на 10% больше кислорода.
При умеренной ишемии гликолиз становится основным источником энергии. Для его поддержания используются запасы гликогена. В условиях выраженной ишемии образование АТФ происходит исключительно в результате гликолиза. Преобладание интенсивности гликолиза над окислительными процессами ведет к накоплению избыточного количества протонов [7, 8]. Эти протоны обмениваются преимущественно на ионизированный кальций, вследствие чего развивается перегрузка кардиомиоцитов кальцием. После восстановления кровотока основным источником АТФ являются ЖК. Высокие концентрации ЖК ингибируют активность пируватдегидрогеназного комплекса, что снижает величину отношения окисления глюкозы к гликолизу [9].
Определенные перспективы в обеспечении цитопротекции, а следовательно, сохранении и, возможно, улучшении сократительной способности связаны с использованием препаратов, способных оказывать положительное влияние на нарушенный метаболизм ишемизированных кардиомиоцитов. На моделях экспериментальной гипоксии и ишемии было продемонстрировано, что триметазидин поддерживает клеточный гомеостаз [10], электрическую и сократительную активность миокарда [11], снижает степень цитолиза [12, 13]. Кроме того, было показано протективное влияние в отношении перекисного окисления липидов и увеличения проницаемости клеточных мембран для натрия, индуцированных свободными радикалами кислорода [13]. В настоящее время антиангинальная и антиишемическая эффективность Предуктала МВ при ИБС абсолютно доказана целым рядом клинических исследований, в том числе рандомизированных (TEMS) [14–23]. Триметазидин селективно угнетает «длинноцепочечную» 3-кетоацил-КоА-тиолазу, что приводит к увеличению активности пируватдегидрогеназы и, соответственно, сдвигу энергетического метаболизма в сторону окисления глюкозы, позволяющего клеткам синтезировать большее количество молекул АТФ [24]. Ингибирование b-окисления ЖК приводит к восстановлению сопряжения между гликолизом и окислительным декарбокси-лированием, в результате чего снижается содержание лактата и ацидоз в кардиомиоцитах. Увеличение синтеза АТФ способствует нормализации сократительной функции при ишемии. Важным является также отсутствие непосредственного гемодинамического эффекта, влияния на проводящую систему сердца и уровень гликемии, что позволяет назначать триметазидин пациентам с артериальной гипотензией, нарушениями ритма и проводимости, сахарным диабетом.
Учитывая большой вклад ишемических синдромов в развитие левожелудочковой дисфункции и ХСН, были предприняты попытки использования триметазидина в лечении данной категории больных [25–31].
Целью настоящего исследования явилась оценка эффективности длительного (6 мес) применения цитопротектора триметазидина, селективного БАБ бисопролола и их комбинации в комплексной терапии больных с ИБС и ХСН III–IV функционального класса (ФК).
Материалы и методы
Обследованы 92 пациента (60 мужчин и 32 женщины в возрасте от 42 до 89 лет) с ХСН III–IV ФК, развившейся на фоне ИБС. Фракция выброса (ФВ) ЛЖ не превышала 35% по данным эхокардиографии (ЭхоКГ). В исследование включали пациентов, состояние которых оставалось стабильным в течение не менее 3 нед при постоянной базисной терапии, включавшей ингибитор ангиотензинпревращающего фермента (ИАПФ), диуретики, а также дигоксин (при необходимости).
Критериями исключения являлись нестабильная стенокардия, инфаркт миокарда, острое нарушение мозгового кровообращения, случившиеся в течение последних 6 мес, гемодинамически значимые поражения клапанного аппарата сердца, инсулинзависимый сахарный диабет, неконтролируемая артериальная гипертония, синдром слабости синусового узла или атриовентрикулярная (АВ) блокада 2–3-й степени, онкологические заболевания.
Все больные были распределены в 3 группы, которые были сопоставимы по возрасту, длительности ХСН, ФК ХСН. В 1-ю группу вошли 30 больных в возрасте от 42 до 80 лет, к базисной терапии которых был присоединен селективный БАБ бисопролол (Конкор, фирма Merck, Германия). Терапию бисопрололом начинали с дозы 1,25 мг 1 раз в день. При хорошей переносимости препарата дозу увеличивали каждую неделю до максимально переносимой (дозы титрования: 1,25, 2,5, 3,75, 5, 7,5, 10 мг). Титрование проводили под контролем артериального давления (АД), частоты сердечных сокращений (ЧСС), данных электрокардиограммы (ЭКГ), состояния больных. При развитии гипотонии (снижение систолического АД – САД<90 мм рт. ст.), брадикардии (ЧСС<50 уд/мин) или удлинении PQ больному вновь назначали предыдущую дозу. Средняя доза бисопролола составила 6,5±0,7 мг/сут.
Триметазидин (Предуктал «Лаборатории Сервье», Франция), включенный в комплексную терапию ХСН, получали 34 больных в возрасте от 58 до 89 лет, составивших 2-ю группу обследуемых. Миокардиальный цитопротектор триметазидин назначался в дозе 20 мг 3 раза в сутки (в последующем – Предуктал МВ в дозе 35 мг 2 раза).
Комбинацию бисопролола и триметазидина (3-я группа) получали 28 больных в возрасте от 43 до 75 лет. Средняя доза бисопролола в результате титрования составила 6,4±0,4 мг/сут, триметазидина – 60 мг/сут.
Состояние больных оценивалось исходно и в последующем ежемесячно с использованием общепринятых клинических методов. В динамике проводили ЭхоКГ на аппарате ESAOTE BIO MEDICA, Au-5 (Италия) по стандартной методике. Измеряли конечный диастолический (КДО) и конечный систолический объемы (КСО) ЛЖ, ударный объем (УО), фракцию укорочения (ФУ) переднезаднего размера ЛЖ в систолу, фракцию выброса (ФВ) ЛЖ вычисляли по формуле L.Teichholz. Исследование диастолического наполнения ЛЖ проводилось методом допплер-ЭхоКГ трансмитрального диастолического потока (ТМДП) с определением скорости раннего (Ve) и позднего (Va) диастолического наполнения желудочков, соотношения этих скоростей (Ve/Va), времени замедления раннего диастолического наполнения (DTe), времени изоволюметрического расслабления желудочка (IVRT).
Оценка качества жизни (КЖ) осуществлялась с использованием опросника Миннесотского университета (Minnesota Living with Heart Failure Questionare), адаптированного к условиям нашей страны. Максимальная сумма баллов (105) соответствовала худшему КЖ, минимальная (0) – лучшему КЖ. В динамике снижение суммарного балла свидетельствовало об улучшении КЖ пациента.
Статистическая обработка материала проводилась с использованием программы STATISTICA 5.5. Определялись среднее значение (М), стандартная ошибка среднего (m). Для сравнения средних значений зависимых выборок использовался критерий Уилкоксона, для независимых – критерий Манна–Уитни.
Результаты и обсуждение
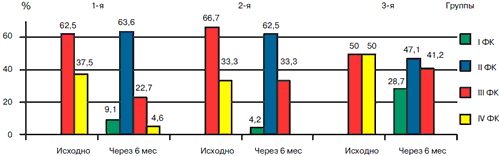
На фоне терапии с включением бисопролола отмечалось улучшение течения ХСН, что нашло отражение в снижении ФК ХСН у 27 (90%) больных. Ни в одном наблюдении не было отмечено перехода в более тяжелый класс ХСН. В целом по группе ФК ХСН снизился с 3,39±0,11 до 2,15±0,13 (р<0,0002). Количество приступов стенокардии в неделю к концу наблюдения уменьшилось в 2 раза (с 11,59±4,02 до 6,79±2,01; р<0,05).
На фоне лечения бисопрололом к концу 6-го месяца ЧСС уменьшилась со 100,1±3,5 до 69,5±1,4 уд/мин (р<0,0001). Снижение в максимальной степени происходило в течение 1-го месяца и продолжалось до 3-го месяца терапии. В последующем ЧСС оставалось стабильной. САД составляло до лечения 132,2±3,7 мм рт. ст., к концу 6-го месяца – 122,1±4,5 мм рт. ст. (р<0,01) Максимальное снижение САД отмечалось спустя 1 мес от начала терапии, в дальнейшем изменение данного параметра практически отсутствовало. Динамика уменьшения ДАД носила равномерный характер в течение всего срока наблюдения (исходное значение – 85,6±2,8 мм рт. ст., через 6 мес – 79,4±1,3 мм рт. ст.; р<0,02). Следует отметить, что титрование дозы бисопролола позволило избежать значительного снижения АД (менее 90/60 мм рт. ст.), которое потребовало бы отмены препарата. При динамическом исследовании ЭКГ у 1 больного было отмечено развитие АВ-блокады 2-й степени.
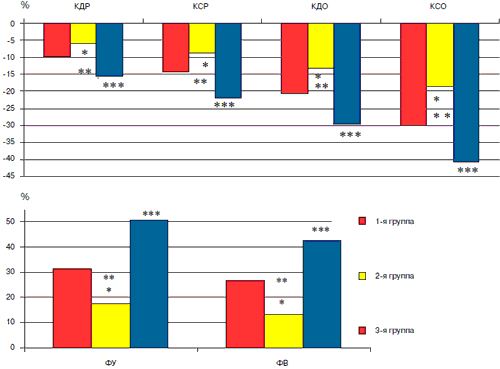
Обращали на себя внимание выраженная достоверная положительная динамика объемов ЛЖ, улучшение сократительной функции миокарда на фоне длительной терапии с включением бисопролола (рис. 1). Установлено уменьшение КДО, КСО и УО ЛЖ на 20,7, 30,1 и 4,1% соответственно (р<0,05). Следует отметить, что изменение КДО и КСО ЛЖ носило однонаправленный характер, увеличиваясь через 1 мес лечения, в течение последующих 2 мес происходило уменьшение данных параметров, достигающее гораздо более низких значений по сравнению с исходными. В дальнейшем показатели плавно снижались. УО ЛЖ к концу 1-го месяца терапии несколько уменьшался, затем происходило заметное увеличение этого показателя к концу 3-го с последующим постепенным приростом к 6-му месяцу. Изменение ФВ и ФУ происходило разнонаправлено с изменением объемов, снижаясь через 1 мес терапии и увеличиваясь в последующем, соответственно, на 26,8 и 31,4% от исходных значений (р<0,05).
Рис. 1. Динамика ФК ХСН в 3 группах больных с ИБС на фоне терапии (6 мес).
Проводимая терапия с включением бисопролола приводила к снижению отношения Ve/Va (как в результате уменьшения Ve, так и за счет повышения Va), а также к увеличению DТe и IVRT. В подгруппе больных с исходным рестриктивным типом ТМДП динамика показателей носила более выраженный характер. Данные изменения отражали переход от рестриктивного к псевдонормальному типу ТМДП и свидетельствовали о некотором улучшении диастолических свойств ЛЖ.
Благоприятные эффекты длительного применения бисопролола в значительной степени связаны с положительными сдвигами в функциональном состоянии ЛЖ за счет уменьшения тахикардии, ряда «биологических» влияний: торможения апоптоза и снижения кардиотоксических воздействий катехоламинов на миокард, способности тормозить и вызывать регрессию ремоделирования сердца [32, 33]. В итоге это ведет к повышению сократимости, увеличению ФВ ЛЖ [34–36]. Улучшение переносимости физических нагрузок объясняется способностью селективных БАБ повышать плотность b1-адренорецепторов [37]. Уменьшение ЧСС, регресс гипертрофии, снижение конечно-диастолического давления в ЛЖ, приводящее к «разгрузке» предсердия, способствуют улучшению диастолы при лечении БАБ [38, 39].
На фоне комплексной терапии с включением триметазидина 16 больных, имевших приступы стенокардии, отметили уменьшение частоты и продолжительности приступов, снижение потребности в нитратах. Количество приступов в неделю уменьшилось на 68% (с 10,82±2,21 до 3,38±2,74; р<0,05). Лечение триметазидином, помимо антиангинального эффекта, сопровождалось положительной динамикой течения ХСН. Улучшение клинического состояния нашло отражение в снижении ФК ХСН у 88,9% больных, причем у 3 пациентов (с III и IV ФК) достигнуто снижение на 2 ФК. Ни в одном наблюдении не было отмечено перехода в более тяжелый класс ХСН. В целом по группе ФК ХСН снизился с 3,34±0,12 до 2,30±0,11 (р<0,001).
Уменьшение ЧСС через 6 мес терапии с включением триметазидина было незначительным – с 80,2±1,8 до 74,4±1,9 уд/мин (р<0,05) – и составило 6,4% от исходных величин, что обусловлено снижением тяжести сердечной недостаточности. Ни у одного больного не отмечено развития брадикардии. САД и диастолическое АД (ДАД) во 2-й группе снизилось на 4 и 3,5% соответственно. При динамическом исследовании ЭКГ изменений интервалов PQ и QT не отмечалось.
При ЭхоКГ-исследовании обращали на себя внимание достоверное снижение объемных показателей и улучшение систолической функции ЛЖ на фоне длительной комплексной терапии с включением триметазидина (рис. 2). Установлено уменьшение КДО ЛЖ уже к концу 1-го месяца терапии с последующим постепенным его снижением в течение всего периода наблюдения. К концу 6-го месяца показатель уменьшился на 18,5% от исходных значений. Отмечалось постепенное уменьшение КСО (на 13,3% к концу периода наблюдения). ФВ и ФУ ЛЖ на фоне терапии триметазидином в течение всего периода наблюдения имели тенденцию к увеличению, через 6 мес прирост составил 13,4 и 17,4% соответственно.
Рис. 2. Сравнительная оценка изменений показателей ЭхоКГ на фоне терапии бисопрололом, триметазидином и комбинации бисопролола и триметазидина.
На фоне терапии с включением триметазидина отмечалась тенденция к снижению отношения Ve/Va за счет значительного увеличения Va. Произошло увеличение DTe и IVRT. В подгруппе с рестриктивным типом отмечалось большее влияние на показатели диастолической функции, чем в целом по группе.
Наиболее выраженная клиническая динамика наблюдалась в группе больных, получавших комбинацию триметазидина и бисопролола. Улучшение клинического состояния нашло отражение в снижении ФК ХСН у 90% больных, причем у 25% пациентов ФК уменьшился на 2 ступени (рис. 2). В целом по группе ФК ХСН снизился с 3,52±0,11 до 2,30±0,17 (р<0,0002). Все больные со стенокардией напряжения (n=12) отметили уменьшение частоты или прекращение приступов, снижение потребности в нитратах. Количество приступов в неделю уменьшилось в 3 раза: с 7,50±3,13 до 2,14±2,10 (р<0,05). Трое больных сообщили о прекращении приема нитратов через 2 мес терапии вследствие отсутствия приступов стенокардии. В последующем приступы не возобновлялись.
ЧСС через 6 мес терапии в 3-й группе уменьшилась с 88,11±2,60 до 62,62±0,93 уд/мин (p<0,001). САД в начале лечения составляло 138,611±4,358 мм рт. ст., а через 6 мес лечения – 128,728±2,793 мм рт. ст. (р<0,005); ДАД – 88,75±3,59 и 80,78±1,48 мм рт. ст. (р<0,005) соответственно. Характер изменения ЧСС, САД и ДАД при лечении комбинацией препаратов совпадал с динамикой в группе бисопролола.
На фоне терапии с включением бисопролола и триметазидина у больных наряду с клиническим улучшением отмечалась достоверная и значительная положительная динамика ЭхоКГ-показателей (см. рис. 2). КДО и КСО ЛЖ снижались уже в течение первых 2 мес с последующим дальнейшим уменьшением значений к концу 6-го месяца на 27,6 и 38,3% (р<0,01) соответственно. Прирост УО составил 12,2% от исходных значений (р<0,05), на фоне применения сочетанной терапии отмечалось постоянное увеличение ФВ и ФУ ЛЖ в течение всего периода наблюдения (через 6 мес лечения на 50,1 и 42,7% от исходных значений, соответственно (р<0,004).
Установлено снижение отношения Ve/Va (как в результате уменьшения Ve, так и за счет повышения Va), а также увеличение DTe и IVRT. В подгруппе больных, исходно имевших рестриктивный тип потока, произошел достоверный прирост Va, DTe и IVRT. Уменьшение соотношения Ve/Va также было значительным и достоверным. Данная динамика соответствует переходу от рестриктивного к псевдонормальному типу ТМДП. Изменение структуры диастолы можно рассматривать как результат снижения ригидности миокарда, сопровождавшегося улучшением кровенаполнения ЛЖ и уменьшением нагрузки на левое предсердие.
Исследование КЖ выявило положительную достоверную динамику во всех группах преимущественно за счет факторов, определяющих физические возможности. Отмечалось также улучшение психологического состояния пациентов.
При сопоставлении динамики изучаемых показателей в группах обследуемых больных были выявлены в целом однонаправленные изменения. Однако выраженность их была разной. На фоне терапии во всех группах было отмечено достоверное снижение ФК. Существенных различий между группами не было получено. Проведение комбинированной терапии триметазидином и бисопрололом позволило достигнуть улучшения ФК на 2 ступени у 25% больных. При анализе динамики САД, ДАД, ЧСС обнаружено равнозначное изменение параметров в 1 и 3-й группах пациентов, получавших бисопролол. Триметазидин не оказывал существенного влияния на АД, ЧСС.
Сопоставление данных ЭхоКГ в 3 группах выявило однонаправленность влияния, выражавшегося в снижении размеров и объемов ЛЖ, увеличении сократительной функции ЛЖ у пациентов с ИБС и ХСН III–IV ФК. Как видно из рис. 2, наибольшая положительная динамика морфофункциональных показателей достигнута у больных, получавших комбинированную терапию бисопрололом и триметазидином. Однако важно подчеркнуть, что длительное, в течение 6 мес, применение триметазидина, препарата, не обладающего непосредственным гемодинамическим эффектом, также приводило к улучшению показателей ЭхоКГ. В группе бисопролола к концу 1-го месяца терапии отмечалось незначительное и недостоверное увеличение КДО и КСО, снижение ФВ ЛЖ, что не наблюдалось при лечении триметазидином и комбинацией препаратов. Начиная со 2-го месяца во всех группах определялась положительная динамика показателей. Во 2 и 3-й группах показатели систолической функции постепенно улучшались в течение всего периода. Таким образом, на фоне сочетанной терапии нивелируется отрицательное влияние бисопролола на объемы и систолическую функцию ЛЖ в течение 1-го месяца лечения. К концу 6-го месяца терапии выявляется максимальный, достоверно отличный гемодинамический эффект.
Степень влияния разных схем терапии на показатели диастолической функции ЛЖ различалась в 3 группах больных. Во всех этих группах отмечено положительное влияние терапии на соотношение Ve/Va, однако наибольшая динамика обнаружена при лечении бисопрололом и триметазидином. Следует отметить, что достоверные изменения на фоне терапии были получены только в подгруппе больных с рестриктивным типом потока, получавших бисопролол и триметазидин. Достоверных различий по влиянию на показатели диастолической функции между группами получено не было.
При терапии бисопрололом у 1 больного на фоне приема препарата в дозе 3,75 мг развилась АВ-блокада 2-й степени, что обусловило необходимость снизить дозу до предыдущей – 2,5 мг; 1 пациентка выбыла из исследования вследствие развития синдрома бронхиальной обструкции. Следует отметить, что триметазидин хорошо переносился больными, в процессе лечения ни у одного пациента не отмечалось каких-либо побочных явлений.
Результаты исследования свидетельствуют о том, что у больных с ИБС и ХСН III–IV ФК длительное (6 мес) применение миокардиального цитопротектора триметазидина (Предуктала МВ) и его комбинации с селективным БАБ бисопрололом улучшает клиническое течение ИБС и снижает ФК ХСН; при этом уменьшения ФК на 2 ступени удается достигнуть у 25% пациентов на фоне сочетанной терапии. Длительное применение (6 мес) Предуктала МВ у больных с ИБС и тяжелой ХСН оказывает положительное влияние на объемные показатели и систолическую функцию ЛЖ (прирост ФВ ЛЖ составляет 13,4% от исходных значений). Наши данные подтверждают результаты ряда исследований, устанавливающих позитивный характер влияния терапии триметазидином на течение ХСН. Авторы отмечают улучшение сократительной способности миокарда при длительном применении препарата [25, 27, 28]. Положительное влияние триметазидина на систолическую функцию ЛЖ может быть связано с уменьшением объема гибернированного миокарда, который с большой частотой обнаруживается при ХСН [40]. Способность триметазидина восстанавливать функцию гибернированного миокарда, приводя к улучшению его сократительной способности за счет уменьшения участков гипокинеза, убедительно продемонстрирована в ряде исследований [26, 41].
Комбинированная терапия Предукталом МВ и бисопрололом позволяет значительно улучшить систолическую (ФВ увеличивается на 42,6% от исходных значений) и диастолическую функции ЛЖ у больных с тяжелой ХСН на фоне ИБС. При рестриктивном типе ТМДП сочетанная терапия приводит к достоверной положительной динамике параметров потока. Включение Предуктала МВ и бисопролола в комплексную терапию ИБС с тяжелой ХСН оказывает однонаправленное влияние на качество жизни больных, способствуя улучшению физического и психологического статуса пациентов. Триметазидин хорошо переносится и безопасен при длительном применении.
ЛИТЕРАТУРА
1. Ghali JK, Kay R, Shelton B et al. Contemporary аetiologies of left ventricular dysfunction and/or heart failure and their influence on prognosis. Circulation 1992; 86 (Suppl.): 2380.
2. Cowie MR, Mosterd A, Wood DA et al. The epidemiology of heart failure. Eur Heart J 1997; 18: 208–25.
3. Sayen JJ, Sheldon WF, Peirce G, Kuo PT. Polarographic oxygen, the epicardial electrocardiogram and muscle contraction in experimental acute regional ischemia of the left ventricle. Circ Res 1958; 6: 779–98.
4. Tatooles CJ, Randall WC. Local ventricular bulding after acute coronary occlusion. Am J Physiol 1961; 201: 451–6.
5. Olivier V, Opie L. Effects of glucose and fatty acid on myocardial ischemia and arrhythmias. Lancet 1994; 343: 155–8.
6. Lopaschuk GD, Belke DD, Gamble J et al. Regulation of fatty acid oxidation in the mammalian heart in health and disease. Biochem Biophys Acta 1994; 1213: 263–76.
7. King LM, Opie LH. Glucose and glycogen utilization in myocardial ischemia – change in metabolism and consequences for the myocyte. Mol Cell Biochem 1998; 180: 3–26.
8. Dennis SC, Gevers W, Opie LH. Protons in ischemia: where do they come from, where do they go to? J Mol Cell Cardiol 1991; 23: 1077–86.
9. Hansford RG. Cohen L. Relative importance of piruvate dehydrogenase interconversion and feedback inhibition in the effect of fatty acids on piruvate oxidation by rat heart mitochondria. Arch Biochem Biophys 1978; 191: 65–81.
10. Renaud JF. Internal pH, Na, and Ca regulation by trimetazidine during cardiac cell acidosis. Cardiovasc Drug Ther 1988; 1: 677–86.
11. Honore E, Adamantidis MM, Challice CE et al. Cardioprotection by calcium antagonists, pyridoxilate and trimetazidine. IRSC Med Sci 1986; 14: 938–9.
12. Roulet MJ, Garnier D. The anti-anginal drug, trimetazidine, potentiates the tension on hypoxic ductus arteriosus. INSERM 1984; 124: 481–8.
13. Maridonneau-Parini I, Harpey C. Effects of trimetazidine on membrane damage induced by oxygen free radicals in human red cells. Br J Clin Pharmacol 1985; 20: 148–51.
14. Passeron J. Clinical efficacy of trimetazidine in stable angina pectoris. Presse Med 1986; 15: 1775–8.
15. Dalla-Volta S, Maraglino G, Della-Valentina P et al. Comparison of trimetazidine with nifedipine in effort angina: a double-blind, crossover study. Cardiovasc Drugs Ther 1990; 4: 853–60.
16. Терещенко С.Н., Акимова О.С., Коровина Е.А., Моисеев В.С. Клинико-гемодинамическая эффективность триметазидина в комплексной терапии ранней постинфарктной стенокардии. Клин. фармакология и терапия. 1996; 3: 17–20.
17. Колычева С.В., Ходарева Е.Н., Жарова Е.А. Клинико-инструментальная оценка эффективности предуктала у больных ИБС. Практикующий врач. 1999; 15.
18. Жарова Е.А., Лепахин В.К., Фитилев С.Б. и др. Триметазидин в комбинированной терапии стенокардии напряжения (ТАСЕ – Effect of Trimetazidine in patients with stable effort Angina in Combination with existing Therapy). Сердце. 2002; 1 (4): 204–7.
19. Belardinelly R. Trimetazidine and the contractile response of dysfunctional myocardium in ischemic cardiomyopathy. Rev Port Cаrdiol 2000; 19 (5): 35–9.
20. Lu C, Dabrovski P, Fragasso G et al. Effect of trimetazidine on ischemic left ventricular dysfunction in patients with coronary artery disease. Am J Cardiol 1998; 82: 898–901.
21. Сhierchia SL, Fragasso G. Protective effects of trimetazidine on ischaemic dysfunction. Eur Heart J 1999; 1: 24–7.
22. Di Napoli P, Taccardi AA, Barsotti A. Long-term cardioprotective action of trimetazidine and potential effect on the inflammatory process in patients with ischaemic dilated cardiomyopathy. Heart 2005; 91: 161–5.
23. Vitale C, Wajngaten M, Sposato B et al. Trimetazidine improves left ventricular function and quality of life in elderly patients with coronary artery disease. Eur Heart J 2004; 25: 1814–21.
24. Kantor P, Lucien A, Kozak R, Lopaschuk G. The antianginal drug trimetazidine shifts cardiac energy metabolism from fatty acid oxidation to glucose oxidation by inhibiting mitochondrial Long-Chain 3-Ketoacyl-Coenzym A Thiolase. Circ Res 2000; 86: 580–8.
25. Brottier L, Barat JL, Combe C et al. Theraputic value of a cardioprotective agent in patients with severe ischemic cardiomyopathy. Eur Heart J 1990; 11: 207–12.
26. Бузиашвили Ю.И., Маколкин В.И., Осадчий К.К. и др. Влияние триметазидина на обратимую дисфункцию миокарда при ишемической болезни сердца. Кардиология. 1999; 39 (6): 33–8.
27. Терещенко С.Н., Акимова О.С., Демидова И.В. и др. Цитопротектор триметазидин в комплексной терапии тяжелой постинфарктной хронической сердечной недостаточности. Кардиология. 1999; 9: 48–52.
28. Fragasso G, Rosano G, Baek SH et al. Effect of partial fatty acid oxidation inhibition with trimetazidine on mortality and morbidity in heart failure: Results from an international multicentre retrospective cohort study. Int J Cardiol 2012. Pii: S0167-5273(12)01244-2. Doi: 10.1016/j.ijcard.2012.09.123
29. Lei Zhang, Yizhou Lu, Hong Jiang et al. Additional Use of Trimetazidine in Patients With Chronic Heart Failure. J Am Coll Cardiol 2012; 59 (10): 913–22.
30. Di Napoli P, Taccardi AA, Barsotti A. Long term cardioprotective action of trimetazidine and potential effect on the inflammatory process in patients with ischaemic dilated cardiomyopathy. Heart 2005; 91: 161–5.
31. Fragasso G, Perseghin G, De Cobelli F et al. Effects of metabolic modulation by trimetazidine on left ventricular function an phosphocreatine/adenosine triphopshate ratio in patients with heart failure. Eur Heart J 2006; 27: 942–8.
32. Bristow MR. Mechanism of action of beta-blocking agents in heart failure. Am J Cardiol 1997; 80: 26L–40L.
33. Bristow MR, Gilbert EM. Improvement of cardiac myocyte function by biological effects of medical therapy: a new concept in the treatment of heart failure. Eur Heart J 1995; 16 (Suppl. F): 20–31.
34. CIBIS Investigators and Committees. A randomized trial b-blockade in heart failure. The Cardiac Insufficiency Bisoprolol Study (CIBIS). Circulation 1994; 90: 1765–73.
35. Eichhorn EJ, Heesch CM, Barnett JH et al. Effects of metoprolol on myocardial function and energetics in patients with non-ischemic dilated cardiomyopathy: a randomized, double-blind, placebo-controlled study. J Am Coll Cardiol 1994; 24: 1310–20.
36. Packer M, Bristow MR, Cohn JN et al for the US Carvedilol Heart Failure Study Group. Effects of carvedilol on morbidity and mortality in chronic heart failure. N Engl J Med 1996; 334: 1349–55.
37. Waagstein F, Bristow MR, Swedberg K et al for the Metoprolol in Dilated Cardiomyopathy (MDC) Trial Study Group. Beneficial effects of metoprolol in idiopathic dilated cardiomyopathy. Lancet 1993; 342: 1441–6.
38. Агеев Ф.Т. Влияние современных медикаментозных средств на течение заболевания, качество жизни и прогноз больных с различными стадиями хронической сердечной недостаточности. Дисс. ... д-ра мед. наук. 1997.
39. Агеев Ф.Т., Мареев В.Ю. Лопатин Ю.М., Беленков Ю.Н. Роль различных клинических, гемодинамических и нейрогуморальных факторов в определении тяжести хронической сердечной недостаточности. Кардиология. 1995; 11: 4–11.
40. Ахмедярова Н.К. Неинвазивная оценка миокардиального резерва и состояния диастолической функции у больных ИБС с обратимой дисфункцией миокарда по данным стресс-эхокардиографии с добутамином. Дисс. ... канд. мед. наук. 2000.
41. Lu C, Dabrowski P, Fragasso G, Chierchia S. Effects of trimetazidine on ischemic left ventricular dysfunction in patients with coronary artery disease. Am J Cardiol 1998; 82: 898–901.Индекс лекарственного препарата: Триметазидин МВ: ПРЕДУКТАЛ МВ (Лаборатории Сервье)
| Июнь 2014 г. |