Опубликовано в журнале:
ЛЕЧАЩИЙ ВРАЧ, МАРТ 2011, No 3Метформин пролонгированного действия — новый шаг в лечении сахарного диабета 2-го типа
О. М. Смирнова, доктор медицинских наук, профессор
Эндокринологический научный центр, МоскваКлючевые слова: сахарный диабет 2-го типа, метформин, лактат-ацидоз, хроническая сердечная недостаточность, противопоказания, антионкогенное действие, Глюкофаж® Лонг.
Сахарный диабет (СД) является наиболее распространенным заболеванием эндокринной системы, имеющим тенденцию к неуклонному росту. По данным ВОЗ, за десять лет с 2000 по 2010 год количество больных СД в мире увеличилось на 46% и составило 221 млн человек, что значительно превысило прогноз 2000 года.
Бигуаниды используются в медицинской практике более 50 лет. Ведущие медицинские организации рекомендуют сегодня начинать лечение СД 2-го типа с комбинации изменения образа жизни и назначения метформина. В связи с этим представляют особый интерес новые результаты, касающиеся вновь открытых свойств метформина [1].
Метформин был введен в клиническую практику для лечения СД 2-го типа в 1957 г. в Европе и в 1995 г. в США. В настоящее время метформин является наиболее часто назначаемым оральным сахароснижающим препаратом в Европе, США и других странах (R. A. DeFronzo, 2007) [2]. Механизм антигипергликемического действия метформина достаточно хорошо изучен. В многочисленных исследованиях установлено, что метформин не влияет на секрецию инсулина бета-клеткой, а оказывает экстрапанкреатическое действие. Он вызывает:
- снижение всасывания углеводов в кишечнике;
- повышение превращения глюкозы в лактат в желудочно-кишечном тракте (ЖКТ);
- усиление связывания инсулина с рецепторами;
- экспрессию гена транспортера ГЛЮТ 1 (секреция);
- усиление транспорта глюкозы через мембрану в мышцах;
- перемещение (транслокацию) ГЛЮТ 1 и ГЛЮТ 4 из плазменной мембраны к поверхностной мембране в мышцах;
- снижение глюконеогенеза;
- снижение гликогенолиза;
- снижение уровня триглицеридов и липопротеинов низкой плотности;
- повышение содержания липопротеинов высокой плотности.
Основной механизм действия метформина направлен на преодоление резистентности периферических тканей к действию инсулина, в особенности это касается мышечной и печеночной ткани.
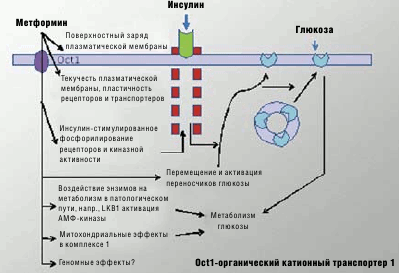
Физиологические функции плазменной мембраны зависят от способности их протеиновых компонентов свободно двигаться в пределах фосфолипидного бислоя. Снижение текучести мембраны (повышение ригидности или вязкости) часто наблюдается при экспериментальном и клиническом СД, что приводит к развитию осложнений. Метформин повышает текучесть плазменных мембран у человека. Отмечены малые изменения свойств эритроцитов у лиц, предварительно получавших метформин [4]. Схематическое действие метформина на мембраны и их компоненты представлено на рис. 1.
Рис. 1. Влияние метформина на плазматическую мембрану и ее компоненты
Опубликован ряд клинических исследований с разным дизайном, подтвердивших действие метформина на печенный метаболизм глюкозы [5].
В данном исследовании получена достоверная разница между группами, доказывающая подавление продукции глюкозы печенью при добавлении метформина.
В другом двойном слепом рандомизированном исследовании, при сравнении продукции глюкозы печенью при использовании метформина и росиглитазона в условиях контролируемой гиперинсулинемии, было доказано, что метформин достоверно подавляет продукцию глюкозы печенью по сравнению с росиглитазоном [6].
Клинические эффекты метформина, помимо его антигипепргликемических свойств (табл. 1), достаточно хорошо изучены. Впервые они были представлены после завершения многолетнего исследования UKPDS (United Kingdom Prospective Diabetes Study) в 1998 г. Основными выводами были следующие:
Терапия метформином у тучных лиц снижает риск осложнений:
- сосудистых осложнений на 32%;
- смертность от диабета на 42%;
- общую смертность на 36%;
- инфаркта миокарда на 39%.
Таблица 1. Потенциальные клинические механизмы действия метформина в отношении его антигипергликемического действия (I. W. Campbell, P. Ritz, 2077) [3]
Механизм действия Уровень доказательности Комментарии Снижение печеночной недостаточности Подтверждено в клинических исследованиях Вероятно, основной клинический механизм действия метформина Усиление периферического действия инсулина Наблюдается часто (но данные клиники вариабельны) Вероятно, способствует действию метформина в клинически значимой степени Снижение липолиза в адипоцитах Наблюдается при сахарном диабете 2-го типа Доказательная база слабее, чем у первых двух эффектов Повышение утилизации глюкозы в кишечнике Экспериментальные данные Экспериментальные данные доказывают статистически значимое участие этого механизма Улучшение работы бета-клеток Долгосрочные эффекты (по данным UKPDS) Клиническая значимость отсутствует Эти данные были настолько убедительны, что метформин был полностью реабилитирован как безопасный и полезный сахаропонижающий препарат.
В дальнейшем были доказаны многочисленные кардиопротективные свойства метформина (табл. 2).
Таблица 2. Кардиопротективные свойства метформина
Действие метформина Предполагаемое следствие Улучшает чувствительность тканей к инсулину ↓ Сердечно-сосудистых рисков, связанных с МС
↓ Снижение гиперинсулинемии и глюкозотоксичностиУлучшает липидный профиль ↓ Атерогинеза Снижает массу тела и центральное ожирение ↓ Висцеральной жировой ткани Улучшает фибринолитические процессы ↓ Риска внутрисосудистых тромбозов Антиоксидантные свойства ↓ Апоптоза эндотелиальных клеток
↓ Повреждения компонентов клеткиНейтрализация конечных продуктов гликирования ↓ Степени повреждения ключевых ферментов и тканей
↓ Оксидативного стресса и апоптозаСнижение экспрессии молекул адгезии на эндотелиоцитах ↓ Адгезии лейкоцитов к эндотелию
↓ АтеросклерозаСнижение процессов дифференцировки клеток воспаления в макрофаги ↓ Атеросклероза Улучшение микроциркуляции ↑ Кровотока и снабжения питательными субстратами тканей Полагают, что именно наличием этих свойств объясняется дополнительный позитивный и профилактический эффект метформина при СД 2-го типа. Ниже изложены основные выводы исследований последнего десятилетия.
- Глюкофаж (метформин) обладает прямыми ангиопротекторными эффектами, которые не зависят от сахароснижающего эффекта препарата. Эти эффекты уникальны.
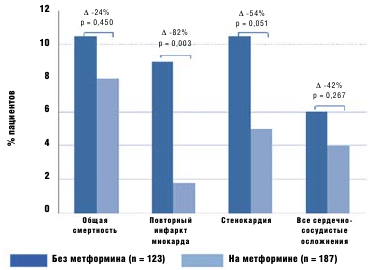
- двойное действие Глюкофажа объясняет результаты по снижению смертности, которые были получе ны в UKPDS. Полученные в последующие годы данные подтвердили позитивное влияние метформина. Так, лечение метформином в сравнении с любым другим лечением было ассоциировано с более низкой смертностью от всех причин, инфарктом миокарда, симптомами стенокардии или любого случая кардиоваскулярного проявления [7] (рис. 2).
Рис. 2. Исходы сердечно-сосудистых заболеваний в течение трех лет наблюдения
Одним из актуальных разделов дискуссий об эффективности современных направлений в лечении СД 2-го типа являются вопросы безопасности как отдельных сахароснижающих препаратов, так и их комбинаций. Рассматривались разные схемы терапии, одной из которых являлся Согласованный алгоритм Американской диабетической ассоциации (ADA) и Европейской ассоциации по изучению сахарного диабета (EASD), представленный на рис. 3.
Рис. 3. Согласованный алгоритм ADA/EASD
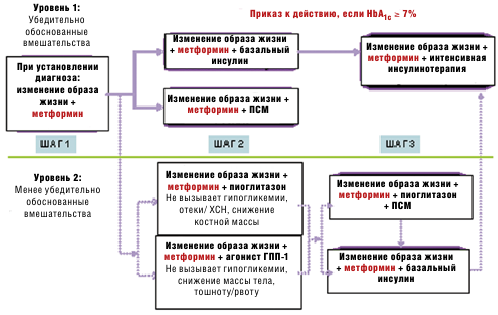
На рисунке мы видим, что метформин присутствует при всех вариантах терапии. В связи с этим целесообразно рассмотреть вопрос о показаниях и противопоказаниях к использованию метформина, исходя из имеющихся современных данных. Во-первых, необходимо ответить на вопрос, почему лечение метформином следует начинать прямо с момента установления диагноза, одновременно с мерами по изменению образа жизни? Потому что у большинства лиц с СД 2-го типа мероприятия по изменению жизни не приводят к достижению или поддержанию целевых уровней гликемии, что может быть связано со следующими факторами:
- неэффективность мер по снижению массы тела;
- повторный набор массы тела;
- прогрессирование заболевания;
- сочетание указанных факторов.
Помимо того, что у части больных отмечается непереносимость препарата (по данным разных авторов от 10% до 20%), имеются и четкие противопоказания к назначению метформина.
Противопоказания к приему метформина:
- острые или хронические заболевания, которые могут вызывать тканевую гипоксию (например, сердечная или легочная недостаточность, инфаркт миокарда, шок);
- печеночная недостаточность, острая алкогольная интоксикация, алкоголизм;
- почечная недостаточность или нарушение функции почек (клиренс креатинина < 60 мл/мин);
- острые состояния, которые могут нарушить функцию почек (обезвоживание, острая инфекция, шок, внутрисосудистое введение рентгеноконтрастных средств);
- лактация, диабетический кетоацидоз, диабетическая прекома, повышенная чувствительность к метформину или его компонентам.
Для преодоления возможных неблагоприятных последствий разработаны особые предостережения при его использовании, представленные в табл. 3.
Таблица 3. Особые указания при приеме метформина (C. J. Baily and H. C. S. Howlett, 2007) [8]
Факторы риска Профилактические рекомендации Лактат-ацидоз Риск можно снизить путем тщательного выявления факторов, которые могут повысить предрасположенность к лактат-ацидозу (плохо контролируемый СД, кетоз, длительное голодание, злоупотребление алкоголем, печеночная недостаточность, любое состояние, связанное с гипоксией) Функция почек Измерение креатинина до начала и во время лечения метформином (ежегодно у пациентов с нормальной функцией почек, 2–4 раза в год у пожилых пациентов и у людей с уровнем креатинина на верхней границе нормы) Рентгеноконтрастные вещества Отмена метформина до процедуры и в течение 48 ч после нее при нормальной работе почек Хирургические вмешательства Отмена метформина за 48 ч до операции под общей анестезией, возобновить прием не ранее 48 ч после нее Дети и подростки Подтвердить диагноз СД 2-го типа до начала терапии, тщательное наблюдение за ростом и половым созреванием, особая осторожность в возрасте 10–12 лет Другие Пациенты должны придерживаться диеты с ежедневным употреблением углеводов и питательных веществ, регулярный контроль СД. Контроль за гипогликемией при комбинации метформина с инсулином и ЛС, стимулирующими выработку инсулина Частота противопоказаний к назначению метформина по данным разных авторов существенно отличается. Так, по данным [9], хроническая сердечная недостаточность составляет 87%.
Одной из главных причин опасений при назначении метформина является риск развития лактат-ацидоза при наличии любых состояний, сопровождающихся гипоксией. Лактат-ацидоз является очень редким, но потенциально смертельным осложнением. Частота его составляет по данным разных авторов три случая на 100 000 пациентов-лет, леченных метформином.
Лактат-ацидоз клинически очень опасен. Исследование, проведенное Stacpool P. W. c соавторами [10], было выполнено путем обследования и лечения 126 пациентов, помещенных в отделения интенсивной терапии, имевших уровень лактата ≥ 5 ммоль/л, в артериальной крови РН ≥ 7,35 или дефицит оснований > 6 ммоль/л. При госпитализации у 80% этих больных диагностирован циркуляторный шок. Сепсис, печеночная недостаточность и заболевания органов дыхания были главными факторами, приведшими к развитию лактат-ацидоза. Выживаемость через 24 часа составила 59%, через 3 дня — 41% и 17% через 30 дней.
Случаи лактат-ацидоза, ассоциированного с приемом бигуанидов, детально изучены. Достоверно установлено, что риск развития лактат-ацидоза при назначении фенформина в 20 раз превышает таковой при использовании метформина. По этой причине использование фенформина запрещено в большинстве стран мира, в том числе и в России. С целью предотвращения этого грозного осложнения необходимо тщательно обследовать больных до назначения препарата (см. выше).
По-прежнему важным и активно обсуждаемым остается вопрос о возможности применения метформина при хронической сердечной недостаточности (ХСН). К настоящему времени накоплен достаточно большой опыт, свидетельствующий о пользе использования метформина при лечении пациентов с СД 2-го типа и ХСН. Одним из подобных исследований является работа [11]. Целью исследования стала оценка взаимосвязи между приемом метформина и клиническими исходами у пациентов с ХСН и СД 2-го типа. При помощи баз данных по здравоохранению (Канада) обследовано 12 272 больных СД 2-го типа, получавших сахароснижающие препараты с 1991 по 1996 г. Среди них было выявлено 1833 пациента с ХСН. Монотерапию метформином получали 208, производные сульфонилмочевины (СА) — 773 и комбинированную терапию — 852 человека. Средний возраст больных составил 72 г. Было 57% мужчин, средняя продолжительность наблюдения — 2,5 года. ХСН была впервые диагностирована при госпитализации, то есть в начале исследования. Длительность наблюдения составила 9 лет (1991–1999). Летальные исходы: СА — 404 (52%), метформин — 69 (33%). Комбинированная терапия — 263 случая (31%). Смертность от всех причин спустя 1 год составила у лиц, получавших СА, — 200 чел. (26%), у лиц, получавших метформин, — 29 чел. (14%), на комбинированной терапии — 97 (11%). Был сделан вывод о том, что метформин как в виде монотерапии, так и в составе комбинированной терапии связан с более низкой смертностью и заболеваемостью у пациентов с ХСН и СД 2-го типа по сравнению с СА.
В Британское исследование 2010 г. [12] были включены 8 404 пациента с впервые выявленным СД 2-го типа и впервые выявленной СН (период с 1988 по 2007 г.). Проводился сравнительный анализ причин смерти в двух группах (по 1633 случая смерти в каждой). Согласно полученным результатам сделан вывод, что при сравнении лиц, не получавших противодиабетических препаратов, использование метформина ассоциировало с более низким риском смертности по сравнению с другими антидиабетическими препаратами, включая даже такие потенциально неблагоприятные факторы, как гликемический контроль, функция почек, избыточный вес и артериальная гипертензия. Эти данные согласуются с предшествующими работами, в которых было показано, что у лиц с ХСН при использовании метформина отмечался более низкий риск смерти, чем у лиц, использовавших другие антидиабетические препараты.
Еще одним важным и весьма перспективным направлением в изучении свойств метформина является его антионкогенный эффект. Опубликован ряд клинических исследований, в которых было показано снижение роста онкологических заболеваний среди пациентов, применяющих метформин.
Bowker S. L. с соавторами (Популяци онное ретроспективное когортное исследование с использованием базы данных штата Саскачеван, Канада, 1995–2006 гг.) [13]. Целью исследования было изучение смертности от рака и взаимосвязь с антидиабетической терапией при СД 2-го типа. Обследовали 10 309 пациентов с СД 2-го типа с впервые назначенными метформином, производными сульфонилмочевины (СА) и инсулином. Средний возраст больных составил 63,4 ± 13,3 года, среди них 55% было мужчин. Метформин назначен 1229 больным в виде монотерапии, ПСМ — 3340 больным в виде монотерапии, комбинированная терапия — 5740, 1443 — добавлен инсулин. Длительность наблюдения — 5,4 ± 1,9 года.
Всего смертность от рака составила 4,9% (162 из 3340) у лиц, получавших СА, 3,5% (245 из 6969) — метформин и 5,8% (84 из 1443) — инсулин. Данные, представленные Bowker, демонстрируют двукратное увеличение частоты возникновения онкологических заболеваний в группе пациентов на инсулинотерапии относительно группы метформина 1,9 (95% ДИ 1,5–2,4, p < 0,0001). В группе пациентов, находящихся на терапии препаратами СА, риск возникновения раковых опухолей был также значительно выше показателей в группе метформина и составлял 1,3 (95% ДИ 1,1–1,6, p = 0,012) [13].
Currie C. J и соавторы [14] также изучали риск развития злокачественных образований у больных СД 2-го типав зависимости от вида проводимой терапии. В исследование было включено 62 809 пациентов с СД 2-го типа старше 40 лет, которые были разделены на четыре терапевтические группы: монотерапия метформином или СА, комбинированная терапия метформином и СА и инсулинотерапия. Группа пациентов, получающих инсулин, была разделена на подклассы: монотерапия инсулином гларгин, НПХ инсулином, двухфазным инсулином и его аналогами. Также оценивались данные о манифестации или прогрессировании за период лечения (инсулинотерапия с 2000 года) любых злокачественных образований; отдельное внимание уделялось раку молочной железы, толстого кишечника, поджелудочной и предстательной желез.
При анализе полученных данных было выявлено, что в группе пациентов, получающих метформин, отмечалось значительное снижение риска развития рака толстого кишечника и поджелудочной железы (однако подобной закономерности не наблюдалось относительно рака предстательной и молочной желез). Редуцирование роста злокачественных клеток на фоне монотерапии метформином составило 0,54 (95% ДИ 0,43–0,66). Даже в случае добавления к любой сахароснижающей терапии метформина риск малигнизации снижался до 0,54 (95% ДИ 0,43–0,66).
Результаты и заключение
Монотерапия метформином была связана с наименьшим риском развития рака. Для сравнения относительный риск (ОР) составил:
- для метформина + ПСМ — 1,08;
- для монотерапии ПСМ — 1,36;
- при применении инсулина — 1,42;
- добавление метформина к инсулину — 0,54;
- по сравнению с метформином инсулинотерапия повышала риск колоректального рака (ОР 1,69) и рака поджелудочной железы (ОР 4,63);
- инсулинотерапия не влияла на риски рака простаты и молочной железы.
Одним из последних опубликованных исследований является исследование ZODIAC-16 (Zwolle Outpatient Diabetes project Integrating Available Care), завершенное в Нидерландах и опубликованное в 2010 г. [15]. Целью исследования являлось изучение ассоциации между специфическим лечением СД 2-го типа и смертностью от рака. В данном случае изучали ассоциацию между использованием метформина и смертностью от рака в проспективной когорте. Набор пациентов проводился с 1998 по 1999 г. Было включено 1353 пациента с СД 2-го типа. Исследование завершено в 2009 г.
Характеристика пациентов:
- на метформине — 289;
- без метформина — 1064;
- средний возраст 67,8 ± 11,7 года;
- длительность СД — 6,0 лет;
- ИМТ — 28,9 ± 4,8 кг/м2;
- HbA1c — 7,5 ± 1,2%;
- СКФ — 73,9 ± 28,1 мл/мин;
- инсулинотерапия — 16,5%;
- СА — 55,0%;
- диета (только) — 13,0%;
- исключены лица с активными формами рака, когнитивными расстройствами и очень маленькой предполагаемой продолжительностью жизни.
При оценке через 9,6 года умерло всего 570 пациентов (42%). Из них 122 (21%) умерли от рака, среди них 26 (21%) от рака легких, 21 (17%) от рака абдоминальной локализации. 238 больных (41%) умерли от сердечно-сосудистых заболеваний. Причины смерти 541 (94%) больного известны. У пациентов, получавших метформин, в сравнении с пациентами, не получавшими метформин, ОР смертности от рака составил 0,43 (95%CL 0,23–0,80). ОР повышался при увеличении дозы метформина — при добавлении каждого грамма метформина ОР был 0,58 (0,95% CL 0,36–0,93).
Стоит упомянуть, что назначение метформина при синдроме поликистозных яичников, характеризующимся ИР и выступающим в качестве фактора риска развития рака тела матки, также способствует нивелированию возможной атипической гиперплазии эндометрия. Безусловный интерес представляют исследования российских ученых, в которых бигуаниды, наряду с гиполипидемическими препаратами и диетой, назначались на длительный срок более чем 300 больным раком молочной железы и толстой кишки, подвергавшимся оперативному лечению. В итоге к 3–7 годам наблюдения было обнаружено повышение кумулятивной выживаемости, а также некоторое уменьшение частоты выявления первично-множественных опухолей и метахронных опухолей второй молочной железы [16].
Одним из актуальных направлений в изучении возможностей иного использования метформина являются работы, связанные с возможностью лечения неалкогольной жировой болезни печени (НАЖБП). Неалкогольная жировая болезнь печени — это распространенное хроническое заболевание печени, характеризующееся патологическим накоплением жировых капель, не связанное с употреблением алкоголя. НАЖБП является компонентом метаболического синдрома, СД 2-го типа, ожирения. НАЖБП может в литературе обозначаться разными названиями: неалкогольная болезнь Лаэннека, гепатит «жирной печени», диабетический гепатит, алкоголь-подобное заболевание печени, неалкогольный стеатогепатит. Стеатогепатит представляет собой стадию в развитии неалкогольной жировой болезни печени. Диагноз НАЖБП ставится на основании бессимптомного повышения уровней аминотрансфераз, необъяснимого существования постоянной гепатомегалии, которая подтверждается при радиологическом исследовании, при условии исключения всех других причин, приводящих к гепатомегалии (алкоголь, лекарства, недостаток белкового питания, ядовитые грибы, органические растворители и др.).
Единственным достоверным диагностическим критерием является биопсия печени. Именно отсутствием доступных неинвазивных методов диагностики объясняется небольшое количество работ, посвященных изучению патогенеза и эффективности лечения НАЖБП. Диагноз может быть подтвержден следующими лабораторными данными: повышение уровня аспартатаминотрансферазы (АСТ), повышение уровня алининаминотрансферазы (АЛТ), повышение ферментов более чем в 4 раза. АЛТ > АСТ; щелочная фосфатаза повышается более чем в 2 раза по сравнению с нормой. Течение НАЖБП может быть доброкачественным и злокачественным. Во втором случае отмечается исход в цирроз и печеночную недостаточность или в гепатоцеллюлярную карциному.
Установлено, что ткани-мишени для препаратов, уменьшающих резистентность периферических тканей к инсулину, различны. Так, тиазолидиндионы (ТZD) действуют в основном на уровне мышечной и жировой ткани, а метформин в большей степени на уровне печени. Поэтому для лечения НАЖБП в первую очередь целесообразно использовать метформин.
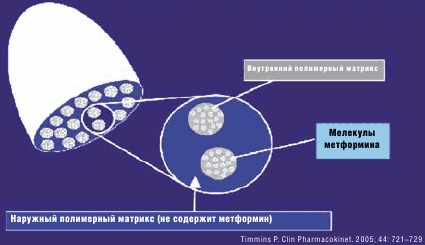
В ближайшее время в клинической практике в России появится новая лекарственная форма метформина — Глюкофаж® Лонг (рис. 4). Данная форма препарата продленного действия предназначена для преодоления таких побочных действий, как расстройства функции желудочно-кишечного тракта, упрощения схемы приема препарата для лиц пожилого возраста, для повышения комплаентности и сохранении эффективности проводимого лечения. Данный препарат уже с успехом применяется в европейских странах и включен в качестве стартовой терапии в клинические рекомендации ряда стран. Препарат прошел испытания в международных многоцентровых исследованиях и доказал свою эффективность и безопасность.
Система пролонгации носит название GelShield и состоит из наружного и внутреннего полимерного матрикса (рис. 4).
Рис. 4. Метформин медленного высвобождения, назначаемый один раз в сутки. Диффузная система GelShield
После перорального приема дозы в форме таблетки пролонгированного действия, всасывание метформина замедлено по сравнению с таблеткой с обычным высвобождением метформина. Время достижения максимальной концентрации (TCmax) составляет 7 часов. В то же время TCmax для таблетки с обычным высвобождением составляет 2,5 часа. После однократного приема внутрь 2000 мг метформина в форме таблеток пролонгированного действия площадь под кривой «концентрация/время» (AUC) аналогична наблюдаемой после приема 1000 мг метформина в форме таблеток с обычным высвобождением два раза в сутки. Колебания максимальной концентрации метформина (Cmax) и AUC у отдельных пациентов в случае приема метформина в форме таблеток пролонгированного действия сравнимы с теми же показателями, как и в случае приема таблеток с обычным профилем высвобождения.
Всасывание метформина из таблеток пролонгированного высвобождения не изменяется в зависимости от приема пищи. Не наблюдается кумуляции при многократном приеме до 2000 мг метформина в форме таблеток пролонгированного действия.
Способ применения и дозы
Препарат Глюкофаж® Лонг пролонгированного действия назначают внутрь. Таблетки проглатывают, не разжевывая, во время ужина (1 раз в день) или во время завтрака и ужина (2 раза в день). Таблетки следует принимать только во время еды.
Доза препарата подбирается путем титрования от минимальной до эффективной лечебной (максимальной) в течение 10–15 дней, в зависимости от целевых значений гликемии. Возможно с другими гипогликемизирующими средствами.
Обычная начальная доза — Глюкофаж® Лонг 500 мг: 1 таблетка 1 раз в день во время ужина. При переходе с метформина с обычным высвобождением активного компонента на Глюкофаж® Лонг начальная доза препарата Глюкофаж® Лонг пролонгированного действия должна быть равной суточной дозе метформина с обычным высвобождением активного компонента.
Максимальная суточная доза Глюкофаж® Лонг пролонгированного действия составляет 2000 мг 1 раз в день во время ужина. Если контроль содержания глюкозы не достигается при максимальной суточной дозе, принимаемой 1 раз в день, то можно рассмотреть возможность разделения этой дозы на два приема в день по следующей схеме: Глюкофаж® Лонг пролонгированного действия 500 мг: 2 таблетки во время завтрака и 2 таблетки во время ужина. За рубежом препарат Глюкофаж® Лонг выпускается в дозировках по 500, 750 и 1000 мг в 1 таблетке. В России он пока представлен дозировкой 500 мг в 1 таблетке.
В заключение необходимо подчеркнуть, что метформин является одним из старейших препаратов и многие его свойства достаточно хорошо изучены, однако данный препарат по праву занимает сегодня лидирующую позицию в лечении СД 2-го типа. Клинические исследования продолжаются, и, возможно, будут открыты многие новые полезные его свойства.
Литература
1. Lefebvre P. Metformin. The Gold Standard. A Scientific Handbook. Ed. Bailey C. J., Campbell J. W., Chan J. C. N. Wiley. 2007. P1.
2. De Fronzo R. A. Metformin. The Gold Standard. A Scientific Handbook. Ed. Bailey C. J., Campbell J. W., Chan J. C. N. Wiley. 2007 P. 37.
3. Campbell I. W., Ritz P. Metformin. The Gold Standard. A Scientific Handbook. Ed. Bailey C. J., Campbell J. W., Chan J. C. N. Wiley. 2007 P. 77–88.
4. Muller S., Denet S., Candiloros H. Action of metformin on erythrocyte membrane fluidity in vitro and in vivo // European Jornal of Pharmacology. 1997. 337: 103–110.
5. Jonson A. B., Webster J. M., Sum C. F. The impact of metformin therapy on hepatic glucose production and sceletal muscule glycogen synthase activity in overweight type 2 diabetes patients // Metabolism. 1993, 42: 1217–1222.
6. Tiikkainen M., Hakkinen A. M., Korsheninnikova E., Nyman T. Effect of Rosiglitazone and Metformin on liver fat content, hepatic insulin resistance, insulin clearancew, and gen expression in adipose tissue in patients with type 2 diabetes // Diabetes. 2004, 53: 2169–2176.
7. Scarpello J. H. Improving survival with metformin: the evidence base to day // Diabetes and Metabolism. 2003, 29: 6 S36–6 S43.
8. Bailey C. J., Howlett H. C. S. Defining patient populations not indicated for metformin. Metformin. The Gold Standard. A Scientific Handbook. Ed. Bailey C. J., Campbell J. W., Chan J. C. N. Wiley. 2007. P. 193–198.
9. Emsley-Smith A. M., Boyle D. I., Evance J. M., Sullivan F., Morris A. D. Contraindication to metformin therapy in patients with type 2 diabetes — a population-based study of adherence to prescribing quidelines // Diabetic Medicine. 2003. 18: 483–488.
10. Stacpoole P. W., Wright E. C., Baumgarten T. G. Natural history and course of acquired lactic acidosis in adult. DCA-Lactic Acidosis Study Groop // The Am. Jornal of Medicine. 1992, 97: 47–54.
11. Eurich D. T., Majumdar S. R., Mc Alister F. A., Tsuyuki R. T., Johanson J. A. Improved clinical outcomes associated with metformin in patients with diabetes and heart failure // Diabetes care. 2005. 28: 2345–2351.
12. Mc Donald A., Eurich D. T., Mayumidar S. R. Treatment of type 2 Diabetes and Outcomes in Patients With Heart Failure: A Nested Case-Control Study From UK General Practice Research Datebase // Diabetes Care. 2010. 33: 1210–1219.
13. Bowker S. L., Veugelers P., Majumdar S. R., Jonson J. A. Increased Cancer-Related Mortalitt for Patients With Type 2 Diabetes Who Use Sulfanilureas or Insulin // Diabetes Care. 2006. 29: 254–258.
14. Currie C. J., Pool C. D., Gale E. A. M. The influence of glucose-lowering therapies on cancer risk in type 2 diabetes // Diabetology. DOI:10. 1007/s00125–009–1440–6.
15. Landman G. W. G., Kleefstra N., Van Haleren K. J. J. Metformin associated with Lower Cancer Mortality in Type 2 Diabetes // Diabetes Care. 2010. 33: 322–326.
16. Берштейн Л. М. Гиполипидемические и антидиабетические препараты как сред- ство предупреждения и терапии злокачественных опухолей: клинические данные. НИИ онкологии им. проф. Н. Н. Петрова МЗ РФ, Санкт-Петербург. Сборник тезисов VIII Российского онкологического конгресса. М., 22–24 ноября 2004 года.
| Март 2012 г. |