Опубликовано в журнале:
«РОССИЙСКИЙ ВЕСТНИК АКУШЕРА–ГИНЕКОЛОГА» №4, 2013, том 13Комплексная профилактика преэклампсии у беременных группы высокого риска с применением органических солей магния в сочетании с пиридоксином
Член-корр. РАМН, д.м.н., проф. И.С. Сидорова, д.м.н., проф. А.Л. Унанян
Кафедра акушерства и гинекологии №1 лечебного факультета (зав. — проф. А.И. Ищенко)
Первого Московского государственного медицинского университета им. И.М. Сеченова
Учитывая распространенность преэклампсии, тяжесть ее возможных осложнений, а также сложности лечения, разработка методов ее профилактики представляет значительный интерес. Показана взаимосвязь развития осложнений беременности, в том числе преэклампсии с дефицитом магния. Применение органических солей магния (цитрата) в сочетании с пиридоксином (магне В6 форте) для устранения дефицита магния и профилактики тяжелых форм преэклампсии позволяет значительно снизить частоту ее развития и тяжесть проявлений, а также частоту фетоплацентарной недостаточности (ФПН), улучшить исход беременности и родов, состояние новорожденных, что продемонстрировано в данном исследовании с включением 277 беременных. Частота диагностированных осложнений беременности была достоверно выше в группе женщин, не получавших магне В6 форте в составе комплексной терапии. Эффективность назначения цитрата магния в сочетании с пиридоксином с целью восполнения дефицита магния особенно отчетливо проявилась у женщин с привычным невынашиванием беременности в анамнезе и наличием преэклампсии и ФПН при предыдущих беременностях. Нежелательных явлений и побочных эффектов зарегистрировано не было. Таким образом, профилактика преэклампсии и комплексная терапия беременных с преэклампсией и ФПН с помощью магне В6 форте являются высокоэффективными и безопасными, что позволяет их рекомендовать для предупреждения и фармакологической коррекции преэклампсии.
Ключевые слова: преэклампсия, профилактика, ФПН, цитрат магния, пиридоксин.
Comprehensive prevention of preeclampsia in its high risk-group pregnant women by using organic magnesium salts in combination with pyridoxine
I.S. SIDOROVA, A.L. UNANYAN
Obstetrics and Gynecology Department One, Faculty of Therapeutics, I.M. Sechenov First Moscow State Medical UniversityTaking into account the prevalence of preeclampsia, the severity of its possible complications, and its treatment difficulties, the development of methods for its prevention is of considerable interest. It is shown that there is a relationship of the development of pregnancy complications, including preeclampsia with magnesium deficiency. The use of organic magnesium salts (citrate) in combination with pyridoxine (Magne В6 Forte) to correct magnesium deficiency and to prevent of severe preeclampsia makes it possible to considerably reduce its incidence and severity and the rate fetoplacental insufficiency (FPI) and to improve the outcomes of pregnancy and labor and the neonatal status, as demonstrated by this study including 277 pregnant women. The frequency of diagnosed pregnancy complications was significantly higher in the group of women not receiving Magne В6 Forte as part of combination therapy. The efficacy of magnesium citrate used in combination with pyridoxine to replenish magnesium deficiency was most clearly manifested in women with a history of recurrent miscarriage and with preeclampsia and FPI during previous pregnancies. No adverse events and side effects were recorded. Thus, preeclampsia prophylaxis and combination therapy using Magne В6 Forte in pregnant women with preeclampsia and FPI are highly effective and safe, which allows them to be recommended for the prevention and pharmacological correction of preeclampsia.
Key words: preeclampsia, prophylaxis, fetoplacental insufficiency, magnesium citrate, pyridoxine.
В настоящее время в России ввиду разнообразия терминологии и классификации и отсутсвия единой номенклатуры каждый акушер выбирает наиболее удобный вариант — современную классификацию ВОЗ (2011), тер мин «гестоз» принятый Российской ассоциацией аушеров-гинекологов, классификацию по МКБ-10, и даже устаревший термин «поздний токсикоз беременных».
В данной статье использована терминология и классификация ВОЗ (2011), согласно которой выделяют преэклампсию (умеренную и тяжелую) и эклампсию.Проблема преэклампсии актуальна во всем мире как одна из ведущих причин материнской и перинатальной заболеваемости и смертности [12]. В России в структуре - причин материнской смертности преэклампсия занимает третье место.
Все существующие в настоящее время методы лечения направлены на профилактику прогрессирования преэклампсии с целью предупреждения развития ее тяжелых форм у беременных группы высокого риска. А с учетом неуклонно прогрессирующего характера течения преэклампсии, единственным патогенетическим методом лечения является родоразрешение.
Ведение беременности и родов у пациенток с преэклампсией заслуживает особого внимания в связи с высокой частотой перинатальных осложнений. Патологические изменения, которые имеют место при преэклампсии и фетоплацентарной недостаточности (ФПН), способствуют уменьшению маточно-плацентарного и фетоплацентарного кровотока, снижению артериального кровоснабжения плаценты и плода, ограничению газообмена и метаболизма в фетоплацентарном комплексе, нарушению процессов созревания плаценты [8, 9]. Все эти нарушения морфофункционального состояния плаценты снижают компенсаторно-приспособительные возможности в фетоплацентарной системе, замедляют рост и развитие плода, обусловливая осложненное течение беременности и родов (угроза преждевременных родов, преэклампсия, аномалии родовой деятельности, преждевременная отслойка нормально расположенной плаценты и др.).
Клиническая практика и результаты научных исследований свидетельствуют о многофакторной природе преэклампсии. Чаще всего в развитии данной патологии участвует сразу несколько этиологических факторов, один из которых может быть ведущим [5, 8]. Наиболее значимыми факторами риска развития преэклампсии являются: экстрагенитальная патология (болезни сердечнососудистой системы, органов дыхания, почек, крови, эндокринных органов), гинекологические заболевания (воспалительные процессы в органах малого таза, миома матки, аномалии развития матки), отягощенный акушерско-гинекологический анамнез (невынашивание, бесплодие, мертворождение, рубец на матке, осложненное течение предыдущей беременности), осложнения настоящей беременности.
Этиология и патогенез преэклампсии в настоящее время до конца не изучены. Как наиболее актуальная теория развития преэклампсии принята теория эндотелиальной дисфунции. Сложность патогенетических механизмов развития преэклампсии, а также трудности медикаментозной коррекции нарушений в системе мать—плацента—плод обусловливают актуальность и клиническую значимость разработки профилактических мероприятий, направленных на снижение частоты и тяжести данного осложнения беременности [12]. В последнее время особое место в сложной цепи взаимоотношений биохимических и патофизиологических реакций при преэклампсии придается магнию.
Магний — важнейший микроэлемент, являясь кофактором различных ферментов и физиологическим антагонистом кальция, участвует в осуществлении энергетических процессов, активизации обмена веществ (включая гликолиз и синтез белка), обеспечении процессов возбуждения в нервных клетках и сокращения гладкой и поперечно-полосатой мускулатуры, принимает участие в стабилизации генома [3].
Магний, обладая антиоксидантным действием, препятствует развитию эндотелиальной дисфункции, тем самым действует патогенетически.
Эндотелиопротекторное действие магния заключается в активации выработки оксида азота и простациклина, а также подавлении тромбоксана А2 [4]. Магний является не только дезагрегантом, но и умеренным антикоагулянтом, в том числе за счет препятствия активации кальцием внешнего и внутреннего путей коагуляции [2].Магнезиальная терапия является методом выбора для лечения беременных с преэклампсией как наиболее доказанная, эффективная и безопасная. Однако применение неорганических солей магния (магния сульфат) имеет ограниченное применение в связи с парентеральным способом введения, возможными осложнениями, а также опасностями длительного применения [7]. Органические соли магния, используемые в пероральных препаратах, могут значительно отличаться между собой.
Наиболее оптимальными характеристиками в отношении биодоступности, наличия дополнительных положительных свойств и удобства применения обладает цитрат магния, так как он характеризуется рядом существенных преимуществ в сравнении с лактатом магния, а также с неорганическими солями магния (оксид магния, сульфат магния, хлорид магния). В частности, оксид магния практически не растворим в воде, в то время как один из самых высоких показателей растворимости среди органических и неорганических солей магния — у цитрата магния: при температуре 20—25 °С массовая доля безводного цитрата достигает 55% (т.е. 55 г цитрата магния могут быть полностью растворены в 45 мл воды). Цитрат, как известно, является центральным звеном в цикле Кребса (его другое название — цитратный цикл) и необходим для синтеза АТФ и энергетического обмена в митохондриях. При этом метаболизм цитрата предусматривает его утилизацию в углекислый газ и воду, что делает его идеальным экологичным переносчиком ионов магния в клетки [3]. В сочетании с магниевым протектором пиридоксином (витамином В6) усвояемость магния повышается до 50% [1]. В препарате магне В6 форте представлено именно такое оптимальное сочетание магнезиальной органической соли (магния цитрат, 100 мг в пересчете на органический магний) и витамина В6 (пиридоксина гидрохлорид 10 мг).
Патогенетическое действие на звенья развития преэклампсии цитрата магния и пиридоксина обусловлено их антигипоксантными свойствами и способностью корригировать процессы перекисного окисления липидов (ПОЛ) [4].
Необходимо отметить, что при беременности суточная потребность в магнии возрастает не менее, чем в 1,5 раза, что обусловлено синтетическими процессами в организме матери и плода. Потребность беременной женщины в магнии нередко превышает его поступление, что позволяет рассматривать беременность как состояние физиологической гипомагниемии [11]. При этом дефицит магния сопряжен с широким спектром осложнений беременности, родов и патологии плода: повышенной частотой преэклампсий, преждевременной родовой деятельностью, нарушением развития плода и рядом других. Эта проблема приобретает особую актуальность в свете широкой распространенности дефицита магния. По данным многоцентрового исследования [6], проводившегося под эгидой Российского общества акушеров-гинекологов в 2011—2012 гг., распространенность дефицита магния в популяции беременных женщин РФ составляет 81,2%.
В современной литературе [8, 11] описано множество исследований по изучению обмена магния при нормальной и патологической беременности, эффективности его применения при патологии беременности и родов. Однако для прояснения ряда дискуссионных вопросов необходимы дальнейшие качественные научные исследования относительно терапии и профилактики осложнений беременности препаратами магния.
Цель настоящего исследования — оценка эффективности комплексной медикаментозной профилактики преэклампсии с использованием препарата магне В6 форте у беременных группы высокого риска.
Материал и методы
Нами обследованы 277 пациенток группы высокого риска развития преэклампсии. Возраст женщин варьировал от 18 до 39 лет (в среднем 25,6±1,8 года). Все женщины имели клинические признаки дефицита магния, подтвержденного с помощью стандартизированного вопросника по выявлению дефицита магния.
Участницы исследования были разделены на две группы. В 1-ю группу (группа сравнения) были включены 130 (46,9%) беременных, которым проводили профилактику преэклампсии с помощью антиагреганта пентоксифиллина внутрь по 100 мг 3 раза в день и дипиридамола по 25 мг 3 раза в день. Во 2-ю группу вошли 147 (53,1%) пациенток, которым с целью профилактики преэклампсии, кроме вышеуказанных препаратов, назначали магне В6 форте по 1 таблетке 3 раза в день.
Одна таблетка магне В6 форте содержит магния цитрата 618,43 мг (что соответствует 100 мг магния) и пиридоксина гидрохлорида 10 мг. Пиридоксин (витамин В6 ) в качестве кофермента участвует во многих метаболических процессах и способствует более быстрому усвоению магния в кишечном тракте, проникновению и удержанию магния в клетках. Профилактику преэклампсии в обеих группах начинали с 16 нед беременности и проводили в течение 3 нед. Повторные курсы назначали в сроки 23—24 нед, 32—36 нед, а по показаниям — с 37 нед беременности.
Проведение медикаментозной профилактики с начала II триместра обусловлено тем, что в эти сроки беременности происходит наиболее интенсивный рост плода и плаценты, требующий адекватного кровоснабжения и оптимального энергетического обеспечения, кроме того, именно с этого срока начинает формироваться фетоплацентарная недостаточность.
Контрольные исследования проводили после каждого курса медикаментозной профилактики. При отсутствии эффекта рекомендовали госпитализацию в стационар (или дневной стационар).
Критериями отбора беременных для наблюдения служили следующие: привычное невынашивание в анамнезе (42,6%), осложненное течение предыдущей беременности (44,0%), а также наличие артериальной гипертензии или заболеваний почек (27,1%).
В структуре гинекологических заболеваний у женщин 1-й и 2-й групп наиболее часто встречались воспалительные процессы в органах малого таза — в 23,9 и 23,4% случаев соответственно. По паритету беременностей и родов обе группы были сопоставимы.Оценку состояния фетоплацентарной системы во время беременности у обследованных пациенток, которым проводилась профилактика преэклампсии и ФПН, осуществляли при помощи эхографического исследования и допплерометрии. Эхографическую диагностику состояния фетоплацентарного комплекса проводили с помощью аппарата Domier AI 5200 (Германия). Эхографическое исследование включало фетометрию, а также оценку сердечной деятельности плода, дыхательных движений, двигательной активности, тонуса плода, структуры плаценты и объема околоплодных вод.
Состояние маточно-плацентарного и фетоплацентарного кровотока оценивали на основании данных допплерометрии. Уровень маточно-плацентарого кровотока определяли путем исследования кровотока в маточных артериях, а при оценке фетоплацентарного кровотока изучали артерии пуповины в их средней части с последующим расчетом индекса резистентности (ИР).
Результаты и обсуждение
Несмотря на проведение профилактических мероприятий, течение беременности осложнилось развитием преэклампсии у 26 (20,0%) пациенток группы сравнения (1-я группа) и у 9 (6,9%) — во 2-й группе, получавших магне В6 форте (р<0,05) (рис. 1).
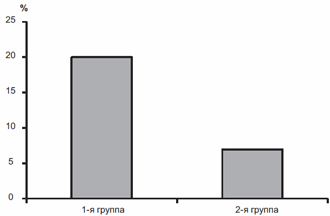
Рис. 1. Развитие преэклампсии в 1-й группе (сравнения) и во 2-й (Магне В6 Форте).
Здесь и на рис. 2—5: различие показателей 1-й и 2-й групп достоверно (p<0,05).В 1-й группе компенсированная форма ФПН имела место у 15 (11,5%) женщин, субкомпенсированная форма — у 8 (6,2%), декомпенсированная — у 4 (3,1%). У 8 (6,2%) пациенток развилась преэклампсия легкой степени, у 18 (13,8%) — средней степени тяжести. Во 2-й группе пациенток, получавших магне В6 форте, у 2 (1,4%) имела место субкомпенсированная форма ФПН, а у 7 (4,8%) компенсированная форма, т.е. число пациенток с ФПН и степень ее тяжести во 2-й группе были достоверно (р<0,05) меньше, чем в 1-й (рис. 2). Во всех наблюдениях ФПН сопутствовала преэклампсия легкой степени тяжести.
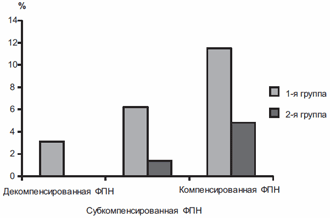
Рис. 2. Структура фетоплацентарной недостаточности в 1-й группе (сравнения) и во 2-й (Магне В6 Форте).
У беременных с эхографическими признаками компенсированной формы ФПН наблюдалось изолированное снижение маточно-плацентарного кровотока. Эхо-графические признаки субкомпенсированной формы ФПН сочетались с изолированным снижением маточно-плацентарного кровотока или его снижением в комбинации с нарушением кровотока в артериях пуповины. В случае декомпенсированной формы ФПН имело место нарушение как маточно-плацентарного, так и фетоплацентарного кровотока.
При нарастании тяжести ФПН и преэклампсии отмечалось увеличение значений ИР в артериях пуповины с 0,64±0,03 до 0,86±0,06. В маточных артериях величина ИР повышалась с 0,48±0,03 до 0,77±0,07. Критических показателей фетоплацентарного комплекса в настоящем исследовании не выявлено.
В 1-й группе преэклампсия развилась в среднем при сроке беременности 34,5±2,9 нед, во 2-й — 36,6±2,9 нед. Более раннее начало преэклампсии (30—32 нед) отмечено у 6 пациенток 1-й группы. Срок, при котором были установлены начальные признаки ФПН, составлял 34,3±4,9 нед в 1-й группе и 36,1±3,9 нед во 2-й.
У 133 женщин 2-й группы родоразрешение произошло через естественные родовые пути на 39—40-й неделе беременности, а в 14 случаях путем кесарева сечения. В 1-й группе в 32 случаях проводилось кесарево сечение. Показаниями к его проведению служили: декомпенсированная форма ФПН, слабость родовой деятельности, отсутствие готовности родовых путей к родам. Согласно полученным результатам, между двумя группами не было выявлено достоверных различий в продолжительности беременности.
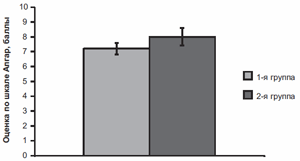
Рис. 3. Оценка по шкале Апгар в 1-й группе (сравнения) и во 2-й (Магне В6 Форте).
У всех женщин беременность закончилась рождением жизнеспособных детей, оценка по шкале Апгар составила в 1-й группе 7,2±0,6 балла, во 2-й — 8,0±0,7 балла (рис. 3). Средняя масса тела новорожденных в 1-й группе была равна 3128±116 г, во 2-й — 3422±97 г (р<0,05) (рис. 4). Гипотрофия была отмечена у 10 новорожденных в 1-й группе, перинатальное гипоксически-ишемическое поражение ЦНС выявлено у 14 (10,8%) новорожденных в 1-й группе и у 3 (2,0%) — во 2-й (рис. 5).
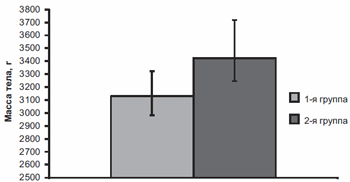
Рис. 4. Средняя масса тела новорожденных в 1-й группе (сравнения) и во 2-й (Магне В6 Форте).
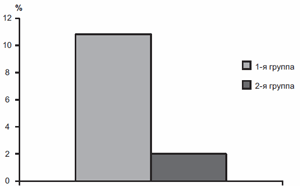
Рис. 5. Распространенность перинатального гипоксиче-ски-ишемического поражения ЦНС в 1-й группе (сравнения) и во 2-й (Магне В6 Форте).
Необходимо отметить, что ни в одном случае не потребовалась отмена терапии, в том числе магне В6 форте, что свидетельствует о хорошeй переносимости препаратов.
Полученные результаты коррелируют с данными, полученными нами в ходе предыдущих исследований, а также с данными масштабного многоцентрового исследования дефицита магния у беременных женщин, проводившегося в России в последние годы [6, 10].
Таким образом, результаты нашего исследования еще раз подтверждают необходимость проведения профилактических мероприятий у женщин, относящихся к группе высокого риска развития преэклампсии. Женщины с признаками дефицита магния должны быть отнесены в группу риска развития преэклампсии, а коррекция магниевого дефицита у них должна быть обязательной.
Результаты нашего исследования свидетельствуют, что магне В6 форте, устраняя дефицит магния, тем самым способствует оптимизации состояния фетоплацентарной системы, останавливая прогрессирование уже имеющихся нарушений в системе мать—плацента—плод, повышению устойчивости мозговой ткани плода к гипоксии (за счет участия магния и пиридоксина в метаболических процессах в головном мозге).
Выводы
1. Проведенное исследование доказывает, что комплексная профилактика и терапия преэклампсии с использованием магне В6 форте позволяют значительно снизить частоту и тяжесть преэклампсии и ФПН, отсрочить развитие первых клинических признаков преэ-клампсии и ФПН в среднем на 2—4 нед, достоверно улучшить исход беременности и родов и состояние новорожденных. Частота диагностированных осложнений беременности в группе женщин, получавших магне В6 форте, была статистически достоверно ниже, чем в группе сравнения.
2. Анализ акушерских факторов риска развития преэклампсии показал, что эффективность назначения магне В6 форте с целью восполнения дефицита магния особенно отчетливо проявилась у женщин с привычным невынашиванием беременности в анамнезе и наличием преэклампсии и ФПН при предыдущих беременностях.
3. Медикаментозная профилактика преэклампсии и комплексная терапия беременных с преэклампсией и ФПН с помощью препарата магне В6 форте, устраняющего дефицит магния у беременных, является безопасной и высокоэффективной, что позволяет рекомендовать ее практикующим врачам акушерам-гинекологам для предупреждения и фармакологической коррекции преэклампсии.
ЛИТЕРАТУРА
1. Громова О.А. Магний и пиридоксин: основы знаний. М 2006; 135.
2. Громова О.А., Торшин И.Ю., Тетруашвили Н.К., Рудаков К.В. Магний и тромбофилия беременных: молекулярные механизмы и доказательная медицина. Рос вестн акуш-гин 2009; 6: 75—80.
3. Дадак К. Дефицит магния в акушерстве и гинекологии. Акуш гин и репрод 2013; 7: 2: 6—14.
4. Джобава С.Ж., Ильина И.Ю., Чикишева А.А., Судакова Г.Ю., Даниелян С.Ж., Доброхотова Ю.Э. Новые подходы к коррекции тромбофилических нарушений гемостаза во время беременности: роль магния: эффективность терапии и сочетанные эффекты. Гинекология 2012; 14: 5: 55—60.
5. Игнатко И.В., Рыбин М.В., Дуболазов В.Д. Профилактика плацентарной недостаточности у беременных группы высокого риска. Вопр гин акуш и перинатол 2006; 1:5: 11—20.
6. Макацария А.Д., Бицадзе В.О., Хизроева Д.Х., Джобава Э.М. Распространенность дефицита магния у беременных жен- щин, наблюдающихся в условиях амбулаторной практики. Вопр гин акуш и перинатол 2012; 11: 5: 25—34.
7. Серов В.Н., Керимкулова Н.В., Трошин И.Ю., Громова О.А. Зарубежный и российский опыт применения магния в акушерстве и гинекологии с позиции доказательной медицины. Вопр гин акуш и перинатол 2012; 11: 5: 62—72.
8. Сидорова И.С. Гестоз. М 2003; 414.
9. Сидорова И.С., Кулаков В.И., Макаров И.О. Руководство по акушерству: Учебное пособие. М: Медицина 2006; 240.
10. Сидорова И.С., Унанян A.Л. Роль магния в комплексной профилактике гестоза и фетоплацентарной недостаточности. Вопр гин акуш и перинатол 2010; 9: 2: 12—15.
11. Semczuk М., Semczuk-Sikora A. New data on toxic metal intoxication (Cd, Pb, and Hg in particular) and Mg status during pregnancy. Med Sci Monit 2001; 7: 2: 332—340.
12. WHO recommendations for Prevention and treatment of pre-ec-lampsia and eclampsia. World Health Organization (Geneva) 2011; 38.
RU.MGP.13.08.01
| Август 2014 г. |