Опубликовано в журнале:
Педиатрия/2010/Том 89/№ 4 с. 62-65Ингаляционная терапия бронхообструктивного синдрома у грудных детей с острыми респираторными инфекциями
О.И. Стенина, С.С. Паунова, С.С. Чакветадзе, И.М. Донин
Кафедра детских болезней лечебного факультета ГОУ ВПО РГМУ им. Н.И. Пирогова Росздрава,
МДГКБ Департамента здравоохранения г. МосквыБронхиальная обструкция (БО) является одной из серьезных проблем у детей, особенно в раннем возрасте. Норвежские ученые выявили предрасположенность детей, перенесших острые обструктивные бронхиты (ООБ) и острые бронхиолиты (ОБ) в первые месяцы жизни, к рецидивирующему течению бронхообструктивного синдрома (БОС) с последующим уменьшением функционального резерва легких [1].
Наиболее частой причиной развития БО на протяжении многих лет принято считать острые респираторные инфекции (ОРИ) [2–4]. Частота БО, развившейся на фоне инфекционных заболеваний нижних дыхательных путей у детей, колеблется от 5 до 40%. У детей с отягощенным семейным анамнезом по аллергии БОС, как правило, развивается чаще (в 30–40% случаев). БОС у детей с ОРИ протекает, как правило, в виде ООБ и в раннем возрасте – ОБ.
В патогенезе БО при ОРИ основное значение придается воспалительной инфильтрации слизистой оболочки бронхов, ее отеку, гиперсекреции вязкой слизи и бронхоспазму, обусловленному гиперреактивностью бронхов воспалительного характера. Современная терапия БО при ОРИ у детей должна проводиться комплексно, с учетом патогенеза формирования БОС.
Наряду с традиционным системным медикаментозным лечением большое значение имеет ингаляционная доставка препаратов. При этом пристальное внимание следует уделять технике проведения ингаляций, что на 80–90% определяет успех терапии.
К современным эффективным способам доставки лекарственных веществ относятся ингаляторы, в которых происходит распыление раствора препарата в форме влажного аэрозоля. При этом образуются частицы размером 2–5 мкм, оптимальные для поступления в дыхательные пути. Ингаляционная терапия может использоваться как в стационаре, так и в домашних условиях обученными родителями. Она особенно показана детям раннего возраста [5].
В настоящее время различают два основных вида ингаляторов в зависимости от способа превращения жидкого препарата в аэрозоль:
компрессорные (КИ), использующие струю сжатого воздуха или кислорода; ультразвуковые УИ), использующие энергию высокочастотных колебаний пьезокристалла [6]. В большинстве случаев используются КИ, главным достоинством которых является возможность распыления всего спектра лекарственных веществ. Однако шум при работе и относительно большие размеры затрудняют их использование у грудных детей, особенно в домашних условиях. Появление на рынке УИ открыло новые возможности лечения БОС в педиатрической практике. Портативность, отсутствие шума при работе, меньший размер аэрозольных частиц (2–3 мкм), достигающих мелких бронхов и бронхиол в более высоких концентрациях, минимальные потери лекарственных веществ во время работы, делает их предпочтительнее при лечении (в т.ч. амбулаторно) детей первых лет жизни с бронхиолитами.
Материалы и методы исследования
Для сравнения терапевтической эффективности и оценки удобства использования разных ингаляционных систем было проведено клиническое наблюдение за течением ООБ и ОБ на фоне ОРИ у детей первого года жизни, получавших ингаляционную терапию посредством КИ (19 больных – 8 девочек и 11 мальчиков) и УИ (40 больных – 12 девочек и 28 мальчиков).
В группы наблюдения не были включены пациенты, у которых ООБ и ОБ развивались на фоне врожденных пороков сердечно-сосудистой, бронхолегочной систем, муковисцидоза, других генетических болезней с легочной манифестацией, а также пациенты с бронхолегочной дисплазией.
В лечении применяли КИ производства Италии и УИ CUN-60 фирмы CITIZEN (Япония).
Тяжесть БОС оценивали в баллах по таблице W. Tal и соавт. (1983) в зависимости от тяжести экспираторной одышки, наличия и степени выраженности цианоза. Дыхательная недостаточность (ДН) определяли по результатам исследования газов крови и сатурации кислорода.
Клиническую картину ДН сопоставляли с результатами исследований рО2, рСО2, SаО2 (сатурации кислорода) капиллярной крови, проводившихся на радиометре ALB 800 FLEX. Для объективизации сравнительной оценки эффективности ингаляций КИ и УИ у больных определяли pO2, рСО2 капиллярной крови до и после первой ингаляции с бета-адреномиметиками (беродуал) и глюкокортикоидами (будесонид–пульмикорт).
Результаты и их обсуждение
В группе больных, получавших ингаляционную терапию посредством КИ, тяжелый БОС (9–12 баллов по W. Tal) в первый день госпитализации наблюдался у 6 детей (2 ребенка с ООБ и 4 – с ОБ). У 10 больных определялся БОС средней тяжести (5–8 баллов по W. Tal). Легкий БОС (2–4 балла по W. Tal) развился у 3 детей данной группы.
Группа больных, получавших ингаляционную терапию с помощью УИ, включала 14 больных с тяжелым (из них – 6 с ОБ), 17 – со средней степенью тяжести и 9 – с легкой степенью БОС.
Таким образом, группы были сопоставимы по численности, возрасту, полу и клинико-лабораторным показателям, характеризующим вид и тяжесть бронхолегочной патологии.
Все больные с ООБ и ОБ на фоне ОРИ находились на комплексной терапии с различными комбинациями средств, методов лечения и различной продолжительностью курсов лечения в зависимости от локализации процесса и тяжести БОС. Использовали противовирусные препараты, антибиотики (группы цефалоспоринов и макролидов), муколитические и отхаркивающие средства (лазолван, ацетилцистеин, мукалтин), бронхолитики (беродуал, эуфиллин), эреспал, пульмикорт (в случаях ОБ и тяжелого БОС при ООБ), антигистаминные препараты, оксигенотерапию, регидратационную терапию, физиотерапию, проводили постуральный дренаж и вибромассаж.
Ингаляции бронхолитика с первого дня госпитализации получали все пациенты до полного купирования БОС. Беродуал назначали в разовой дозе 4 капли дважды в день до полного купирования БОС. Пульмикорт использовали у всех больных ОБ (10 чел.), а также у больных с тяжелым ООБ в случае недостаточной эффективности ингаляции с беродуалом (17 чел.). Пульмикорт применяли в разовой дозе 125–250 мг дважды в день.
Сравнительная оценка рО2 капиллярной крови, соотношения ЧСС/ЧД до и после первых ингаляций беродуала и пульмикорта убедительно показала, что положительная динамика признаков ДН наблюдалась как при использовании КИ, так и при использовании УИ. Однако у больных с ОБ с ультразвуковой доставкой пульмикорта положительная динамика симптомов ДН была более выраженной, что, скорее всего, объясняется более глубоким проникновением препарата в мелкие бронхи благодаря оптимальному размеру частиц ингалируемого раствора (см. рисунок).
Рисунок. Показатели прироста сатурации крови кислородом у детей с БОС после ингаляции пульмикорта и беродуала.
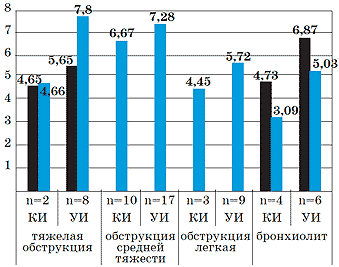
1-й столбик – пульмикорт, 2-й столбик – беродуал. Эффективность применения КИ и УИ в лечении ООБ и ОБ на фоне ОРИ с различной степенью тяжести БОС оценивали по длительности курса ингаляционной терапии, необходимой для полного и устойчивого купирования ДН. Наблюдение показало, что время, потребовавшееся для полного и устойчивого купирования ДН у больных ООБ, не зависело от выбора ингалятора. Однако ДН у больных ОБ быстрее купировалась при использовании УИ (см. таблицу).
Таблица. Сроки полного купирования ДН при использовании КИ и УИ
Острый
обструктивный бронхитОстрый
бронхиолитИнгаляторы
Тяжелый БОС
БОС средней тяжести
Легкий БОС
n=10
n =27
n =12
n =10
КИ
3,8*
(n =2)2,8
(n =10)2,2
(n =3)6,5
(п =4)УИ
3,4
(n =8)3,0
(11=17)2,0
(n =9)4,2
(n =6)
*Сроки купирования ДН, дни.Заключение
Таким образом, сравнительный анализ эффективности КИ и УИ при лечении БОС у детей первого года жизни не выявил значимых различий между двумя классами аппаратов.
При лечении детей с ОБ очевидно преимущество УИ (благодаря маленьким размерам аэрозольных частиц, достигающих мелких бронхов и бронхиол). К достоинствам УИ CUN-60 фирмы CITIZEN (Япония) относится также бесшумность работы, что облегчает применение его у грудных детей, склонных усиливать явления БО при беспокойстве и негативной реакции на шум при работе КИ. Кроме этого, возможность ингаляции широкого спектра препаратов, в любом положении тела пациента, 3-скоростной режим контроля коэффициента распыления, встроенный таймер с функцией автоматического отключения прибора после 10-минутного использования, портативность (вес 350 г, включая аккумуляторную батарею), простота эксплуатации, хранения и транспортировки (комплект стаканчиков для лекарств, компактная переносная сумка), комплект масок и ингаляторных трубок для носа и рта позволяют использовать УИ в домашних условиях для лечения пациентов разного возраста с БОС. Вышеперечисленные достоинства УИ CUN-60 фирмы CITIZEN (Япония) позволяют рассматривать его, как один из перспективных аппаратов, который найдет в ближайшем будущем широкое применение в терапии обструктивных заболеваний легких независимо от возраста пациента.
Литература
1. Fjaerli HO, Farstad T, Rоd G, et al. Acute bronchiolitis in infancy as risk factor for wheezing and reduced pulmonary function by seven years in Akershus County, Norway BMC. Pediatr. 2005; 18 (5): 31.
2. Зайцева О.В. Бронхообструктивный синдром у детей с острыми респираторными заболеваниями: современные аспекты терапии. I Всерос. конгресс по детской аллергологии «Проблемы раннего выявления, профилактики и терапии атопических заболеваний у детей». М., 2001: 46.
3. Острые респираторные заболевания у детей: лечение и профилактика. Пособие для врачей. М., 2002; 70.
4. Самсыгина Г.А. Антибиотики в лечении острых бронхитов у детей. Леч. Врач. 2001; 1: 12–15.
5. Геппе Н.А. Современные представления о тактике лечения бронхиальной астмы у детей. РМЖ. 2002; 10 (7): 353–357.
6. Чучалин А.Г., Княжеская Н.П., Потапова М.О. Место небулайзеров в ингаляционной терапии хронических обструктивных заболеваний легких. РМЖ. 2006; 14 (7): 521–524.
| Июль 2010 г. |