Опубликовано в журнале:
Кардиоваскулярная терапия и профилактика, 2007; 6 (3)
Исследование эффективности, безопасности и влияния на функциональное состояние эндотелия гиполипидемической терапии аторвастатином у больных ишемической болезнью сердца, перенесших чрескожные коронарные вмешательства.
М.П. Мальгина, О.И. Игнатьева*, Н.В. Морошкина*, Ю.В. Скоробогатова, А.О. Недошивин*, О.А. Беркович*
ФГУ НИИ кардиологии им. В.А. Алмазова Росздрава, '''Санкт-Петербургский государственный медицинский университет имени акад. И.П. Павлова. Санкт-Петербург, РоссияEffectiveness, safety, and endothelial function effects of atorvastatin lipid-lowering therapy in coronary heart disease patients undergoing percutaneous coronary intervention
M.P. Mal'gina, O.I. Ignatyeva*, N.V. Moroshkina*, Yu.V. Skorobogatova, A.O. Nedoshivin*, O.A. Berkovich*
V.A. Almazov Research Institute of Cardiology, State Federal Agency for Health and Social Development, *I.P. Pavlov St. Petersburg State Medical University. St. Petersburg, RussiaЦель. Изучить липидные и плейотропные эффекты аторвастатина у больных ишемической болезнью сердца (ИБС), перенесших реваскуляризацию миокарда методом чрескожных коронарных интервенций.
Материал и методы. В исследование включены 40 больных ИБС после успешной коронарной ангиопластики со стентированием. Критерии включения: первичная гиперлипидемия с уровнем общего холестерина > 4,5 ммоль/л, холестерина липопротеинов низкой плотности (ХС ЛНП) > 2,5 ммоль/л, триглицеридов ≤ 3,5 ммоль/л. Стартовая доза аторвастатина составила 20 мг/сут. Эндотелиальная функция оценивалась в пробе с реактивной гиперемией с расчетом показателя эндотелий-зависимой вазодилатации (ЭЗВД). Выполняли ультразвуковое исследование сонных артерий с измерением толщины комплекса интима-медиа. Оценка производилась исходно и через 26 недель терапии.
Результаты. К концу 14-недельного периода лечения целевой уровень ХС ЛНП < 2,5 ммоль/л был достигнут у 56% пациентов, к концу 26 недели терапии - у 74%. Средняя величина ЭЗВД до начала терапии составила 2,8±1,23, через 26 недель - 2,984±0,881 (р=0,12). Доля отрицательных ЭЗВД исходно была 56,5%, при контроле - 34,78%. Обнаружена тенденция к увеличению ЭЗВД, снижению доли отрицательных ЭЗВД, что косвенно свидетельствует об улучшении сосудодвигательной функции эндотелия на фоне длительной терапии аторвастатином. Препарат в дозе 20 мг/сут. не вызывал клинически значимых нежелательных явлений в течение всего курса терапии.
Заключение. Лечение аторвастатином имеет высокую гиполипидемическую эффективность, безопасность. Препарат обладает плейотропными действиями, что указывает на целесообразность его применения у пациентов, перенесших реваскуляризацию миокарда.
Ключевые слова: чрескожные коронарные интервенции, реваскуляризация миокарда, аторвастатин, гиполипидемические и плейотропные эффекты.
Aim. To study lipid-lowering and pleiotropic atorvastatin effects on lipid metabolism, endothelial function, fibrinogen level in coronary heart disease (CHD) patients who underwent myocardial revascularization (percutaneous coronary intervention).
Material and methods. The study included 40 CHD patients who underwent successful coronary angioplasty and stenting. Inclusion criteria were: primary hyperlipidemia with total cholesterol (CH) level >4,5 mmol/l, low-density CH (LDL-CH) level >2,5 mmol/l, and triglycerides level ≤3,5 mmol/l. Initial atorvastatin dose was 20 mg/d. Endothelial function was assessed in reactive hyperemia test, with calculation of endothelium-dependent vasodilatation (EDVD) parameter. Carotid artery ultrasound, with intima-media thickness assessment, was performed. The participants were examined at baseline and after 26 therapy weeks.
Results. By the end of 14-week therapy period, target LDL-CH level <2,5 mmol/l was achieved in 56% of the patients, and by the end of Week 26 - in 74%. Mean EDVD was 2,8±1,23 at baseline and 2,984±0,881 26 weeks later (р=0,12). Baseline and control negative EDVD percentage was 56,5% and 34,78%, respectively. Therefore, long-term atorvastatin therapy was associated with improved EDVD, decreased negative EDVD percentage, and improved vasoactive endothelial function. Atorvastatin dose of 20 mg/d caused no clinically significantly adverse events during 26-week therapy course.
Conclusion. Lipid-lowering therapy with atorvastatin is highly effective and safe. Due to its pleiotropic action, the medication should be used in patients after myocardial revascularization.
Key words: Percutaneous coronary intervention, myocardial revascularization, atorvastatin, lipid-lowering and pleiotropic effects.
Введение
Сердечно-сосудистые заболевания атеросклеротического генеза и их осложнения - главная причина смертности и инвалидизации населения в большинстве стран мира, включая Российскую Федерацию [3,5]. Наиболее распространенными осложнениями атеросклероза являются инфаркт миокарда (ИМ), ишемический инсульт и гангрена нижних конечностей. Широкое применение статинов - ингибиторов 3-гидрокси-3-метилглютарил коэнзим А редуктазы (ГМГ-КоА-редуктазы) обусловлено массивной доказательной базой, подтвердившей эффективность влияния препаратов не только на параметры липидного обмена, но и выявившей "нелипидные" (плейотропные) действия статинов. Плейотропные или дополнительные эффекты гиполипидемической терапии (ГЛТ) статинами связаны, прежде всего, с положительным влиянием на функцию эндотелия (ФЭ). К эндотелий-зависимому действию статинов относятся [1,7]:
- снижение активности восстановленной никотинамидадениндинуклеотид-оксидазы, что приводит к уменьшению окислительного стресса;
- уменьшение синтеза эндотелина-1;
- снижение экспрессии рецепторов ангиотензина-I (АТ I);
- снижение экспрессии тканевого активатора плазминогена, повышение экспрессии ингибитора активатора плазминогена и, как следствие, уменьшение риска тромбозов;
- увеличение активности NO-синтетазы с улучшением вазодилатирующей ФЭ;
- влияние на процессы дифференцировки эндотелиальных клеток и улучшение процессов неоваскуляризации и реэндотелизации сосудов;
- уменьшение экспрессии адгезивных молекул и подавление процесса воспаления;
- ингибирование процесса апоптоза. Снижение уровня холестерина липопротеинов низкой плотности (ХС ЛНП) в комплексе с улучшением ФЭ приводит к замедлению развития атеросклероза.
Окисленные ЛНП нарушают ФЭ и ведут к активации его клеток. Статины нивелируют эти эффекты за счет снижения уровня циркулирующих окисленных ЛНП, а также за счет прямого действия на эндотелиальные клетки, что приводит к увеличению активности NO-синтетазы, подавлению экспрессии вазоконстрикторных агентов и снижению продукции реактивных окислительных субстанций [1,7].Аторвастатин - синтетический статин, который в настоящее время хорошо изучен во многих международных исследованиях и доказал свою эффективность [6,9,10]. Действие препарата оценивалось при остром коронарном синдроме [11,12], у пациентов с сахарным диабетом (СД) [10]. В настоящее время проводится ряд исследований по применению препарата у больных без гиперлипидемии (ГЛП). В выполненных работах, благодаря высокой активности препарата, был достигнут и поддерживался существенно более низкий уровень ХС ЛНП, чем в длительных испытаниях других ингибиторов ГМК-КоА-редуктазы. В них впервые удалось сравнить эффективность и безопасность различных режимов ГЛТ [2]. Аторвастатин не только эффективно снижает уровень липидов, но вызывает благоприятные изменения сосудистой стенки, т. е. оказывает не только гиполипидемическое, но и антиатеросклеротическое действия [8].
В настоящем исследовании оценивалась эффективность аторвастатина (Торвакард, ЗЕНТИВА, Чешская Республика) у пациентов с ишемической болезнью сердца (ИБС), перенесших операцию реваскуляризации миокарда методом коронарной ангиопластики (КАП) со стентированием. Этим пациентам показан постоянный, регулярный прием статинов с жестким контролем биохимических показателей липидного обмена с целью достижения целевого уровня ХС ЛНП более низкого, чем в общей популяции. Необходимо достижение оптимального уровня ЛНП ≤ 2,5 ммоль/л для снижения риска прогрессирования атеросклероза и, как следствие, уменьшения количества повторных госпитализаций и хирургических вмешательств [3,5].
Цель исследования - изучить липидные и плейотропные эффекты аторвастатина, его влияние на показатели липидного обмена, ФЭ у больных ИБС, перенесших реваскуляризацию миокарда методом чрескожных коронарных интервенций.
В задачи исследования входили:
- оценка динамики показателей липидного профиля (ЛП) у больных ИБС, перенесших операцию коронарного шунтирования (КШ) или КАП, через 14 и 26 недель терапии препаратом Торвакард в дозе 20 мг/сут.
- изучение влияния аторвастатина на ФЭ сосудов - эндотелий-зависимую вазодилатацию (ЭЗВД) плечевой артерии (ПА) в пробе с реактивной гиперемией.Материал и методы
В исследование были включены 40 пациентов с ИБС, которым была выполнена КАП со стентированием. Критериями включения в исследование послужили: первичная ГЛП с уровнем общего ХС (ОХС) > 4,5 ммоль/л, ХС ЛНП > 2,5 ммоль/л, триглицеридов (ТГ) ≤ 3,5 ммоль/л. Обязательными условиями были возраст пациентов ≥ 18 лет и информированное согласие на участие в исследовании.
Не участвовали в исследовании следующие категории больных:
- лечившиеся в предшествующие периоды ингибиторами ГМГ-КоА-редуктазы (< 1 месяца до включения в исследование);
- отмечавшие непереносимость ингибиторов ГМГ- КоА-редуктазы в анамнезе, а также имевшие противопоказания к назначению этой группы препаратов;
- перенесшие острое нарушение мозгового кровообращения в течение последних 3 месяцев;
- с нарушением функции почек (уровень креатинина < 0,13 ммоль/л);
- с заболеваниями печени, сопровождающимися повышением печеночных ферментов - аланинаминотрансферазы и аспартатаминотрансферазы (АЛТ и АСТ) в 2 раза по сравнению с нормой;
- с повышением креатининфосфокиназы (КФК) в 5 раз по сравнению с нормой;
- с выраженным ожирением - индекс массы тела (ИМТ) > 35;
- с алкогольной и лекарственной зависимостью;
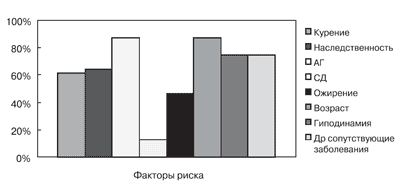
- с потенциальной возможностью беременности ЭЗВД оценивалась в пробе с реактивной гиперемией.Среди участников исследования: 12 женщин и 28 мужчин, в дальнейшем один больной был исключен из анализа результатов в связи с семейной ГЛП. Только в одном случае прием препарата был прекращен по медицинским показаниям вследствие индивидуальной непереносимости, выражавшейся в появлении петехиальной сыпи. Средний возраст пациентов на момент включения в исследование составил 58±8,5 лет. Большинство пациентов (31 из 40) после перенесенной операции продолжали активно работать и только 9 больных пенсионного возраста не работали, хотя отмечали более высокий уровень активности по сравнению с предоперационным периодом. На момент включения в исследование продолжительность ИБС составляла 1 месяц - 18 лет. 2 больных до КАП перенесли операцию КШ, 64,1% перенесли один и более ИМ. После КАП 12,8% имели клинический синдром стенокардии, у остальных пациентов болевой синдром отсутствовал. Все пациенты имели сочетание многих факторов риска (ФР), в т.ч.: 61,5% продолжали курить, у 64,1% отмечен отягощенный семейный анамнез по ИБС. Подавляющее большинство больных (87,2%) страдали артериальной гипертензией, у 12,8% диагностирован СД; практически у половины больных (46,2%) было ожирение разной степени выраженности. Средний рост пациентов составил 170,7+9,3 см, средний вес 83,2±15,1 кг, ИМТ 28,4±4,1 кг/м2. 87,2% пациентов относились к возрастной группе > 55 и 45 лет для мужчин и женщин, соответственно. Малоподвижный образ жизни вели > 74% исследуемых. У 74,4% ИБС сочеталась с патологией желудочно-кишечного тракта, почек, легких, эндокринной системы (рисунок 1).
Рис. 1 Распространенность ФР.
Все пациенты получали комбинированную антигипертензивную, антиангинальную, антитромботическую терапию. 97,7% лечились β-адреноблокаторами, 7,7% - нитратами, 12,8% - антагонистами рецепторов к АТ II, 46,2% - блокаторами кальциевых каналов, 23,1% - диуретиками, 79,5% - ингибиторами ангиотензин-превращающего фермента, 5,1% - антигипертензивными препаратами центрального действия, 100% больных получали антитромботическую терапию аспирином и клопидогрелем.
Все пациенты группы наблюдения соблюдали режим приема Торвакарда в течение 26 недель и придерживались гипохолестеринемической диеты.
ФЭ оценивалась по результатам пробы с реактивной гиперемией. Определялся диаметр левой ПА исходно и после 90 секунд компрессии. По формуле рассчитывался показатель ЭЗВД.
Выполняли ультразвуковое исследование сонных артерий с измерением толщины комплекса интима-медиа (ТИМ) исходно и через 26 недель после начала терапии Торвакардом.
Дизайн исследования представлен в таблице 1.
Таблица 1. Дизайн исследования
Неделя исследования 0 2 14 26 Визит 1 визит 2 визит 3 визит 4 визит Липидограмма + + + + Б\х анализ крови: АЛТ, АСТ, КФК + + + + ЭЗВД + + Осмотр больных + + + + Сбор, хранение и обработка результатов исследований осуществлялась на основе базы данных, реализованной с помощью пакета прикладных программ Microsoft Excel-2000 для операционной системы Microsoft Windows-98 (фирма "Microsoft", США). Были использованы методы вариационной статистики с выведением среднего значения квадратичной ошибки и расчетом критерия достоверности t по Стьюденту. Этот критерий позволяет судить о достоверности различий совокупностей со сравнительно небольшим числом вариант. Достоверными считали такие различия, при которых вероятность нулевой гипотезы не превышает 0,05 (р<0,05).
Результаты
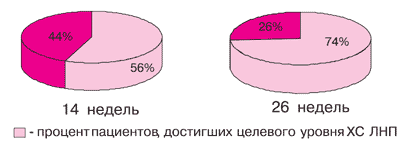
Эффективность. Изменения показателей ЛП при приеме Торвакарда в дозе 20 мг/сут. представлены в таблице 2 в динамике через 14 и 26 недель. Анализ липид-снижающего действия Торвакарда через 14 и 26 недель терапии в процентном соотношении к исходному представлен на рисунке 2. К концу 14-недельного периода терапии целевой уровень ХС ЛНП < 2,5 ммоль/л был достигнут у 56% пациентов, к концу 26 недели терапии - у 74% (рисунок 3). Таким образом, Торвакард в дозе 20 мг/сут. обеспечил коррекцию ХС ЛНП до целевого уровня у большинства пациентов в соответствии с Рекомендациями экспертов ВНОК 2004.
Таблица 2. Исходные показатели ЛП и их изменение через 14 и 26 недель лечения Торвакардом в дозе 20 мг/сут.
Показатель Исходно ммоль/л Значение среднего показателя Через 14 недель Через 26 недель ммоль/л (%) ммоль/л (%) ОХС 5,5±0,91 4,5±0,78* -19 3,96± 0,8* -28 ХС ЛНП 3,66±0,7 2,5±0,74** -31 2,20±0,7** -40 ХС ЛВП 1,25±0,25 1,40±0,29 + 12 1,44±0,3 +15 ХС ЛОНП 0,77±0,32 0,67±0,29 -13 0,54±0,2 -30 ТГ 1,7±0,71 1,48±0,65*** -13 1,34±0,5*** -21 КА 3,47±0,97 2,29±0,98 -34 2,19±0,9 -37 Примечание: достоверность различий с исходными показателями: (*) - при р<0,01, (**) - при р<0,001, (***) - при р<0,05; ЛВП -липопротеины высокой плотности; ЛОНП - липопротеины очень низкой плотности; КА - коэффициент атерогенности.Рис. 2 Липид-снижающий эффект Торвакарда через 14 и 26 недель лечения.
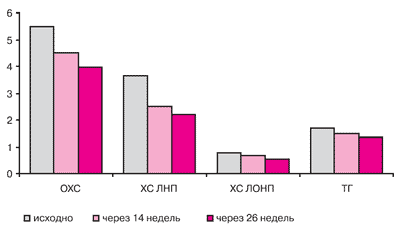
Рис. 3 Динамика достижения целевых уровней ХС ЛНП < 2,5 ммоль/л через 14 и 26 недель терапии Торвакардом в дозе 20 мг/сут.
Средняя величина ЭЗВД до начала терапии составила 2,8±1,23, через 26 недель - 2,984±0,881 (р=0,12). Доля отрицательных ЭЗВД до терапии была 56,5%, при контрольном визите - 34,78%. На основании полученных данных можно сделать вывод о наметившейся тенденции к увеличению показателя ЭЗВД, доля отрицательных ЭЗВД снизилась, что косвенно свидетельствует об улучшении сосудодвигательной функции эндотелия на фоне длительной терапии Торвакардом. У большинства пациентов при ультразвуковом исследовании сонных артерий было обнаружено атеросклеротическое поражение, что оценивалось по ТИМ и/или наличию бляшек в сонных артериях. Полученные результаты свидетельствуют о наличии мультифокального атеросклероза с более агрессивным течением у пациентов, перенесших операцию реваскуляризации коронарных артерий (КА).
Переносимость. Торвакард в дозе 20 мг/сут. не вызывал клинически значимых негативных явлений у пациентов в течение 26-недельного курса терапии. При целенаправленном опросе больные не отмечали мышечной слабости или повышенной утомляемости. Изменения в лабораторных показателях с повышением АСТ или АЛТ более, чем в 2 раза по сравнению с исходным, или нарастание КФК более, чем в 3 раза по сравнению с верхним показателем, соответствующим нормальному значению, отсутствовали.
Обсуждение
Впервые КАП была выполнена в 1977г Gruentzig А, как хирургический метод реваскуляризации миокарда [4]. С 1977г по 1980г в мире было произведено 377 процедур, в настоящее время в США ежегодно проводится - 1 млн. вмешательств и >2 млн. во всем мире [3,5]. Столь широкое распространение метода обусловлено успешным сочетанием эффективности и безопасности. Десятилетняя выживаемость после чрескожных коронарных интервенций составляет в целом 89,5%-95% при однососудистом поражении и 81% при многососудистом поражении [5].
У пациентов со стабильной ИБС чрескожные коронарные вмешательства должны рассматриваться как возможный первоначальный метод реваскуляризации миокарда при наличии объективных признаков ишемии и практически любом типе поражения КА с одним лишь исключением, когда хронические тотальные окклюзии не могут быть пройдены проводником во время ангиографического исследования [3,5]. Решение о рекомендации выполнения чрескожного коронарного вмешательства либо КШ должно основываться на технических возможностях кардиологического или хирургического отделений, характеристиках поражения КА и выборе пациента. КАП следует применять с оговорками у пациентов с СД, многососудистым поражением и с незащищенным стенозом ствола левой КА [3,5].
Эффективность чрескожных коронарных интервенций высока, но долгосрочный клинический эффект может быть нивелирован рецидивом ишемии миокарда в послеоперационном периоде. Существует две принципиально различающиеся по механизму развития причины рецидива ишемии: рестеноз в стенте и прогрессирование атеросклероза. Причины, патогенез, методы коррекции рестенозов в данном исследовании не обсуждаются, но прогрессирование атеросклероза является точкой приложения назначения статинов.
В группе пациентов, перенесших реваскуляризацию миокарда, характерно, как правило, более агрессивное течение атеросклероза, распространены наиболее атерогенные типы дислипидемий IIа и IIб по классификации Fredrickson D 1967. Распространенность атеросклеротического процесса носит преимущественно мультифокальный характер [8], что подтверждено в данном исследовании наличием атеросклероза брахиоцефальных артерий; многие пациенты страдали облитерирующим атеросклерозом артерий нижних конечностей. Перечисленные обстоятельства требуют более агрессивной тактики в отношении данной категории пациентов, более жесткого контроля показателей ЛП и влияния на другие модифицируемые ФР атеросклероза и ИБС. В настоящем исследовании получены статистически достоверные результаты положительной динамики показателей ЛП на фоне терапии Торвакардом в дозе 20 мг/сут.; у более 70% пациентов достигнуты целевые уровни ХС ЛНП, достоверно повышался уровень ХС ЛВП. Переносимость препарата была хорошей, только в одном случае отмечено развитие петехиальной сыпи, возможно не связанной с исследуемым препаратом, который, однако, был отменен. Получены данные о наметившейся тенденции к улучшению ЭЗВД (статистически недостоверной вероятно из-за малой выборки и короткого срока наблюдения) и снижении доли отрицательных ответов ЭЗВД, что может прогнозировать улучшение ФЭ при длительной терапии статинами.
В итоге по результатам исследования подтверждены высокие гиполипидемическая эффективность и безопасность терапии Торвакардом, обозначены Торвакардом плейотропные влияния, что является основанием для рекомендации назначения Торвакарда пациентам, перенесшим реваскуляризацию миокарда.
Литература
1. Wolfrum S, Jensen KS, Liao JK. Endotelium- Dependent Effects of Statins. Arterioscler Thromb Vasc Biol 2003; 23: 72936.
2. McKenney JM. An Assessment of Statin Safety. Am J Manag Care 2006; 12(11 Suppl): S310-7.
3. Smith SC, Feldman TE, Hirshfeld JW, et al. ACC/AHA/SCAI 2005 Guideline Update for Percutaneous Coronary Intervention. A Report of the American Cardiology/American Heart Association Task Force on Practice Guidelines (ACC/AHA/SCAI Writing Committee to update the 2001 Guidelines for Percutaneous Coronary Intervention). Circulation 2006; 113(7): e166-286.
4. Kaltenbach M. The first coronary angioplasties in Germany. Z Kardiol 2005; 94: 152-62.
5. Silber S, Albertsson P, Aviles FF, et al. Guidelines for Percutaneous Coronary Intervention. The Task Force for Percutaneous Coronary Interventionsof the European Society of Cardiology. Eur Heart J 2005; 26(8): 804-47.
6. Grundy SM, Cleeman JI, Merz CN, et al. Implications of recent clinical trials for the National Cholesterol Education Program. Adult Treatment Panel III guidelines. Circulation 2004; 110: 227-39.
7. Ti M, Losordo DW. Statins and the endothelium. Vascul Pharmacol 2007; 46(1): 1-9.
8. Derk CT, Jimenez SA. Statins and the vasculopathy of systemic sclerosis: potential therapeutic agents? Autoimmun Rev 2006; 5(1): 25-32.
9. Sever PS, Dahlof B, Poulter NR, et al. ASCOT investing tors. Prevention of coronary and stroke events with atorvastatin in hypertensive patients who have average cholesterol concentrations, in the Angio- Scandinavian Cardiac Outcomes Trial Lipid Lowering Arm. (Ascot-LLA): a Multicentre controlled lipid- lowering trial. Lancet 2003; 361: 1149-58.
10. Collhoun HM, Betteridge DJ, Durrington PN, et al. Primary Prevention of cardiovascular disease with atorvastatin in type 2 diabetes in the Collaborative Atorvastatin Diabetes Study (CARDS): multicentre randomized placebo-controlled trial. Lancet 2004; 364(9435): 685-96.
11. Schwartz GG, Ollson AG, Ezekowitz MD, et al. Myocardial Ischemia Reduction with Aggressive Cholesterol Lowering. MIRACLE study Investigators. Effects of Atorvastatin on early recurrent ischemic events in acute coronary syndromes: the MIRACLE study: a randomized controlled trial. JAMA 2001; 285(13): 1711-8.
12. Canno CP, Braunwald E, McCabe CH, et al. Pravastatin or Atorvastatin evaluation and infection therapy- thrombolysis in myocardial infarction 22 investigators. Intensive versus moderate lipid- lowering with statins after acute coronary syndromes. N Engl J Med 2004; 350: 1495-504.
| Апрель 2008 г. |