Опыт длительного применения малобелковой диеты и Кетостерила при хронической почечной недостаточности
Я. Л. Лифшиц, А. Ю. Николаев, В. М, Ермоленко
Проблемная лаборатория нефрологии (зав.— проф. И. Е. Тареева) НИЦ ММА им, И. М. СеченоваПоступила 06.12.93
THE EFFECTS OF LONG-TERM LOW-PROTEIN DIET AND KETUSTERYL IN CHRONIC RENAL FAILURE (CRF)
N. L Lifshits, A. Yu, Nikolaev, V. M, Ermolenko
Summary
Ten CRF patients (mean glomerular filtration rate 10.1 ml/rnin) were put on low-protein diet (0.3 g/kg protein daily) supplemented with ketosteryl (10—12 pills daily). During 3 out of 6—34 months of the diet azoternia declined: creatinine, blood urea nitrogen, uric acid, phosphorus concentrations diminished by 5 %, 12 %, 10 % and 17 %, respectively. Further accumulation of nitrogen residues slowed down.
Monthly increment of serum creatinine and hemoglobin loss rate reduced 2-fold, (from 0.23 to 0.117 mg% month and from 0.16 to 0.08 g% month, respectively). Protein deficiency did not occur as serum albumin and body mass remained the same, whereas urea nitrogen/creatinine ratio showed a 35 % decrease. It is concluded that rigorous low-protein diet combined with ketoanalogues of essential amino acids is able to abate uremia and inhibit CRF augmentation.
Методы малобелковой диеты (МВД) особенно активно разрабатываются последние 30—40 лет после классических исследований Джиованетти [11]. Показаны быстрое улучшение самочувствия больных с хронической почечной недостаточностью (ХПН), уменьшение уремических симптомов под влиянием МВД [10, 15, 19, 24] .Не вызывает сомнений доступность и высокая экономичность методов МВД по сравнению с активными (диализными) методами лечения ХПН. Отечественный опыт по разработке и клиническому применению МВД в нефрологии представлен работами М.Я. Ратнер, Е. М. Тареева, М«,А. Самсонова, И. А. Пронченко с конца 60-х годов [1-3]. Однако в последующие десятилетия использование в клинике МВД при ХПН не получило достаточно широкого распространения.
При длительном применении МВД с резким ограничением употребления белка (до 20 г/сут) возможно формирование отрицательного азотистого баланса с прогрессирующим метаболическим ацидозом и неконтролируемой консервными методами гиперкалиемией, а также синдромом белковой недостаточности, усугублением уремического иммунодефицита и анемии [16, 23, 26]. В настоящее время разработаны препараты незаменимых аминокислот или их кетоаналогов, применение которых позволяет поддерживать нормальный азотистый баланс при резком снижении количества белка в диете.
Целью данной работы было изучение клинических аспектов длительного применения МВД в сочетании с эссенциальными амино(кето) кислотами при далеко зашедшей ХПН,
Материалы и методы
Исследование проводили с помощью общепринятых клинических и стандартных лабораторных критериев, которые изучали в динамике. В таблице представлены характеристика анализируемой группы и длительность исследования.
Характеристика больных и длительность лечения МВД
Примечание.
Больные
Пол
Возраст, годы
Нозологическая форма
Исходный уровень
Срок МВД, мес
сыворотка
креатииина,
мг%КФ, мл/мин
М.
ж.
42
ХГН гипертонического типа
7,2
10,9
26
К.
ж.
48
ХГН в сочетании с хроническим пиелонефритом
8,2
7,6
12
п.
ж.
32
ХГН смешанного типа
7,2
7,5
7
Б.
М.
62
ХГН латентного типа
8,4
11,3
2
д.
ж/
51
ХГН латентного типа
3,7
14,2
34
С.
ж.
52
СКВ хронического течения
11,7
6,3
9
д.
М.
56
ХГН в сочетании с хроническим пиелонефритом
9,3
10,1
6
М.
ж.
31
Синдром Альпорта
4,9
12,0
8
К.
ж.
57
Геморрагический васкулит
5,2
14,0
24
М.
ж.
47
ХГН гипертонического типа
7,2
7,1
6
ХГН — хронический гломбрулонефрит,
СКВ — системная красная волчанка,
КФ — клубочковая фильтрацияРис 1.
Изменения массы тела, уровня сывороточного альбумина и отношения азот мочевины/креатинин у больных с ХПН в процессе лечения МВД и кетостерилом.

По оси абсцисс здесь и на рис. 2 и 3 — время исследования (в мес); по оси ординат здесь и на рис. 2 — динамика показателей (в % от исходного значения), H—начало МВД, 1 — масса тела, 2 — сывороточный альбумин, 3 — азот мочевины/креатинин.
Как видно, группа однородна по возрасту и выраженности ХПН. Ни у одного из больных не было признаков кахексии и даже заметного дефицита массы тела. У всех пациентов обнаружена анемия и у 9 — артериальная гипертония разной степени тяжести, у всех была сохранена остаточная функция почек (КФ в среднем 10,1 мл/мин). Преобладали больные брайтовым гломерулонефритом, в двух случаях в сочетании с хроническим пиелонефритом. Были представлены и более редкие формы: наследственный нефрит (синдром Альпорта) и вторичные нефриты в рамках СКВ и болезни Шенлейна — Геноха.
Использована МВД с содержанием белка 0,3 г на 1 кг массы тела в сутки, фосфора 6—7 мг на 1 кг массы тела в сутки, достаточно высокая калорийность — 2800—3000 ккал/сут — обеспечивалась за счет широкого использования углеводов, а также растительных и животных жиров. Степень, ограничения соли варьировала в зависимости от тяжести артериальной гипер-. тонии и сердечной недостаточности (в среднем потребление: не превышало 5 г/сут). Применяли безбелковый хлеб, искус-; ственное саго. Приготовление блюд каждый больной осуществлял индивидуально. Потребление белка и фосфора контролировали по массе продуктов и по специальным таблицам»,.
В качестве добавки — источника незаменимых амино(кето)кислот использовали препарат кетостерил фирмы «Фрезениус» (Германия). Препарат в таблетированной форме содержит незаменимые (эссенциальные) аминокислоты или их кетоаналоги, находящиеся в оптимальном для больных с ХПН соотношении. Кроме того, каждая таблетка кетостерила содержит. 50 мг элементарного кальция. Теоретически, а также по данным литературы, ежедневный прием больным с ХПН, находящимся на МВД, 10—12 таблеток кетостерила должен уменьшать риск развития отрицательного азотистого баланса, полностью покрывать дефицит поступления эссенциаьных аминокислот с МВД, способствовать утилизации эндогенного азота мочевины за счет процессов переаминирования, а также корригировать гипокальциемию и связывать фосфаты в желудочно-кишечном тракте [5, 12, 14, 21].
Лечение МВД проводили амбулаторно с ежемесячным контролем общего состояния больных (динамики массы тела, АД, диуреза), анализов крови, мочи, основных биохимических показателей и данных пробы Реберга.
Результаты
Переносимость лечения была удовлетворительной у всех больных. В первые 2—3 мес применения МВД у 6 из 10 пациентов отмечали чувство голода, исчезнувшее после повышения калорийности диеты (добавки шпига или увеличения углеводного рациона), Средние данные динамики массы тела, уровня сывороточного альбумина и соотношения азот мочевины/креатинин представлены на рис 1.
Рис. 2.
Изменения биохимических параметров в процессе лечения МВД и кетостерилом.
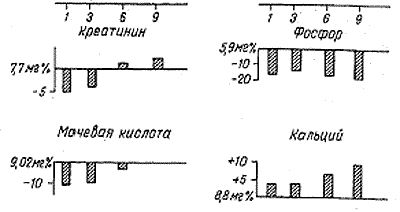
Видимо значительное (на 35 %) снижение коэффицтента азотчмочевины/креатинин при отсутствии -существенной потери массы тела и стабильном уровне сывороточного альбумина. Не отмечалось, быстрого нарастания метаболического ацидоза с падением pCOs, уровень калия крови повышался незначительно (на 8—17 %), скорее всего за счет увеличения содержания овощей в рационе, а уровень мочевой кислоты в крови снизился. За период, применения МВД с кетостерилом мы не наблюдали учащения острых простудных заболеваний, рецидивов пиелонефрита и других проявлений иммунодефицита. Артериальная гипертония за время лечений МВД у 7 из 9 больных стала более чувствительной к гипотензивным препаратам, реже осложнялась гипертоническими кризами. У остальных двух пациентов с трудноконтролируемой гипертонией ее характер и тяжесть не изменились.
Удовлетворительная переносимость МВД в сочетании с кетостерилом позволила всем нашим больным вести достаточно активный образ жизни (занятие домашним хозяйством). У всех трех работающих пациентов трудоспособность сохранялась — они продолжали трудиться по специальности.
Влияние МВД с кетостерилом на биохимические проявления ХПН представлены на рис, 2. В процессе лечения наблюдалось снижение содержания в крови фосфатов (на 17 %), мочевины (на 12%), мочевой кислоты (на 10%). Сывороточная концентрация кальция умеренно повышалась, но ни в одном случае не развилась гиперкальциемия. Тенденция к снижению содержания креатинина в крови сохранялась в первые 3 мес лечения МВД, затем оно постепенно начинало нарастать и к 6 мес достигало исходного уровня.
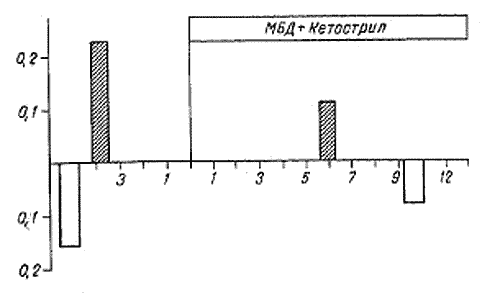
Если в течение 6 мес до начала лечения (рис. 3) прирост уровня креатинина крови составлял в среднем 0,23 мг% в месяц, то на фоне лечения МВД с кетостерилом за такое же время ежемесячный прирост уменьшился до 0,117 мг%, т, е. в 2 раза, а в первые 3 мес лечения он представлял собой отрицательную величину. Такая динамика уровня креатинина при отсутствии значительной потери мышечной массы позволяет предположить замедляющее влияние МВД с кетостерилом на темпы прогрессирования ХПН. В пользу такого предположения говорит и замедление темпов нарастания анемии на фоне МВД. Ежемесячное снижение уровня гемоглобина крови на фоне лечения МВД замедлилось в 2 раза по сравнению с периодом, предшествовавшим лечению (О,OS и 0,16 г% соответственно). Скорость прогрессирования ХПН, выраженная динамикой интегрального показателя 1/Сг, за 6 мес лечения МБД уменьшилась в 5 раз по сравнению .с таким же периодом до назначения МВД (0,0129, до лечения и 0,0025 при лечении).
Рис. 3.
Ежемесячное повышение содержания креатинина (в мг%/мес, заштрихованные столбики) и снижение уровня гемоглобина (в г%/мес, светлые столбики) до и во время лечения МВД и кетостерилом.
Приводим наблюдение особенно длительного лечения МВД.
Больная .М., 1946 г. рождения, ХГН гипертонического типа был диагностирован в 1969 г. Через 10 лет при появлении начальных признаков ХПН было , рекомендовано ограничение белка в диете до 60 г/сут, В 1982 г. присоединилась вторичная подагра и стабильная гипертония. В 1985 г. в связи с прогрессированием ХПН (креати-нин крови 5 мг%, КФ 14 мл/мин) содержание белка в диете было снижено до 40 г/сут, а затем до 30 г/сут, к лечению были добавлены энтеросорбенты. Состояние улучшилось, АД контролировалось, приступы подагры не повторялись. Через год развился инфильтративный туберкулез левого легкого, Проводилась химиотерапия с эффектом. С начала 1988 г., когда КФ составила 11 мл/мин, была переведена на МВД с 20 г белка в сутки в сочетании с приемом кетостерила. В первые 5 мес лечения похудела на 7 кг, затем после повышения калорийности диеты, главным образом за счет жиров, масса тела увеличилась на 4 кг и затем стабилизировалась, Динамика показателя - 1/Сг отражена на рис. 4. Состояние оставалось стабильным в течение последующих 2 лет на фоне строгого соблюдения МВД и приема кетостерила. Однако после очередного инфекционного осложнения (абсцесс правой молочной железы) развилась терминальная уремия (креатинин крови: 13 мг%) и было начато лечение хроническим гемодиализом.
Таким образом, МВД у данной больной была эффективна, но нельзя исключить, что ее длительное применение (около 10 лет) способствовало усугублению уремического иммунодефицита, проявившегося активизацией туберкулеза, гнойнойинфекцией.
Рис. 4.
Динамика показателя 1/Сr, отражающая прогрессирование ХПН в процессе лечения МВД больной М., 42 лет.
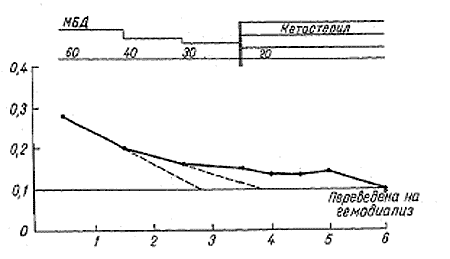
По оси абсцисс; вверху — суточное потребление белка (в г)л внизу—время исследования (в годах); по оси ординат — 1/Сr (в мг%). Штриховая. линия—теоретическая (расчетная) динамика.
Мы не отмечали каких-либо необычных симптомов и патологических лабораторных сдвигов, которые можно было бы связать с длительным применением кетостерила. Отсутствовали гепатоток-сический эффект (повышение уровня билирубина и активности аминотрансфераз крови), аллергические, неврологические, сосудистые реакции.
В последующем 8 из 10 больных были переведены на хронический гемодиализ (в среднем через 14,9 мес), остальные 2 пациента с особенно тяжелой, трудноконтролируемой гипертонией умерли на 6-м и 9-м месяце лечения до наступления терминальной ХПН от острой сердечной недостаточности,
Обсуждение
Оживление интереса к проблеме МВД, отмененное в последнее десятилетие, вызвано двумя группами фактов — .появлением препаратов [смесей эссенциальных амино (кето) кислот], уменьшающих риск развития отрицательного азотистого баланса при лечении МВД, а также наблюдениями о замедляющем влиянии МБД типа Джиованетти на темпы прогрессирования ХПН и вторичного гиперпаратиреоза [13, 15, 20]. В последующем этим наблюдениям было дано теоретическое обоснование в рамках теории (гипотезы) Бреннера [8, 22, 27, 28]. Кроме того, положительное влияние МБД при ХПН связывают с тем, что она содержит в 2—3 раза меньше фосфатов, в результате чего снижается фосфатемия и фосфатурия, предотвращается развитие вторичного гиперпаратиреоза и кальцификации почечной паренхимы [7, 13, 17]. Однако в целом эффективность МБД и ее недостатки при длительном применении изучены недостаточно. Наряду с сообщениями о благоприятном влиянии на ..проявления и течение ХПН (уменьшение уре-. мич.еской интоксикации и гиперперфузионного поражения ремнантных нефронов), высказываются опасения, что МБД, даже в сочетании с: приемом эссенциальных аминокислот, может сказаться на последующей судьбе больного с ХПН: ухудшить переносимость методов активного лечения уремии (гемодиализа, перитонеального диализа, трансплантации почки) и понизить уровень медицинской и социально-профессиональной реабилитации больных на хроническом гемодиализе. В то же время появляются работы о самостоятельном положительном влиянии эссенциальных аминокислот на темпы прогрессирования и различные проявления ХПН, причем кетоаналоги оказались эффективнее, чем сами незаменимые аминокислоты [18, 26, 30].
Наши данные подтверждают точку зрения многих авторов [4, 6, 12] об удовлетворительной переносимости МВД при сочетании с кето-аналогами аминокислот. Об адекватности длительного применения данной диеты свидетельствует отсутствие клинических и лабораторных признаков гиперкатаболизма и синдрома белковой недостаточности. Наблюдавшаяся нами динамика креати-нина и показателя 1/Сr также указывает на замедляющее влияние МВД на темпы прогрессирования ХПН, в пользу чего говорит и более медленное прогрессирование анемии на фоне МВД.
МВД занимает все большее место в комплексе лечения больных с ХПН и в определенной мере является экономически выгодной и доступной альтернативой раннему началу лечения хроническим гемодиализом, высокая стоимость которого известна. МВД может использоваться как в начальной, так и в консервативной стадии ХПН и становиться бесперспективной лишь при появлении признаков терминальной уремии с полной утратой остаточной функции почек. Таким образом, МВД можно применять у большинства больных с ХПН, составляющих не менее 1500—2000 на 1 млн взрослого населения. И, если строгая МВД с содержанием белка 20 г в сутки, как правило, требует дополнительного назначения труднодоступных препаратов незаменимых аминокислот, то более мягкий вариант МВД на 40 г смешанного растительного и животного белка в сутки (типа 76) включает достаточное количество различных аминокислот, хорошо переносится больными длительное время без какой-либо коррекции и может рекомендоваться практически всем больным с ХПН,.причем многими авторами подчеркивается значение раннего начала применения МВД при уровне креатинина 3—4 и даже 2 мг% [9, 10, 20, 26, 29].
Выводы
1, Применение при далеко зашедшей хронической почечной недостаточности (ХПН) диеты с резким ограничением белка в сочетании с эссенциальными амино(кето)кислотами (препарат Кетостерил) уменьшает клиническое проявление уремии и замедляет темп прогреесирования ХПН,
2. При длительном применении малобелковой диеты в сочетании с кетостерилом не отмечается клинических и лабораторных признаков формирования отрицательного азотистого баланса с гипёркатаболизмом и синдромом белковой недостаточности, а также каких-либо других лекарственных побочных эффектов.
3. Малобелковую диету, являющуюся доступным и экономически выгодным методом лечения, можно применять у большинства больных с ХПН.
ЛИТЕРАТУРА
1. Пронченко И. А. // Клин, мед.— 1968.— №. 1,— С. 51—55.
2. Ратнер М. Я. // Тер. арх.— 1988.—№ б,— С. 116—120.
3. Тареев Е. М,, Самсонов М, А., Ермоленко В. М. и яр. // Сов. мед.— 1972.— № 12.— С. 24—30.
4. Alvestrand A,, Ahlberg М., Bergstrom J. // Kidney int — 1983.—Vol. 24, Suppl. 16.—P. S268—S272.
5. Alvestrand A., Furst P..Bergstrom L // Ibid.— P. S9—S16.
6. Aparicio M,, Potaux L., Bouchet J. L. et al. // Nephron.— 1989,—Vol. 51,—P. 292—293.
7. Aparldo M., Combe C., Lafage M. N, et al. // Ibid.— 1993.—Vol. 63.—P. 122—123.
8. Brenner B. M. // Kidney int.—1983.—Vol. 23,— P. 647—655.
9. Drinovec I., Bren A. P., Kveder R. // Period, biol,— 1989,—Vol. 90.—P. 517—518,
10. Giordano C. // Kidney int.— 1985.—Vol. 28 Suppl 17 — P. S66-S70.
11. Gtouanetti S., Maggiore Q, // Lancet.— 1964.—Vol 1 — • P. 1000—1003.
12. Qretz N.. Korb E., Strauch M. // Kidney int.— 1983,— Vol. 24, Suppl. 16,— P. S263—S267.
13. Негсг G., Coburn I. W. // Ibid.—1987.—Vol, 32, Suppl. 22.—P. S215—S220.
14. lungers P., Chauveau PA., Ployard F. et al. // Ibid — P. S67-S71.
15. Klahr S., Purkerson M. L, Heifets M. II Ibid,— P. S35—S39.
16. Kratha R., Shuler C,, Wolfson M. // Clinical Dialysis — 2-nd Ed.— 1990,— P. 350—365.
17. Lau К. П Kidney int.—1989,—Vol. 36,—• P. 918-937.
18. Llndenau K,,, Abendroth K., Kokot F. et al. // Nephron — 1990,—Vol. 55,—P. 133—135.
19. Maschio G., Oldrizzi L, Tessltore N. et al. // Kidney int.—1982.—Vol. 22.—P. 371—376.
20. Maschio G., Oldrizzi L, Rugiu C. et al. // Ibid.— 1987.—Vol. 32, Suppl. 22.—P, S49—S52.
21. Metsinger E., Strauch M, // Ibid.—P. S170—S173.
22. Meyer T. W., Lawrence W. E,, Brenner В М,- II Ibid.— 1983.—Vol. 24, Suppl, 16.—P. S243—S247
23. Mitch W. E. Ц Nephron.—1988.—Vol, 49,—P. 89—93.
24. Oldrizzi L,, Rugiu C., Valvo E. et al. // Kidney int.— 1985.-Vol.
25.-P, 553-557.
26. Oldrizzi L., Rugiu C., Maschio Q. I/ Amer. J. Nephrol,— 1989.-Vol; 9.—P. 184-189. '
26. Richards P. // Branched Chain Amino and Keto Acids in Health and Disease,— 1984,—P. 384—390.
27. Rudiu C., Oldrizzi L, Maschio G. // Kidney int.— 1987,—Vol. 32, Suppl. 22,—P. S29—S31.
28. Schaap 0. H., Bllo H, J. G., Alfertnk Т. Н. R. et al. // Nephroh,- 1987,- Vol. 47,- P, 1-6.
29. Watsef M., La France N. £>., Ward L, Van Duyn M. A. // Kidney int.— 1987.—Vol, 32,—P. 123—128.
30. Walter M., НШ S. В., Ward L, Magder L // Ibid,— 1993,-Vol. 43,— P. 833-930,
Кетостерил -
| Март 2005 г. |