Опубликовано в журнале:
Лечение острой неспецифической боли в спине в амбулаторной практике
О.Н. Герасимова1, В.А. Парфенов2
1Поликлиники №2 и №6 ЗАО «Медицинские услуги», Москва; 2ММА им. И.М. СеченоваTREATMENT FOR ACUTE NONSPECIFIC BACK PAIN IN OUTPATIENT PRACTICE
O.N. Gerasimova1, V.A. Parfenov2
1ZAO «Medical Services», Polyclinics Two and Six, Moscow West Administrative District; 2I.M. Sechenov Moscow Medical Academy
Seventy patients (40 females and 30 males; mean age 46,5±15,0 years) with acute nonspecific back pain at various sites were followed up in the outpatient setting to study the efficiency of drug therapy based on meloxicam (movalis), without using physiotherapy, acupuncture and manual therapy techniques. The patients took movalis in a dose of 15 mg/day orally or 15 mg/day intramuscularly for up to 5 days, then 15 mg/day orally. Most patients (n = 56) also received myorelaxants (predominantly midocalm). As a result of therapy, back pain completely disappeared or was reduced (from 7,8±1,4 to 1,14±0,95 visual analogue scores), the routine activity reached the baseline level as had been before pain occurrence; the duration of the disease being less than 2 weeks (mean 11 days). Adverse reactions caused by therapy were observed in sporadic cases; these were mild and transient. Case histories of 2 patients in whom movalis therapy was effective when the use of other nonsteroidal anti-inflammatory drugs failed are presented.
Key words: acute nonspecific back pain, meloxicam (movalis). Vladimir Anatolyevich Parfenov: vladimirparfenov@mail
Боль в спине, длительность которой не превышает 6 нед, расценивается как острая. С болью связаны громадные социально-экономические потери для общества в связи с временной утратой трудоспособности и существенное снижение качества жизни [1—5].
При обследовании пациента с острой болью в спине ведущее значение имеет исключение специфических болей в спине. Острые неспецифические боли могут быть вызваны новообразованием (первичные и метастатические опухоли позвоночника, миеломная болезнь), сирингомиелией, деструкцией позвонков и поражением нервных корешков вследствие инфекционных процессов (остеомиелит, эпидурит), метаболическими нарушениями, переломами позвоночника и другими заболеваниями внутренних органов по механизму отраженных болей [1—6]. Для решения этой задачи ведущее значение имеют тщательный сбор анамнеза и соматическое обследование (выявление симптомов «опасности» или «красных флажков»), при необходимости — проведение дополнительных методов исследования (рентгенологическое исследование позвоночника, рентгеновская компьютерная — КТ — или магнитно-резонансная — МРТ — томография позвоночника, общий анализ крови, биохимический анализ крови и др.). У большинства (90—97%) пациентов с острой болью в спине не обнаруживается специфических причин боли, при этом выявляются скелетно-мышечные боли и/или значительно реже (1—10% случаев) радикулопатия, вызванная грыжей межпозвонкового диска. Эти боли расцениваются как механические (повреждение мышц, связок, капсул суставов, компрессия спинно-мозгового корешка), при этом в тех случаях, которые не связаны с компрессией корешка, боли также расцениваются как неспецифические [2—5].
Врачебная тактика при острой неспецифической боли в спине заключается, с одной стороны, в ослаблении боли и как можно более быстром возвращении пациента к активному образу жизни и, с другой стороны, в предупреждении повторных обострений и хронического течения болевого синдрома [2—5, 7, 8]. Большое значение имеет ранняя двигательная активность, однако нет доказательств эффективности каких-либо методов лечебной гимнастики [9, 10].
Целесообразно информировать пациента о доброкачественном характере заболевания и высокой вероятности его быстрого разрешения [3, 5]. Необходимо избегать перенапряжения и чрезмерных нагрузок на позвоночник и мышцы (например, длительной сидячей работы). Для ослабления боли используются анальгетики (парацетамол), нестероидные противовоспалительные препараты (НПВП) и миорелаксанты [2—5, 7, 8]. В случае дискогенной радикулопатии и наличия невропатической боли могут быть эффективны противоэпилептические средства, при отсутствии эффективности от консервативной терапии, а также при наличии двигательных нарушений, тазовых расстройств используются хирургические методы лечения.
В большинстве случаев неспецифические боли в спине проходят в течение нескольких дней или 2—4 нед, радикулопатии — в течение недель или месяцев, но в части случаев они принимают хроническое течение на годы [5]. Хроническому течению боли в спине способствуют неадекватное лечение острой боли, длительный постельный режим при острой боли в спине, чрезмерное ограничение физических нагрузок, «болевой» тип личности, пониженный фон настроения, в части случаев заинтересованность пациента в длительной нетрудоспособности, аггравация имеющихся симптомов и «рентное» отношение к болезни [3—5].
Наиболее часто и с высокой эффективностью при острых неспецифических болях в спине используются НПВП, механизм действия которых направлен на подавление ключевого фермента метаболизма арахидоновой кислоты — циклооксигеназы (ЦОГ), которая участвует в выработке провоспалительных простагландинов. Следует помнить, что применение НПВП способно вызвать осложнения со стороны желудочно-кишечного тракта — ЖКТ (желудочная и кишечная диспепсия, эрозивный гастрит, энтеропатия, язвы, кровотечения, перфорации), сердечно-сосудистые (артериальная гипертензия, дистрофия миокарда, недостаточность кровообращения, острая коронарная недостаточность) и др.
Риск желудочно-кишечных осложнений существенно снижается при использовании НПВП, преимущественно воздействующих на одну из изоформ ЦОГ — ЦОГ 2 [8, 11— 13]. Среди этой группы препаратов наименьший риск сердечно-сосудистых осложнений имеет мелоксикам (мовалис), являющийся производным энолиевой кислоты [14]. Период его полувыведения составляет 20 ч, поэтому его можно применять однократно на протяжении суток. Препарат имеет форму для парентерального введения (15 мг/1,5 мл) и для приема внутрь (7,5 и 15 мг). Для получения быстрого лечебного эффекта можно использовать так называемую ступенчатую терапию, которая заключается во внутримышечном введении 15 мг мовалиса в первые 3 дня лечения, а затем следует прием препарата внутрь.
В настоящее время проведено большое число исследований, в которых показаны эффективность и относительная безопасность применения мовалиса при острых неспецифических болях в спине [12, 13, 15—22].
Значительная часть исследований, проведенных в нашей стране, была посвящена изучению терапии мовалисом при острой боли в нижней части спины в стационарных условиях [15—18]. При этом широко использовались физиотерапевтические методы лечения, мануальная терапия, рефлексотерапия. Несомненный интерес представляет изучение только лекарственной терапии (без методов физио-, рефлексо-, мануальной терапии), основанной на мовалисе, в амбулаторной практике при острых неспецифических болях в спине различной локализации, что и послужило целью настоящего исследования.
Цель исследования — изучение эффективности и безопасности лекарственной терапии, основанной на мовалисе, при острой неспецифической боли в спине в условиях поликлиники без использования методов физио-, рефлексо- и мануальной терапии.
Материал и методы. Пациенты с острой болью в спине, обратившиеся за консультацией к неврологу в поликлиники №2 и №6 ЗАО «Медицинские услуги» Москвы с жалобой на боль в спине, были обследованы (консультация невролога, в большинстве случаев — рентгенологическое исследование позвоночника, КТ или МРТ позвоночника, анализ крови и др.) для выяснения причины заболевания (исключение специфической причины боли в спине).
В дальнейшее наблюдение с целью изучения эффективности и безопасности лекарственной терапии, основанной на мовалисе, включены 70 пациентов, у которых в качестве причины боли в спине установлен мышечно-тонический синдром с наличием дискогенной радикулопатии и без нее.
У всех 70 пациентов проводились соматическое, неврологическое и мануальное обследования, оценивалась интенсивность боли по визуальной аналоговой шкале (ВАШ) до начала и в конце наблюдения. Изучались длительность заболевания, переносимость лечения и его побочные эффекты.
Возраст пациентов колебался от 22 до 79 лет и составил в среднем 46,5±15,0 года. Среди пациентов было 40 (57,1%) женщин и 30 (42,9%) мужчин.
36 пациентов принимали мовалис по 15 мг/сут в 2 приема внутрь, остальные 34 пациента получали инъекции мовалиса внутримышечно по 15 мг/сут в течение от 3—5 дней, затем по 15 мг/сут в 2 приема внутрь. Выбор схемы лечения определялся индивидуально с учетом выраженности боли, предпочтения пациента, возможности инъекционного введения препарата в амбулаторных условиях, наличия сопутствующих заболеваний. С учетом того, что пациенты имели выраженное напряжение мышц спины, большинство (n=56) из них получали миорелаксанты. Основная часть пациентов (n=53) принимали мидокалм по 300—450 мг/сут в 2 или 3 приема (у этих пациентов был нежелателен седативный эффект), 3 пациента получали сирдалуд по 6—12 мг/сут в 2 или 3 приема (у этих пациентов был нежелателен седативный эффект). Пациенты с дискогенной радикулопатией принимали также нейронтин по 600—900 мг/сут. При наличии выраженной тревожности у 4 пациентов были использованы транквилизаторы (2 пациента принимали феназепам, 1 больной — афобазол и 1 — грандаксин). Местно более половины пациентов использовали финалгель, версатис, меновазин и другие средства. Для профилактики возможных осложнений пациенты с желудочно-кишечными заболеваниями использовали омез (ранитидин) — гастропротектор (ингибитор протонной помпы).
В наблюдаемой группе пациентов не использовались методы физиотерапии, массажа, мануальной терапии, рефлексотерапии и другие методы лечения.
Результаты исследования и их обсуждение. В результате обследования, включая инструментальные методы, были получены клинические характеристики пациентов, которые представлены в табл. 1. Как видно из данных, представленных в табл. 1, преобладала поясничная локализация боли, у всех пациентов имелся мышечно-тонический синдром. У большинства пациентов (75,8%) интенсивность боли была значительной (7—10 баллов по ВАШ), что существенно нарушало их повседневную деятельность и приводило к временной нетрудоспособности у работающих пациентов. В наблюдаемой группе средняя интенсивность боли по ВАШ составила 7,8±1,4 балла. Большинство пациентов (71,4%) ранее уже переносили эпизоды боли в спине, обращались в связи с этим к врачу и получали различное лечение. Длительность боли до момента обращения к врачу колебалась от 1 до 24 дней и составила в среднем 8,1±6,0 дня. Большинство пациентов самостоятельно начали принимать различные анальгетики, некоторые — НПВП (чаще всего диклофенак), но это лечение не имело существенного положительного эффекта.
Таблица 1. Клиническая характеристика 70 пациентов с острой неспецифической болью в спине до начала лечения
Клиническая характеристика Число пациентов % (от общего числа пациентов) Шейная локализация боли 20 28,6 Грудная локализация боли 5 7,1 Поясничная локализация боли 45 64,3 Мышечно-тонический синдром 70 100,0 Радикулопатия 10 14,3 Ранее перенесенные боли в спине 50 71,4 Интенсивность боли по ВАШ 9—10 баллов 16 22,9 Интенсивность боли по ВАШ 7—8 баллов 37 52,9 Интенсивность боли по ВАШ 4—6 баллов 17 24,3 Значительная часть пациентов (преимущественно люди пожилого возраста) имели сопутствующие хронические заболевания (табл. 2).
Таблица 2. Сопутствующие заболевания у пациентов с острой неспецифической болью в спине
Заболевание Число пациентов % (от общего числа пациентов) Артериальная гипертензия 15 21,4 Ишемическая болезнь сердца 9 12,9 Язвенная болезнь двенадцатиперстной кишки, желудка или другие заболевания ЖКТ в анамнезе 9 12,9 Бронхиальная астма 3 4,3 Онкологические заболевания в анамнезе 3 4,3 Сахарный диабет 1 1,4 Другие заболевания 3 4,3 Среди пациентов в возрасте 50 лет и старше одно или несколько хронических заболеваний наблюдалось у большинства (у 23 из 31). Наличие хронических заболеваний сердечнососудистой системы и ЖКТ существенно повышало риск возможных осложнений от приема анальгетиков и НПВП.
В результате проведенного лечения у всех больных уменьшилась или полностью прошла боль в спине, повседневная активность вернулась к исходной. Выраженность боли по ВАШ в конце наблюдения представлена в табл. 3. Как видно из данных табл. 3, боль полностью прошла у 28,6% пациентов, стала минимальной у 65,7% и умеренной у остальных 5,7%. На основании этого у большинства пациентов (95,3%) можно оценить результаты лечения как отличные и хорошие и только у 5,7% как удовлетворительные. В конце наблюдения интенсивность боли составила в среднем 1,14±0,95 балла по ВАШ, она уменьшилась почти на 7 баллов по ВАШ по сравнению с ее интенсивностью до начала лечения (рис. 1).
Таблица 3. Выраженность боли по ВАШ в конце наблюдения
Интенсивность боли по ВАШ Число пациентов % (от общего числа пациентов) Отсутствие боли 20 28,6 1—2 балла 46 65,7 3—4 балла 4 5,7 Рис. 1. Интенсивность боли по ВАШ у 70 пациентов с неспецифической болью в спине в начале и конце лечения
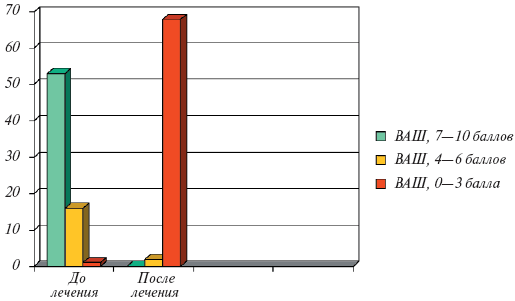
Длительность лечения колебалась от 3 до 21 дня и составила в среднем 11,0±4,4 дня. Имеющаяся у части пациентов боль в спине к моменту окончания лечения существенно не ограничивала их повседневную активность. Все работающие пациенты смогли продолжить свою профессиональную деятельность, длительность их пребывания на больничном листе была кратковременной (рис. 2).
Рис. 2. Длительность заболевания (длительность временной нетрудоспособности)
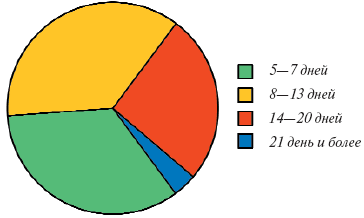
Большинство (67 из 70; 95,7%) не отметили каких-либо нежелательных явлений во время лечения. Только у 3 (4,3%) пациентов возникли неприятные ощущения в виде болей в животе, вздутия живота. При этом 2 пациента продолжили прием мовалиса, только 1 (1,4%) пациентка прекратила прием всех рекомендованных препаратов (мовалиса и мидокалма), при этом у пациентки интенсивность боли существенно снизилась, все неприятные ощущения, связанные с лечением, прошли в течение 2 дней и не потребовали дополнительных методов лечения.
Важно отметить, что в период настоящего обострения многие пациенты до начала лечения мовалисом принимали другие НПВП, при этом часто возникали побочные эффекты, которые приводили к отмене приема препарата, курс лечения был неполным, пациентов продолжала беспокоить боль в спине. В качестве примера приводим следующее наблюдение.
Больной Г., 58 лет, предъявлял жалобы на сильную боль в поясничной области, резкое ограничение движений в поясничном отделе позвоночника из-за усиления боли. В течение 4 лет у пациента было 3 эпизода болей в поясничной области. Каждый из эпизодов продолжался от 10 до 20 дней, пациент к врачам не обращался, местно применял феналгель и другие мази. Более 10 лет страдает артериальной гипертензией, его обычное АД 140—150/90—100 мм рт.ст. Настоящее обострение возникло за 10 дней до консультации после длительного пребывания в неудобном положении. Боль в спине стала значительной (8 баллов по ВАШ), что заставило пациента обратиться в поликлинику по месту жительства. Рекомендованы инъекции диклофенака внутримышечно. После 3 инъекций диклофенака боль в поясничной области уменьшилась, но пациент стал отмечать сердцебиение, неприятные ощущения в области сердца, повышение АД до 160—170/100 мм рт.ст., что заставило его отказаться от дальнейшего применения препарата, после чего боль снова усилилась. При обследовании в соматическом статусе не выявлено изменений, АД 150/100 мм рт.ст., ЧСС 85 в минуту. При внешнем обследовании пациента выявлены в поясничном отделе сколиоз выпуклостью вправо, сглаженность поясничного лордоза, значительное напряжение мышц спины, ограничение движений в поясничном отделе позвоночника из-за усиления болей. Парезов, расстройств чувствительности не отмечено, ахиллов и коленный рефлексы живые, патологических рефлексов нет. При МРТ позвоночника обнаружено несколько небольших срединных протрузий межпозвонковых дисков до 2—3 мм на поясничном уровне. На основании проведенного обследования у пациента диагностирована неспецифическая поясничная боль на фоне остеохондроза позвоночника (люмбалгия), а также артериальная гипертензия. Назначены инъекции мовалиса по 15 мг внутримышечно в течение 3 дней, затем прием мовалиса внутрь по 15 мг/сут, а также мидокалм по 150 мг/сут 2 раза, рекомендован контроль АД и регулярный прием антигипертензивных средств. Пациент информирован о вероятном благоприятном исходе заболевания, ему даны рекомендации по двигательному режиму. На фоне терапии боли в спине существенно уменьшились уже на 2-й день и стали минимальными (1 балл по ВАШ) через 7 дней с начала лечения. Движения в поясничном отделе позвоночника полностью восстановились, пациент вернулся к работе. Пациенту даны рекомендации по избеганию подъемов тяжести, значительных физических нагрузок и длительного сидения, рекомендовано увеличение пеших прогулок.
Таким образом, у пациента среднего возраста, страдающего неспецифической поясничной болью на фоне остеохондроза и артериальной гипертензии, применение диклофенака сопровождалось нежелательными явлениями со стороны сердечно-сосудистой системы, повышением АД, что заставило отказаться от его использования. Боли продолжались в течение 10 дней, они привели к значительному ограничению ежедневной активности и временной нетрудоспособности. Использование мовалиса в комбинации с мидокалмом, а также разъяснение причины заболевания и информирование о высокой вероятности скорого выздоровления привели к быстрому ослаблению боли и восстановлению трудоспособности, лечение не сопровождалось какими-либо нежелательными явлениями.
Положительный эффект от лечения был отмечен и у всех пациентов, у которых неспецифическая боль в спине сочеталась с признаками дискогенной радикулопатии. В этой группе, состоящей из 10 пациентов, исходно отмечалась более высокая интенсивность боли (8,5±1,1 балла по ВАШ). В патогенезе боли сочетались признаки как неспецифической (скелетно-мышечной), так и невропатической боли, поэтому к лечению (мовалис 15 мг/сут) был добавлен нейронтин в дозе 600—900 мг/сут. Этим пациентам потребовалось более длительное лечение, продолжительность которого в среднем составила 14,4±3,8 дня. В конце лечения боль полностью прошла у 2 пациентов и была незначительной (1—2 балла) у остальных 8. В качестве примера приводим следующее наблюдение.
Больной Н., 54 лет, предъявлял жалобы на сильную стреляющую боль в поясничной области, по задней поверхности левой ноги и по наружному краю стопы, а также резкое ограничение движений в поясничном отделе позвоночника из-за усиления боли. В течение 10 лет периодически беспокоят боли в поясничной области, пациент помнит о 5 обострениях, несколько раз проходил лечение у мануальных терапевтов. Боль вначале локализовалась в поясничной области, год назад она впервые стала распространяться по задней поверхности левой ноги. Настоящее обострение возникло после физической нагрузки за 21 день до консультации. Пациент обратился в поликлинику по месту жительства, ему были рекомендованы внутримышечные инъекции диклофенака. Боль уменьшилась после 5 внутримышечных инъекций диклофенака, но затем возобновилась и стала максимальной на момент консультации (10 баллов по ВАШ). Пациент отрицает наличие каких-либо хронических заболеваний. При обследовании в соматическом статусе не выявлено изменений, АД 130/80 мм рт.ст., ЧСС 80 в минуту. При внешнем обследовании у пациента выявлен в поясничном отделе сколиоз выпуклостью влево, отсутствует поясничный лордоз, отмечены значительное напряжение мышц спины, ограничение движений в поясничном отделе позвоночника из-за усиления болей. Симптом Ласега слева положителен под углом 30 °. Ослаблена болевая и температурная чувствительность по задней поверхности бедра, задненаружной поверхности голени, наружному краю стопы и мизинца, отсутствует левый ахиллов рефлекс, парезов и других неврологических расстройств не выявлено. При МРТ позвоночника обнаружена парамедианная грыжа диаметром до 12 мм на уровне L5—S1, слева. На основании проведенного обследования у пациента диагностированы дискогенная радикулопатия S1 слева, которая сочеталась с неспецифической (скелетно-мышечной) болью. Назначены инъекции мовалиса по 15 мг внутримышечно в течение 3 дней, затем прием мовалиса внутрь по 15 мг/сут в 2 приема, а также мидокалм по 150 мг/сут 2 раза, нейронтин по 300 мг 2 раза в сутки. Больной информирован о вероятном благоприятном исходе заболевания, ему даны рекомендации по двигательному режиму. На фоне лечения боли существенно уменьшились в течение недели и полностью прошли через 14 дней. Движения в поясничном отделе позвоночника восстановились полностью, пациент вернулся к работе. Рекомендовано избегать подъема тяжести, значительных физических нагрузок и длительного сидения, чаще совершать пешие прогулки.
Таким образом, у пациента среднего возраста, страдающего неспецифической (скелетно-мышечной) болью и дискогенной радикулопатией, не наблюдалось существенного эффекта от применения диклофенака. Боль в спине и левой ноге продолжалась в течение 21 дня и стала интенсивной, что привело к значительному ограничению ежедневной активности и временной нетрудоспособности. Лечение мовалисом в комбинации с мидокалмом и нейронтином, а также информирование о причине заболевания и высокой вероятности быстрого выздоровления привели к полному исчезновению боли, восстановлению трудоспособности.
Результаты проведенного исследования показывают высокую эффективность и относительную безопасность лекарственной терапии, основанной на мовалисе, при острой неспецифической боли в спине, что согласуется с данными других исследований [12, 13, 15—22]. В результате быстрого купирования болевого синдрома полностью восстановилась двигательная активность, работающие пациенты смогли продолжить профессиональную деятельность. В настоящем исследовании эффективность лекарственной терапии отмечена при болях различной локализации, а также в случаях наличия дискогенной радикулопатии. Важной особенностью нашего исследования является частое использование миорелаксантов, преимущественно мидокалма, а также нейронтина при дискогенной радикулопатии в комбинации с мовалисом, что могло способствовать улучшению результатов лечения. При этом ни у одного из пациентов не были использованы методы физио-, рефлексо- и мануальной терапии, что существенно удешевляет стоимость лечения.
Важно подчеркнуть, что согласно современным Европейским рекомендациям по лечению острой неспецифической боли в спине не доказана эффективность каких-либо методов физио-, рефлексо- и мануальной терапии, а проведение вытяжения даже ухудшает течение заболевания [5]. В большинстве имеющихся рекомендаций по ведению пациентов с острой неспецифической болью в спине подчеркивается, что большое значение имеет информирование пациента о благоприятном исходе заболевания, быстром восстановлении утраченных двигательных функций и возвращении к обычному образу жизни, продолжении профессиональной деятельности [3—5, 8, 11], что было использовано при проведении настоящего исследования.
Основное значение для купирования боли при острой неспецифической боли в спине имеет использование НПВП. Результаты проведенного исследования согласуются с мнением других авторов [11—13, 15—18, 20, 22] о том, что одним из лучших вариантов назначения НПВП при острой неспецифической боли является мовалис (мелоксикам). Это связано с его высокой эффективностью и низкой частотой побочных эффектов по сравнению с другими НПВП, в частности с диклофенаком [12, 19, 21]. У части пациентов, включенных в настоящее исследование, лечение болевого синдрома начиналось с применения диклофенака, но это сопровождалось побочными явлениями и недостаточной эффективностью. В связи с этим пациенты прекращали прием НПВП до наступления положительного эффекта. Последующая лекарственная терапия, основанная на мовалисе, у всех таких пациентов привела к положительному результату без развития нежелательных явлений.
Значительную часть пациентов, включенных в исследование, составляли лица 50 лет и старше, имеющие желудочно-кишечные, сердечно-сосудистые и другие заболевания, что повышало вероятность развития возможных осложнений при лечении НПВП. Однако ни у одного из пациентов не возникло каких-либо серьезных осложнений, только в 4,3% случаев отмечены боли в животе и диспепсические явления и у 1 пациента (1,4%) лечение было прекращено до существенного снижения боли. Несомненно, что такая низкая частота осложнений при приеме мовалиса в определенной степени связана с относительно короткой длительностью приема препарата в настоящем исследовании.
Безопасность применения мовалиса отмечена по данным метаанализа 28 клинических исследований (24 196 больных), которые показали, что препарат имеет достоверно меньший риск развития ЖКТ осложнений, чем традиционные НПВП (диклофенак, напроксен и пироксикам), и меньшее количество тромбоэмболических осложнений по сравнению с диклофенаком [13]. В большом сравнительном исследовании, включившем более 9 тыс. пациентов, выявлено, что у получавших мелоксикам частота побочных эффектов со стороны ЖКТ (тошнота, рвота, диарея, боль в животе и др.) была достоверно ниже по сравнению с леченными диклофенаком [22].
Результаты нашего исследования согласуются с имеющимися данными, согласно которым в случае правильной врачебной тактики острые неспецифические (скелетно-мышечные) боли в спине проходят в большинстве случаев в течение нескольких дней или недель [3—5, 7].
В настоящем исследовании в целом отмечены эффективность и безопасность мовалиса при лечении острых неспецифических (скелетно-мышечных) болей в спине различной локализации. В результате лечения у всех пациентов уменьшилась или полностью прошла боль в спине, повседневная активность вернулась к исходной, при этом длительность заболевания составила менее 2 нед (в среднем — 11 дней). Побочные эффекты лечения наблюдались в единичных случаях, были невыраженными, носили преходящий характер, не потребовали дополнительного лечения и не повлияли на общий положительный результат терапии.
ЛИТЕРАТУРА
1. Богачева Л.А., Снеткова Е.П. Боль в спине: клиника, патогенез, принципы ведения (опыт работы амбулаторного отделения боли в спине). Боль 2005;(4):26—30.
2. Подчуфарова Е.В., Яхно Н.Н. Боли в спине и конечностях. В кн.: Болезни нервной системы. Руководство для врачей. Под ред. Н.Н. Яхно. М., 2005;2:306—31.
3. Bogduk N., McGuirk B. Medical management of acute and chronic low back pain. Amsterdam: Elsevier, 2002.
4. Burton A.K., Balague F. , Cardon G. et al. for the COST B13 working group on european guidelines for prevention in low back pain. How to prevent low back pain. Best Pract Res Clin Rheumatol 2005;19:541—55.
5. Van Tulder M., Becker A., Bekkering T. et al. European guidelines for the management of acute nonspecific low back pain in primary care. Eur Spine J 2006;15(Suppl. 2):169—91.
6. Russo R.B. Diagnosis of low back pain: role of imaging studies. Clin Occup Environ Med 2006;5:571—89.
7. Chou R., Huffman L.H. Nonpharmacologic therapies for acute and chronic low back pain: a review of the evidence for an American Pain Society/American College of Physicians clinical practice guideline. Ann Intern Med 2007;147:492—504.
8. Shen F.H., Samartzis D., Andersson G.B. Nonsurgical management of acute and chronic low back pain. J Am Acad Orthop Surg 2006;8:477—87.
9. Dugan S.A. The role of exercise in the prevention and management of acute low back pain. Clin Occup Environ Med 2006;5:615—632.
10. Hayden J.A., van Tulder M.W., Malmivaara A., Koes B.W. Exercise therapy for treatment of non-specific low back pain. Cochrane Database Syst Rev 2005;(3):CD000335.
11. Насонова В.А. Мелоксикам (мовалис) — селективный ингибитор ЦОГ-2 в клинической практике. Науч-практ ревматол 2000;(4):16—21.
12. Degner F. , Lanes S., van Ryn J., Sigmund R. Pharmacological and clinical profile meloхicam. Therapeutic roles of selective COХ-2 inhibitors. Eds J.R. Vane, R.M. Botting., London: William Harvey Press, 2001.
13. Singh G., Lanes S., Triadafilopoulos S. Risk of serious upper gastrointestinal and cardiovascular thromboembolic complications with meloxicam. Am J Med 2004;117:100—6.
14. Мазуров В.И. Применение мелоксикама (Мовалиса) у больных с ревматическими заболеваниями с сопутствующей ишемиче-ской болезнью сердца. Клин мед 2004;(12):54—9.
15. Алексеев В.В. Применение мелоксикама в лечении люмбоишиалгического синдрома. РМЖ 2003;11(7):416—8.
16. Гузева В.И., Гайгалас Л.М., Разумовский М.А. Мовалис в лечении острых дор-сопатий. Журн неврол и психиатр 2004;(5):58—9.
17. Филатова Е.Г., Кондриков А.В., Истомина О.И. Эффективность и переносимость лечения боли в нижней части спины с использованием инъекционной и таблетированной форм Мовалиса (мелоксикама). Фарматека 2008;(3):23—5.
18. Шостак Н.А., Аксенова А.В., Шеметов Д.А. и др. Опыт применения Мо-валиса при синдроме болей в нижней части спины (LBP). Тер арх 1999;(11):50—2.
19. Colberg K., Hettich M., Sigmund R. et al. The efficacy and tolerability of an 8-day administration of intravenous and oral meloxicam: a comparison with intramuscular and oral diclofenac in patients with acute lumbago. German Meloxicam Ampoule Study Group. Curr Med Res Opin 1996;13:363—77.
20. Del Tacca M., Colucci R., Fornai M. et al. Efficacy and tolerability of meloxicam, COX-2 preferential nonsteroidal anti-inflammatory drug. Clin Drug Ivest 2002;22(12):799—818.
21. Dreiser R.L., Parc J.M., Velicitat P. , Leu P.L. Oral meloxicam is effective in acute sciatica: two randomized, double-blind trials versus placebo or diclofenac. Inflammation Res 2001; 50(Suppl. 1):17—23.
22. Hawkey C., Kahan A., Stenbruck K. et al. Gastrointestinal tolerability of meloxicam compared diclofenac in osteoarthritis patients. International MELISSA Study Group. Meloxicam Large-scale International Study Safety Assessment. Rheumatology (Oxford) 1999;38:793—8.
| Апрель 2010 г. |