Опубликовано в журнале:
«Consilium medicum», 2008, ТОМ 10 № 3, с. 124-128Еще раз о муколитиках
И.Л.Клячкина
Кафедра пульмонологии с курсом фтизиатрии ГИуВ МО РФПродуктивный кашель – один из самых частых симптомов при острых и хронических заболеваниях органов дыхания. Бронхиальный секрет (БС), продуцируемый слизеобразующими элементами дыхательных путей (ДП) – бокаловидными клетками, подслизистыми железами, бронхиальными железами, характеризуется высокой вязкостью и адгезивностью, что сопровождается угнетением активности мукоцилиарного клиренса. Гиперпродукция вязкой БС затрудняет свободное отделение мокроты и может вызвать бронхиальную обструкцию вследствие чрезмерного скопления слизи в просвете бронхов. В происхождении гиперсекреции вязкой и адгезивной слизи, подавлении мукоцилиарного клиренса особое значение имеют несколько факторов: прежде всего это ингаляции аэрополлютантов (загрязненный атмосферный воздух, активное и пассивное табакокурение). Немалое значение в патогенезе как острых, так и хронических заболеваний ДП придается оксидативному стрессу, который через образование активных радикалов оказывает разрушающее действие на слизистую оболочку ДП и способствует поддержанию активного воспалительного процесса.
Именно нормальные реологические свойства БС (вязкость, эластичность, адгезивность) определяют возможность свободного его отделения (экспекторации), поэтому применение муколитических лекарственных средств наряду с антибактериальными, бронхорасширяющими и противовоспалительными препаратами является патогенетически обоснованным. Муколитические препараты, изменяя реологические свойства БС, влияют на его консистенцию, а также оказывают нормализующее действие на его биохимический состав.
Традиционно муколитики применяются при заболеваниях органов дыхания, характеризующихся образованием очень вязкой, трудно отделяемой мокроты слизистого или слизисто-гнойного характера, как вспомогательное средство, в том числе при остром и хроническом обструктивном бронхите (ХОБЛ), пневмонии, бронхоэктатической болезни, бронхиолите, муковисцидозе, бронхиальной астме, ателектазе в результате мукоидной закупорки бронхов, у больных с трахеостомой и др. Нередко эти препараты назначают также для профилактики осложнений при операциях на органах дыхания, верхних дыхательных путях, после интратрахеального наркоза [1].
Муколитические препараты – это препараты, нормализующие реологические свойства БС. В табл. 1 представлена классификация муколитических препаратов [2]. Однако всегда возникает необходимость выбора. Нам всегда хочется выбрать препарат, идеально подходящий для терапии конкретного состояния.
Таблица 1. Классификация муколитических препаратов по их влиянию на бронхиальную секрецию (прямое или непрямое влияние)*
Действие Характеристика Препараты Прямое Препараты, разрушающие полимеры слизи Тиолы Цистеин, ацетилцистеин (NAC), месна Ферменты Трипсин, α-химотрипсин, Стрептодорназа, стрептокиназа, DNAаза Другие агенты Аскорбиновая кислота, гипертонический
раствор, неорганические иодидыНепрямое Препараты, изменяющие биохимический состав и продукцию слизи S-карбоксиметилцистеин,
летостеин, собреролПрепараты, изменяющие адгезивность гелевого слоя Бромгексин, амброксол, натрий этансульфат,
натрий бикарбонатПрепараты, влияющие на золевый слой и гидратацию Вода, соли натрия, калиевые соли Летучие вещества и бальзамы Пинены, терпены Препараты, стимулирующие гастропульмонарный
рефлекс (рвотные)Хлорид аммония, цитрат натрия,
гвайфеназин, ипекакуанаПрепараты, изменяющие активность бронхиальных желез β2-Адреногонисты, антихолинергические препараты,
кортикостероиды, антигистаминные, антилейкотриеныДругие препараты Антибиотики, диуретики, другие
Примечание. *По P.Braga и L.Allegra [2] в модификации.Какие же требования должны предъявляться к идеальному муколитику? Идеальный муколитик должен обладать следующими свойствами:
- муколитическим эффектом (воздействовать на реологические свойства БС, разжижать чрезмерно вязкий БС для обеспечения его отхождения);
- мукокинетическим эффектом (повышать мукоцилиарный клиренс, облегчающий удаление БС из ДП);
- мукорегуляторным эффектом (воздействовать на слизеобразующие железы для уменьшения гиперсекреции БС и/или нормализации его реологических свойств).
Наибольший интерес представляют муколитические препараты прямого действия – непосредственно воздействующие на реологию БС.
В числе первых лекарственных средств, оказывающих непосредственное влияние на реологические свойства БС, стали применяться ферментные препараты – трипсин, химотрипсин, рибонуклеаза и дезоксирибонуклеаза. Терапевтический эффект этих лекарственных средств связывался с расщеплением комплекса мукопротеина или ДНК и, следовательно, с уменьшением вязкости и эластичности мокроты. Наблюдавшееся при этом улучшение дренажной функции бронхов способствовало и уменьшению активности воспаления слизистой оболочки дыхательных путей. Однако в настоящее время применение протеолитических ферментов, особенно у больных с ХОБЛ, признается нецелесообразным вследствие возможного развития бронхоспазма, вплоть до астматического состояния, увеличения склонности к кровохарканью, легочным кровотечениям, аллергическим реакциям и усилению деструкции межальвеолярных перегородок при дефиците α1-антитрипсина.
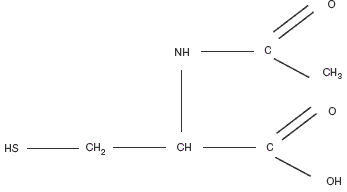
Особый интерес вызвало сообщение об уменьшении вязкости раствора мукопротеинов in vitro, т.е. прямого действия нового муколитического препарата N-ацетил-L-цистеина (NAC). NAC – производное L-цистеина, относящегося к группе тиолов, его молекула содержит реактивные тиоловые (сульфгидрильные) группы, которые обусловливают прямое муколитическое действие [3] (см. рисунок). Они «разрывают» дисульфидные связи кислых мукополисахаридов БС. В результате происходит деполимеризация макромолекул мукопротеидов и БС становится менее вязким и адгезивным. Активность препарата сохраняется и при гнойном БС. Снижая вязкость БС, приводя ее к оптимальному состоянию, NAC повышает мукоцилиарный клиренс, т.е. оказывает и отчетливое мукокинетическое действие.
Формула ацетилцистеина (acetilcysteinum; N-Ацетил-L-цистеин)
NAC быстро и хорошо всасывается из желудочно-кишечного тракта (ЖКТ) и из ДП, при этом в легких создаются действенные концентрации лекарственного средства. Уровень всасывания NAC из ЖКТ сопоставим с его поступлением в кровь при внутримышечном введении.
Действие препарата начинается через 30–90 мин после введения и сохраняется до 2–4 ч. При этом происходит разжижение и значительное увеличение объема экспекторируе-мой мокроты. В редких случаях требуется применение отсоса для предотвращения «затопления» легких.
Препарат метаболизируется в печени (гидролизуется в активный метаболит – цистеин) и, отчасти, в кишечной стенке. Биодоступность низкая – не более 10% (за счет эффекта «первого прохождения» через печень). Максимальная концентрация в плазме крови (- 2 мкмоль/л) достигается через 2–3 ч после введения. После системного введения NAC равномерно распределяется во всем организме, при этом во всех тканях и плазме крови отмечается значительное увеличение количества сульфгидрильных групп (0,33–0,47 л/к). Т 1/2 равен 1 ч; при циррозе печени увеличивается до 8 ч; путь элиминации преимущественно печеночный (- 70%). Основные метаболиты NAC фармакологически активны.
NAC как активный муколитический агент широко использовался в клинической практике с середины 1960-х годов, но только в 1989 г. O.Auroma и соавт. обнаружили его неспецифическую активность, направленную на нейтрализацию свободнорадикальных групп [4]. NAC является мощным антиоксидантом, оказывающим как прямое, так и непрямое действие даже в очень низких концентрациях.
Прямое антиоксидантное действие обусловлено наличием свободной тиольной группы, взаимодействующей с электрофильными группами свободных радикалов и реактивных кислородных метаболитов, ответственных за развитие острого и хронического воспаления легочной ткани и дыхательных путей. Препарат инактивирует практически все разновидности активных метаболитов кислорода, в том числе наиболее реакционно-способные формы. Одним из результатов прямого антиоксидантного действия NAC является защита α1-антипротеина, что может быть потенциально полезным при ХОБЛ, так как замедляются развитие и прогрессирование эмфиземы легких. Непрямое антиоксидантное действие препарата обусловлено тем, что за счет аминокислоты цистеина (образующейся при распаде NAC) он является предшественником глутатиона, участвующего в процессах детоксикации организма, защиты слизистой оболочки ДП от внешних и внутренних повреждающих воздействий. Антиоксидантное действие NAC косвенно влияет на продукцию БС, т.е. оказывает мукорегуляторный эффект.
NAC удовлетворяет требованиям, которые мы предъявляем к идеальному муколитику. Нужно отметить, что в ряду муколитических средств NAC – единственный препарат, сочетающий в себе свойства муколитика и антиоксиданта.
Почему это так важно? Дело в том, что несмотря на очевидность муколитического воздействия на реологию БС, облегчение экспекторации мокроты и тем самым улучшение качества жизни больного многие руководства по лечению ХОБЛ, в том числе и GOLD [5], не рекомендуют муколитические препараты для обязательного постоянного применения у этих пациентов. Это связано с тем, что на тот момент отсутствовали результаты серьезных рандомизированных двойных слепых исследований, которые бы подтвердили необходимость муколитических препаратов при лечении ХОБЛ. Впрочем, в отечественном Федеральном руководстве по лечению ХОБЛ [6] деликатно рекомендовано их применение при наличии вязкой, плохо отделяемой мокроты как при обострении заболевания, так и во время ремиссии. При этом GOLD рекомендует для постоянного применения при ХОБЛ антиоксиданты, в первую очередь NAC (evidence B).
В то же время недавние метаанализы исследований эффективности муколитических препаратов при ХОБЛ показывают, что продолжительное (в течение 3–6 мес) лечение NAC сопровождается достоверным уменьшением частоты обострений, их продолжительности и тяжести при минимальных изменениях показателей бронхиальной проходимости [7–9] (табл. 2).
Таблица 2. Метаанализы, проведенные с целью оценки воздействия NAC на обострения у больных ХОБЛ
Исследование Результат Grandjean, 2002 [7] 23% уменьшение частоты обострений при лечении NAC по сравнению с плацебо Poole, 2001 [8] 29% уменьшение частоты обострений при лечении NAC по сравнению с плацебо Stey, 2000 [9] На 50% больше пациентов без обострений, на 75% больше пациентов без симптомов, NNT=5,8
Примечание. NNT – numbers needed to treat (в данном случае для предотвращения одного эпизода обострения ХОБЛ потребовался длительный прием NAC 5,8 пациента).В 2003 г. закончилось рандомизированное плацебо-контролируемое многоцентровое исследование с параллельными группами BRONCUS (Bronchitis Randomized On NAC Cost Utility Study) [10]. Его результаты были доложены на XIII Конгрессе Европейского респираторного общества в сентябре 2003 г. В исследовании приняли участие 523 пациента, которые были разделены на 2 группы. Пациенты одной из групп (256 человек), помимо стандартной терапии ХОБЛ, получали NAC в дозе 600 мг/сут, другой – плацебо. Наблюдение за больными продолжалось 3 года. По критериям GOLD, 75% пациентов страдали ХОБЛ II стадии (среднетяжелой), а 25% – ХОБЛ III стадии (тяжелой). Объем форсированного выдоха за 1-ю секунду (ОФВ1) составлял в среднем 57% от должных величин; 71% больных получали ингаляционные глюкокортикоиды.
В группе больных, получавших NAC, достоверно уменьшилась функциональная остаточная емкость легких на 374 мл, что было особенно заметно у больных ХОБЛ III стадии – на 509 мл. У больных этой же группы достоверно увеличились ОФВ1 и жизненная емкость легких. Таким образом, применение NAC способствует существенному уменьшению легочной гиперинфляции.
Частота обострений у пациентов, не получавших ингаляционные глюкокортикоиды, снижалась на 22% в год. Это свидетельствует о том, что NAC может служить определенной альтернативой ингаляционным глюкокортикоидам при ХОБЛ. Кроме того, у получавших NAC заметно снизились стоимость госпитального лечения и затраты на сопутствующее лечение. Это в свою очередь было обусловлено сокращением частоты обострений и уменьшением количества повторных госпитализаций вследствие обострений заболевания. NAC уменьшал стоимость лечения, что было особенно заметно у больных с тяжелой стадией ХОБЛ.
По мнению проф. M.Decramer, результаты исследования свидетельствуют о необходимости включения NAC в схемы ведения больных ХОБЛ [10].
При тяжелых обострениях ХОБЛ, наличии гнойной мокроты, возникает необходимость применения системной антибактериальной терапии. Чрезмерно вязкий БС не позволяет создать в слизистой оболочки ДП концентрацию антибиотика, достаточную для эрадикации возбудителя. В то же время антибиотики увеличивают вязкость слизи, а NAC его разжижает и способствует лучшему проникновению антибиотиков в БС. Однако одновременное назначение NAC и антибиотиков затруднено, так как NAC, являясь активным комплексоном, подавляет активность последних, поэтому при ингаляциях и инстилляциях NAC не следует смешивать с антибиотиками.
Наблюдаемое при приеме NAC повышение уровня глутатиона способствует защите печени в случаях передозировки парацетамола (превышение суточной дозы в 2,0–2,5 раза). Метаболиты парацетамола обладают высокой реакционной способностью и необратимо связываются с гепатоцитами, вызывая тяжелые поражения печени при его передозировке. При использовании терапевтических доз парацетамола этот токсический метаболит инактивируется глутатионом и становится безопасным. Однако при введении высоких доз парацетамола содержание печеночного глутатиона истощается. При интоксикации необходимо не позднее чем через 10 ч после появления ее клинических симптомов внутривенно вводить NAC в дозе 300 мг/кг в растворе 5% декстрозы в течение 20 ч 15 мин.
При муковисцидозе препарат применяют во всех формах (внутрь, ингаляционно, внутримышечно). По данным Т.Е.Гембицкой и соавт. (2003 г.), прием препарата возможен длительными курсами.
Особую осторожность следует соблюдать у больных с бронхообструктивным синдромом из-за возможного развития или усиления бронхоспазма. В этом случае предлагается предварять введение NAC ингаляциями бронхолитических препаратов. Сочетание NAC с противокашлевыми средствами может усилить застой мокроты из-за подавления кашлевого рефлекса.
Как правило, NAC хорошо переносится. Иногда при его приеме могут наблюдаться изжога, тошнота, рвота, ощущение переполнения желудка, редко встречаются анорексия и метеоризм, крайне редко – аллергические реакции (кожная сыпь, крапивница, бронхоспазм), носовые кровотечения, шум в ушах. При аэрозольной терапии может развиться рефлекторный кашель, местное раздражение ДП, редко – стоматит. При длительном применении NAC следует контролировать активность аминотрансфераз сыворотки крови.
Тератогенный и мутагенный эффекты препарата не доказаны, однако применение его в период беременности возможен только в случаях, когда предполагаемая польза для матери будет превышать потенциальный риск для плода.
Новорожденным NAC назначают в случае острой необходимости в дозе 10 мг/кг, в среднем по 50–100 мг 2 раза в сутки, детям до 2 лет – в дозе 100 мг 2 раза в сутки, от 2 до 6 лет – 200 мг 2 раза в сутки или 100 мг 3 раза, детям старше 6 лет и взрослым – по 200 мг 2–3 раза в сутки.
Таким образом, NAC высокоэффективен при острых и хронических заболеваниях, сопровождающихся гиперсекрецией и застоем слизи в верхних и нижних ДП.
ЛИТЕРАТУРА
1. Синопальников А.И., Клячкина И.Л. Муколитики и отхаркивающие средства. Рациональная фармакотерапия заболеваний органов дыхания. М.: Литтерра, 2004; гл. 8.
2. Braga PC, Allegra L. Drugs in Bronchial Mucology. Raven Press, 1989.
3. Sheffner AL et al. the in vitro reduction in viscosity of human tracheobronchial secretions by acetyl-cysteine. Am Rev Resp Dis 1964; 90: 721–9.
4. Aruoma OI, Halliwell B, Hoey BM, Butler J. The antioxidant action of N-acetylcysteine:its reaction with hydrogen peroxide and hypochlorous acid. Free Radic Biol Med 1989; 6 (6): 593–7.
5. Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. (Based on the April 1998 NHLBI/WHO Workshop). National Institutes of Health, National Heart. Lung and Blood Institute. April 2001 (Updated 2006).
6. Хроническая обструктивная болезнь легких. Практическое руководство для врачей. Федеральная программа. М., 2004.
7. Grandjean EM et al. efficace of oral term N-acetyl-cysteine in chronic bronchopulmonary disease: a meta-analysis of published double-blind placebo-controlled clinical trials. Clin Ther 2000; 22: 209–21.
8. Poole PJ, Black PN. Oral mucolitik drugs for exacerbations of chronik obstructive pulmonary disease: systematic review. BMJ 2001; 322: 1271–4.
9. Stey C, Steurer J, Bachmann S et al. The effect of oral N-acetylcysteine in chronic bronchitis: a quantitative systematic review. ERJ 2000; 16: 253–62.
10. Decramer M, Rutten-van-Mölken M, Dekhuijzen PNR et al. Effects of N-acetylcysteine on outcomes in chronic obstructive pulmonary disease (Bronchitis Randomized on NAC Cost-Utility Study, BRONCUS) a randomized placebo-controlled trial. Lancet 2005; 365: 1552–60.
| Октябрь 2008 г. |