Опубликовано в журнале:
Кардиоваскулярная терапия и профилактика, 2006; 5(3)Сравнительная эффективность ингибиторов ангиотензин-превращающего фермента спираприла, фозиноприла и эналаприла в комплексной терапии больных с сочетанием ишемической болезни сердца, хронических обструктивных болезней легких и артериальной гипертензии
М.А. Попова, Н.Н. Терентьева
Сургутский государственный университет. Сургут, РоссияComparative effectiveness of ACE inhibitors spirapril, fosinopril, and enalapril in complex therapy of patients with coronary heart disease, chronic obstructive pulmonary disease, and arterial hypertension.
M.A. Popova, N.N. Terentyeva
Surgut State University. Surgut, Russia.Цель. Изучить эффективность применения ингибиторов ангиотензин-превращающего фермента (ИАПФ) при сочетании ишемической болезни сердца (ИБС), хронических обструктивных болезней легких (ХОБЛ) и артериальной гипертонии (АГ).
Материал и методы. Обследованы 89 пациентов мужского пола с сочетанием ИБС, ХОБЛ и АГ I-III степеней. С целью коррекции антигипертензивной терапии и вторичной профилактики сердечной недостаточности применялись ИАПФ спираприл, фозиноприл и эналаприл в комплексной терапии дигидропиридиновыми антагонистами кальция и м-холинолитиками. Продолжительность терапии – 12 недель. До назначения ИАПФ и в процессе лечения выполняли суточное мониторирование артериального давления, определяли среднее давление в легочной артерии (СДЛА) и показатели функции внешнего дыхания, исследовали состояние эндотелий-зависимой и эндотелий-независимой вазореактивности, показатели гемореологии, оценивали качество жизни (КЖ).
Результаты. У пациентов с сочетанием ИБС, ХОБЛи АГ продемонстрированы преимущества ИАПФ спираприла и фозиноприла, в большей степени, чем эналаприла, позитивно влияющих на вазореактивность и гемореологические показатели, что способствует снижению степени системной и легочной гипертензии и улучшению КЖ. Спираприл через 12 недель приема в среднем снижает СДЛА на 16,4%, фозиноприл на 6,5%, эналаприл на 2,8%. Уровень фибриногена и гематокрита после лечения спираприлом уменьшаются на 18,7% и 13,4% соответственно, фозиноприла – на 5,8% и 9,2%, эналаприла – на 4,1% и 4,8%, соответственно.
Заключение. В комплексной терапии антагонистами кальция и м-холиноблокаторами больных с сочетанием ИБС, ХОБЛ и АГ наиболее эффективно назначение ИАПФ спираприла.Ключевые слова: ишемическая болезнь сердца, хронические обструктивные заболевания легких, артериальная гипертензия, ингибиторы ангиотензин-превращающего фермента.
Aim. To study effectiveness of ACE inhibitor therapy in coronary heart disease (CHD) combined with chronic obstructive pulmonary disease (COPD).
Material and methods. In total, 89 males with CHD and COPD were examined. All participants had Stage I-II arterial hypertension (AH). For antihypertensive therapy correction and secondary prevention of heart failure, ACE inhibitors were administered (spirapril, fosinopril, and enalapril), combined with dihydropyridine calcium antagonists and M-cholinolytics. ACE inhibitor therapy lasted for 12 weeks. At baseline and during the treatment, 24-hour blood pressure monitoring was performed, mean pulmonary artery pressure (MPAP), lung function, endothelium-dependent and independent vasoreactivity, hemorheology parameters, and quality of life (QoL) were measured.
Results. In CHP and COPD patients, ACE inhibitors spirapril and fosinopril were more effective than enalapril. The first two agents demonstrated positive effects on vasoreactivity and hemorheology, facilitating facilitated decrease in systemic and pulmonary hypertension, as well as QoL improvement. After 12 weeks of the therapy, spirapril decreased MPAP by 16.4%, fosinopril - by 6.5%, enalapril – by 2.8%. Fibrinogen and hematocrit levels decreased by 18.7% and 13.4%, respectively, after spirapril therapy, by 5.8% and 9.2% after fosinopril therapy, and by 4.1% and 4.8%, respectively, after enalapril therapy.
Conclusion. In complex calcium antagonist and M-cholinoblocker therapy among CHD and COPD patients, an ACE inhibitor spirapril is the most effective agent.Key words: Coronary heart disease, chronic obstructive pulmonary disease, arterial hypertension, ACE inhibitors.
В последние годы на фоне роста хронических обструктивных заболеваний легких (ХОБЛ) отмечено увеличение сочетания ХОБЛ с ишемической болезнью сердца (ИБС) и артериальной гипертензией (АГ) [1,2]. В связи с различными подходами к оценке данные о частоте сочетания ИБС, ХОБЛ и АГ характеризуются неоднородностью. По мнению разных авторов ИБС регистрируется у больных ХОБЛ в пределах 18,7-62,8% случаев [1,3-5], частота АГ у больных ХОБЛ отмечается в 6,8-76,3% [6]. Повышение системного артериального давления (АД) у больных с сочетанием ИБС и ХОБЛ может быть обусловлено как сопутствующей эссенциальной, так и вторичной легочной артериальной гипертензией (ЛГ) у больных ХОБЛ [2,7]. У данной категории пациентов АГ должна рассматриваться как синдром с классификацией только по степени повышения АД, поскольку у больных ИБС и у пациентов с ХОБЛ далеко не всегда представляется возможным установить является ли АГ первичной или вторичной по отношению к данным заболеваниям.
Сопутствующие ХОБЛ в значительной степени влияют на прогноз ИБС, уменьшая компенсаторные возможности миокарда и затрудняя эффективность вторичной профилактики сердечной недостаточности (СН) в связи с ограничением применения β-адреноблокаторов для лечения ИБС, а также β2-агонистов и метилксантинов в лечении ХОБЛ. В терапии больных с сочетанием ИБС и ХОБЛ необходим тщательный подбор лекарственных средств, не оказывающих отрицательного влияния на течение данных заболеваний. В качестве антиангинальных и антигипертензивных препаратов у пациентов с сочетанием ИБС и ХОБЛ, АГ и ХОБЛ рекомендовано применение дигидро-пиридиновых антагонистов кальция (АК) [7], которые, к сожалению, не улучшают прогноз в плане развития СН. Кроме того, АК оказывают триггерное действие на симпатоадреналовую и ренин-ангиотензин-адреналовую системы [7,8,9]. Первый из этих эффектов обеспечивает бронходилатацию, второй, очевидно, может быть устранен назначением ингибиторов ангиотензин-превращающего фермента (ИАПФ). В целом получен положительный результат применения ИАПФ квинаприла у больных при сочетании АГ и ХОБЛ, зависимый от вида нарушений в микроциркуляторном русле [8].
Целью настоящей работы явилось сравнительное изучение ИАПФ спираприла, фозиноприла и эналаприла в комплексной терапии больных мужского пола с сочетанием ИБС, ХОБЛ и АГ.
Материал и методы
Критерии включения в исследование: мужской пол, наличие у больных ИБС и документированной ХОБЛ средней тяжести по показателю объема форсированного выдоха за 1-ю секунду (ОФВ1) согласно Рекомендациям ЕРО (Европейского респираторного общества) (хронического обструктивного бронхита вне обострения). У всех больных зарегистрирована АГ I-III степеней тяжести, в той или иной степени корригированная предшествующим применением АК.
Критерии исключения: сопутствующая бронхиальная астма, ХОБЛ тяжелой степени, СН III стадии, тяжелые сахарный диабет, заболевания печени, почек, крови.
Больные с сочетанием ИБС, ХОБЛ и АГ были распределены случайным образом на три группы. Проведено сравнительное 12-недельное проспективное исследование влияния оригинальных ИАПФ спираприла (®, ПЛИВА, Хорватия) – n=22; фозиноприла (Моноприл®, Бристол-Майерс Сквибб, США) – n=24; эналаприла (Ренитек®, Мерк Шарп и Доум, Швейцария) – n=43, в комплексной терапии 89 пациентов мужского пола (средний возраст 52,4±7,8 лет) с сочетанием хронических форм ИБС и ХОБЛ средней степени тяжести (хронического обструктивного бронхита в стадии ремиссии), на систолическое АД (САД), диастолическое АД (ДАД), среднее давление в легочной артерии (СДЛА), состояние эндотелий-зависимой (ЭЗВД) и эндотелий-независимой (ЭНЗВД) вазореактивности, параметры гемореологии – гематокрит, фибриноген, количество тромбоцитов, степень бронхиальной обструкции по ОФВ1 и качество жизни (КЖ). Показатели исследовали до и через 3 месяца применения ИАПФ. В исследование вошли больные, получавшие в качестве антиангинальных и антигипертензивных препаратов пролонгированные АК – нифедипин 20 мг/сут., ингаляционные м-холиноблокаторы – ипратропиум бромид до 160 мкг/сут., антиагреганты – 75-100 мг/сут. АК, м-холиноблокаторы и антиагреганты пациенты получали до начала лечения ИАПФ в течение ≥ 6 месяцев. В период наблюдения не использовали системные противовоспалительные и антимикробные препараты, что позволило оценить влияние ИАПФ на уровень фибриногена.
ИАПФ обследованным пациентам не назначали в течение ≥ 6 месяцев до начала обследования. Дозы сравниваемых ИАПФ, установленные в начале лечения, в процессе наблюдения не менялись.
Суточное мониторирование АД (СМАД) выполняли с помощью аппарата «Spaсеlabs Medical» (США) с определением средних показателей САД и ДАД.
Показатели центральной и легочной гемодинамики, в т.ч. СДЛА, а также ЭЗВД и ЭНЗВД определяли с помощью ультразвукового аппарата «Acuson Sequoja» (США). В исследовании ЭЗВД использовали окклюзионную пробу, предложенную Celermajer D, et al. 1997, допплерографическим методом [9]. Для оценки ЭНЗВД плечевой артерии применяли пробу с нитроглицерином [9].
Изучали функцию внешнего дыхания (ФВД), используя программы спирометрии диагностического комплекса «Jager Master Lab» (Германия) и спирограф «Fucuda» (Япония). Динамику степени обструкции оценивали по ОФВ1.
Холтеровское мониторирование электрокардиограммы (ЭКГ) выполняли на системе холтеровского анализа ЭКГ «Astrocard R Holtersustem-2F».
Гемореологические показатели исследовали традиционными методами.
КЖ оценивали по методике Short Form (SF)-36, применяя опросник MOS SF-36 Health Servey Version 1.0 (2000). Анкетирование проводилось до начала лечения и через 12 недель после лечения ИАПФ. Полученные результаты обрабатывали по специальной компьютерной программе MAP-R for Windows.
Статистический анализ выполнен с помощью программ «Statistica 6.0». Динамику показателей внутри групп в процессе лечения оценивали с помощью критерия Вилкоксона. Для выявления достоверности между группами использовали критерий χ2, множественные сравнения проводили с помощью непараметрических критериев Ньюмена–Кейлса и Данна.
Результаты и обсуждение
Влияние ИАПФ спираприла, фозиноприла, эналаприла на системное АД у больных при сочетании ИБС, ХОБЛ и АГ
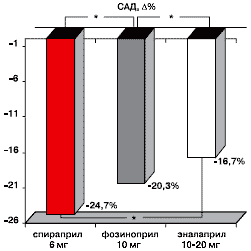
Сравнительная характеристика ИАПФ у больных с сочетанием ИБС, ХОБЛ и АГ показала, что спираприл и фозиноприл обладают преимуществами по сравнению с эналаприлом у данной категории больных в отношении влияния на САД (рисунок 1) и ДАД (рисунок 2).
Примечание: Δ – степень изменения показателя (%); * - р<0,05; ** - р<0,01.
Рис. 1. Влияние спираприла, фозиноприла и эналаприла на CАД через 3 месяца применения у больных с сочетанием ИБС, ХОБЛ и АГ.
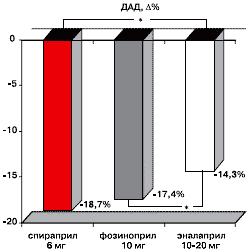
Примечание: Δ – степень изменения показателя (%); * - р<0,05.
Рис. 2. Влияние спираприла, фозиноприла и эналаприла на ДАД через 3 месяца применения у больных с сочетанием ИБС, ХОБЛ и АГ.Отмечено снижение САД через 3 месяца применения спираприла на 24,7±1,6%, фозиноприла – на 20,3±1,3% (р<0,05), эналаприла – на 16,7±0,9% (p<0,01).
Влияние спираприла на ДАД было сопоставимо с действием фозиноприла. Применение спираприла в течение 3 месяцев сопровождалось снижением ДАД на 18,7±1,1%, фозиноприла – на 17,4±0,9% по сравнению с исходным уровнем. Среднетерапевтические дозы эналаприла снижали ДАД у больных с сочетанной патологией за этот же период времени на 14,3±0,8% (p<0,05).
Влияние спираприла, фозиноприла, эналаприла на СДЛА у больных при сочетании ИБС, ХОБЛ и АГ
ЛГ встречается у 40% больных ХОБЛ и зависит от функциональных изменений респираторной системы. Основной причиной ЛГ при ХОБЛ является артериальная гипоксемия. Кроме того, в развитии и поддержании повышенного давления в малом круге кровообращения играют роль: гиперкапния и ацидоз, сопровождающиеся увеличением сердечного выброса; увеличение гематокрита и вязкости крови вследствие вторичной полицитемии; эндотелиальная дисфункция с нарушением продукции эндотелием эндогенных релаксирующих факторов: оксида азота (NO), простациклина (РGI2) и простагландина (PGE2) [5,6,10]. При сочетании ИБС и ХОБЛ в поддержание ЛГ вносит вклад диастолическая дисфункция левого желудочка (ЛЖ), вызванная снижением релаксирующих свойств миокарда вследствие ишемической кардиомиопатии [5].
Проспективное исследование влияния ИАПФ на состояние легочной гемодинамики у больных с сочетанием ИБС, ХОБЛ и АГ показало, что спираприл в большей степени снижает СДЛА, чем фозиноприл и эналаприл. Через 3 месяца применения спираприла у данной категории пациентов отмечено уменьшение СДЛА на 16,3±0,9%, в то время как при лечении фозиноприлом за этот период времени уровень ДЛА упал на 6,5±0,8% (р<0,01), при лечении эналаприлом только на 2,8±0,6% (p<0,001) (рисунок 3).
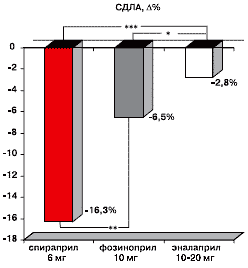
Примечание: Δ – степень изменения показателя (%); * - р<0,05; ** - р<0,01; *** - р<0,001.
Рис. 3. Динамика СДЛА через 3 месяца применения спираприла, фозиноприла и эналаприла у больных с сочетанием ИБС, ХОБЛ и АГ.Влияние ИАПФ спираприла, фозиноприла и эналаприла на состояние вазореактивности плечевой артерии у больных при сочетании ИБС, ХОБЛ и АГ
Сравнительное параллельное исследование показало, что применение ИАПФ спираприла и фозиноприла в комплексной терапии больных с сочетанием ИБС, ХОБЛ и АГ, сопровождается улучшением ЭЗВД и ЭНЗВД (таблица 1).
Таблица 1. Степень изменения (Δ%) диаметра и скорости кровотока в плечевой артерии во время пробы Celermajer D и пробы с нитроглицерином через 3 месяца лечения спираприлом, фозиноприлом и эналаприлом больных ИБС с сочетанием ХОБЛ и АГ (М±SD)
Примечание: * - р<0,05 – достоверность различий по сравнению с показателями до лечения по критерию Вилкоксона; ^- p<0,05 – достоверность различий по отношению к спираприлу; # - p<0,05 – достоверность различий по отношению к фозиноприлу.
Показатель Спираприл ( ®)
(n=22)Фозиноприл (Моноприл ®)
(n=24)Эналаприл (Ренитек ®)
(n=43)ЭЗВД AD, % 10,7±2,3* 9,3±1,8* 6,9±1,1*^# ЭНЗВД (ДD), % 9,15±0,34* 7,62±0,34*^ 5,92±0,51*^# ЭЗВД AVvol, % 298±34* 236±53*^ 197±39*^# ЭНЗВД AVvol, % 73,6±25,6* 67,7±28,4*^ 61,3±26,9*^ Улучшение ЭЗВД у больных с сочетанием ИБС, ХОБЛ и АГ было выражено в большей степени при назначении спираприла и фозиноприла, чем эналаприла. Нитроглицерин-индуцированная ЭНЗВД увеличивалась в большей степени при лечении спираприлом, чем фозиноприлом и эналаприлом.
Влияние спираприла, фозиноприла и эналаприла на гемореологические показатели у больных при сочетании ИБС, ХОБЛ и АГ
Альвеолярная гипоксия способствует повышению гематокрита вследствие вторичного эритроцитоза и тромбоцитоза с увеличением склонности к тромбообразованию. Высокая вязкость крови, способность к спонтанной агрегации ухудшают кислород-транспортную функцию крови и сопровождаются повышением АД, поскольку требуют больших усилий по перемещению потока крови в кровеносном русле [11]. Среди ИАПФ дезагрегационная эффективность наиболее выражена у спираприла и превосходит таковую в четыре раза, установленную для эналаприла и каптоприла [12]. Фозиноприл также обладает хорошей дезагрегационной активностью, однако уступает в этом отношении спираприлу [12].
По данным настоящего исследования через 3 месяца применения спираприла отмечено снижение гематокрита на 13,4±0,5%, фозиноприла – на 9,2±0,3% (p<0,05), эналаприла – на 4,8±0,2% (p<0,01) от исходного уровня (рисунок 4).
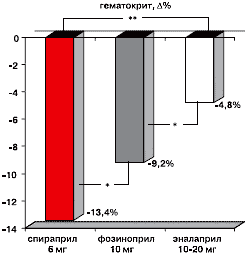
Примечание: Δ – степень изменения показателя (%); * - р<0,05; ** - р<0,01.
Рис. 4. Динамика показателя гематокрита через 3 месяца применения спираприла, фозиноприла и эналаприла у больных с сочетанием ИБС, ХОБЛ и АГ.В отношении содержания тромбоцитов в периферической крови отмечена такая же тенденция. Наибольшее уменьшение количества тромбоцитов наблюдается при лечении спираприлом – 10,9±0,6%. Терапия фозиноприлом сопровождалась снижением тромбоцитов на 5,7±0,3% (p<0,01), эналаприлом – на 2,3±0,3% (p<0,01) через 3 месяца применения (рисунок 5).
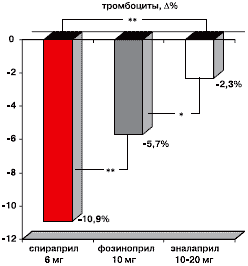
Примечание: Δ – степень изменения показателя (%); * - р<0,05; ** - р<0,01.
Рис. 5. Динамика показателя содержания тромбоцитов через 3 месяца лечения спираприлом, фозиноприлом и эналаприлом у больных с сочетанием ИБС, ХОБЛ и АГРегресс образования эритроцитарных агрегатов под действием ИАПФ связывают в основном с двумя факторами: падением гидростатического давления в микрососудах вследствие медикаментозной системной гипотензии и последующей гемодилюции, обусловленной усилением реабсорбции жидкости в почках; и с уменьшением в крови фибриногена, который фиксирует эритроцитарные агрегаты. Наиболее выраженное снижение фибриногена наблюдалось при лечении спираприлом [12].
Сравнительная характеристика ИАПФ в проведенном исследовании у больных при сочетании ИБС, ХОБЛ и АГ также показала отчетливые преимущества спираприла в плане снижения фибриногена (рисунок 6).
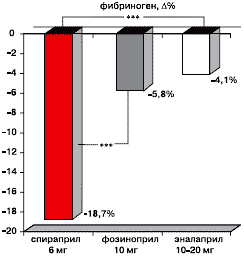
Примечание: Δ – степень изменения показателя (%); *** - р<0,001.
Рис. 6. Динамика содержания фибриногена через 3 месяца лечения спираприлом, фозиноприлом и эналаприлом у больных с сочетанием ИБС, ХОБЛ и АГ.Через 3 месяца терапии спираприлом уровень фибриногена упал на 18,7±2,1%, фозиноприлом – на 5,8±0,3% (p<0,01), эналаприлом – на 4,1±0,2% (p<0,01).
Показатели ФВД у больных c сочетанием ИБС, ХОБЛ и АГ при лечении ИАПФ спираприлом, фозиноприлом и эналаприлом
Назначение большинства ИАПФ больным при сочетании ИБС, ХОБЛ и АГ часто ограничено появлением таких побочных эффектов как кашель вследствие высвобождения брадикинина. Оценить эти побочные эффекты у больных с хронической бронхолегочной патологией достаточно сложно, поскольку данные симптомы являются прямыми клиническими проявлениями хронической бронхолегочной инфекции, и определить, обусловлены они обострением заболевания или действием ИАПФ, не всегда представляется возможным. Увеличение ОФВ1 через 3 месяца комплексной терапии было выражено в большей степени у пациентов с сочетанием ИБС, ХОБЛ и АГ, которые получали спираприл и фозиноприл в комплексном лечении, наряду с м-холиноблокаторами и АК, чем при использовании эналаприла (рисунок 7).
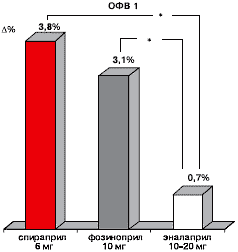
Примечание: Δ – степень изменения показателя (%); * - р<0,05.
Рис. 7. Динамика степени изменения ОФВ1 (Δ%) через 3 месяца применения спираприла, фозиноприла и эналаприла у больных с сочетанием ИБС, ХОБЛ и АГ.Побочные эффекты при лечении ИАПФ спираприлом, фозиноприлом и эналаприлом больных c сочетанием ИБС, ХОБЛ и АГ
В процессе лечения усиление кашля отмечено у 2 из 22, больных, принимавших спираприл, у 2 из 24 пациентов на фоне фозиноприла и у 8 из 43 больных (p<0,05), лечившихся эналаприлом. Другие побочные эффекты при терапии ИАПФ больных с сочетанием ИБС, ХОБЛ и АГ отсутствовали.
Показатели КЖ больных c сочетанием ИБС, ХОБЛ и АГ при лечении ИАПФ спираприлом, фозиноприлом и эналаприлом
В группах больных, получавших спираприл и фозиноприл, отмечено достоверное улучшение показателей КЖ уже через 3 месяца применения. Особенно хорошие результаты получены при комплексной терапии ИАПФ спираприлом (ом®), применение которого в течение 3 месяцев сопровождалось достоверным улучшением показателей психического состояния (ΔMH)=18,9±2,4%, физического (ΔRF)=10,5±1,1% и социального (ΔSF)=5,4±0,4% функционирования.
Комплексная терапия с использованием фозиноприла (Моноприла®) сопровождалась менее выраженным улучшением показателей, отражающих КЖ – ΔMH=12,8±2,3% (р<0,05); ΔRF=6,5±0,2% (p<0,01); ΔSF=4,4±0,2%. Показатели физического и психического состояния, а также социального функционирования при назначении эналаприла (Ренитека®) за 12-недельный период применения улучшились незначительно: ΔRF=3,6±0,2% (p<0,01); ΔMH=6,4±0,1% (p<0,01); ΔSF=2,3±0,1% (p<0,05).
Применение ИАПФ спираприла, фозиноприла и эналаприла в различной степени влияет на ЭЗВД и ЭНЗВД, легочную гемодинамику, показатели гемореологии и состояние бронхообструкции у пациентов с сочетанием ИБС, ХОБЛ и АГ.
В комплексной терапии больных с сочетанием ИБС, ХОБЛ и АГ спираприл обладает клиническими преимуществами перед фозиноприлом и эналаприлом, поскольку в большей степени снижает ДЛА, способствует восстановлению функции эндотелия и ЭНЗ вазореактивности, уменьшает содержание фибриногена, гематокрита и тромбоцитов, что улучшает КЖ этой категории пациентов уже через 3 месяца применения спираприла.
Литература
- Карпов Р.С., Дудко В.А., Кляшев С.М. Сердце-легкие: патогенез, клиника, функциональная диагностика и лечение сочетанных форм ишемической болезни сердца и хронических обструктивных болезней легких. Томск: SТT 2004; 606 с.
- Задионченко В.С., Адашева Т.В., Погонченкова И.В. и др. Артериальная гипертония у больных хроническими обструктивными болезнями легких: функциональные особенности, выбор терапии. Кардиоваск тер профил 2004; 4: 33-42.
- Хамидов Н.Х., Розина А.А., Беккер О.М. Особенности атеросклероза при хронических неспецифических заболеваниях легких. Здравоохр Таджикистана 1981; 1: 51-4.
- Гросу А.А., Штырбул А.А., Шевченко Н.М. Нарушения сердечного ритма у больных с хроническими обструктивными заболеваниями легких. Тер архив 1988; 12: 133-6.
- Попова М.А. Клиника, патогенетические особенности, диагностика и лечение инфаркта миокарда на фоне хронических заболеваний органов дыхания в условиях высоких широт. Автореф дисс докт мед наук. Томск 2003.
- Авдеев С.Н., Царева Н.А., Чучалин А.Г. Лечение легочной гипертензии при хронической обструктивной болезни легких. Ж серд недостат 2002; 3: 144-8.
- Рациональная фармакотерапия сердечно-сосудистых заболеваний. По общ. ред Е.И.Чазова, Ю.Н.Беленкова. Москва «Литерра» 2001; 41-52, 241, 305, 352-3.
- Серебрякова В.И. Клинико-патологические особенности нейроэндокринной регуляции при сочетании артериальной гипертензии с лабильной и стабильной обструкцией бронхов в возрастном и половом аспекте. Коррекция выявленных нарушений. Санкт-Петербург 1998.
- Celermajer DS, Sorensen KE, Bull C, et al. Endothelium-dependent dilation in the systemic arteries of symptomatic subject relates to coronary risk factors and their interaction. JACC 1994; 24: 1468-74.
- Gossage JR, Christman BW. Mediators of acute and chronic pulmonary hypertension. Semin Respir Crit Care Med 1994; 15: 453-62.
- Чучалин А.Г. (ред.). Хронические обструктивные болезни легких. Москва ЗАО «Изд-во БИНОМ» 2000; 512 с.
- Якусевич В.В. Новый ингибитор ангиотензин-превращающего фермента спираприл: клинические исследования. Практик врач 2001; 20(2): 56-8.
Квадроприл® -
| Апрель 2007 г. |