Опубликовано в журнале:
«Врач» 2007, № 10, С. 62-66Венлафаксин (велафакс) в терапии хронических болей в спине
Я. Левин, доктор медицинских наук, профессор, Е. Демина, Л. Добровольская,
ММА им. И. М. Сеченова, ГКБ № 33 им. А. А. Остроумова, МоскваСогласно определению Международной ассоциации по изучению боли («Боль — это неприятное ощущение или эмоциональное переживание, связанное с реальным или потенциальным повреждением тканей или описываемое в терминах такого повреждения»), ощущение боли может возникать не только при повреждении тканей или риске последнего, но даже при отсутствии какого-либо повреждения. В этом случае определяющим в механизме возникновения боли является эмоциональное состояние человека, например депрессия, тревога, агрессия и др. [4].
Частота болевых синдромов в спине в популяции очень высока (58–84%), а социально-экономические потери огромны. В России до 80% затрат на здравоохранение приходится на лечение хронических болей в спине [2].
Согласно современным представлениям, при воздействии болевого стимула включаются механизмы 3 уровней, и боль имеет 3 основных радикала: физиологический (функционирование ноцицептивных и антиноцицептивных систем), поведенческий (болевая поза и мимика, особая речевая и двигательная активность) и личностный (мысли, чувства, эмоции) [9]. Особое значение приобретают психологические факторы при хронических болевых синдромах. Наиболее распространено мнение, что психологические нарушения первичны, т.е. присутствуют исходно еще до появления алгических жалоб и, возможно, предрасполагают к их возникновению [3, 8]. В то же время длительно существующая боль может усугублять эмоциональные расстройства [9].
У 30–40% пациентов с хроническими болевыми синдромами диагностируется депрессия в соответствии с принятыми диагностическими критериями [1]. Некоторые авторы изучали связь депрессии с определенными видами хронической боли. Так, выявлена [5] ассоциация депрессивных нарушений с болями множественной локализации; установлено, что для депрессивных личностей наиболее характерна локализация боли в области шеи, плеч (у 56,5% мужчин и 65,4% женщин).
В основе депрессивных состояний в числе других факторов лежит функциональный дефицит моноаминов (норадреналин и серотонин). Эти нейромедиаторы играют значительную роль как в модуляции настроения, так и в ощущении боли. Считается, что серотонинергические и норадренергические системы головного и спинного мозга модулируют болевые ощущения, являясь важной составляющей антиноцицептивной системы. Нарушения их баланса в головном мозге могут быть ассоциированы с депрессией, а в спинном мозге — привести к интерпретации организмом таких обычных стимулов (физиологические «шумы»), которые подавляются в норме как дискомфорт или даже боль. Восстановление баланса между серотонинергической и норадренергической медиацией может играть важную роль в лечении хронических болевых синдромов. В целом эффективность лечения антидепрессантами при хронической боли достигает 75% [6].
В этой связи представляется достаточно перспективным препарат «Велафакс» (венлафаксин), обладающий широким спектром ценных фармакологических свойств. Механизм антидепрессивного действия препарата связан с его способностью потенцировать передачу нервного импульса в ЦНС. Венлафаксин и его основной метаболит О-дисметилвенлафаксин (ОДВ) являются сильными ингибиторами обратного захвата серотонина и норадреналина и слабыми ингибиторами обратного захвата допамина. Кроме того, венлафаксин и ОДВ снижают β-адренергическую реактивность организма. Препарат показан для лечения и профилактики депрессий различной этиологии.
Нами проведено открытое несравнительное исследование с целью оценки эффективности и безопасности препарата «Велафакс» («Плива») для купирования вторичных депрессивных расстройств у пациентов с хроническими болями в шее и спине. Дополнительной целью исследования стало изучение возможного противоболевого эффекта препарата «Велафакс».
В исследовании, проводившемся на базе неврологического отделения КГБ № 33 им. А. А. Остроумова, участвовали 30 пациентов в возрасте от 20 до 60 лет (средний возраст 43,69 года) с болями в шее и спине длительностью более 1 мес.
Проводилась клинико-неврологическая оценка состояния больных с заполнением индивидуальной клинической карты пациента с хронической болью (фирма «Плива»). Анкетные методы исследования включали: 1) визуальную аналоговую шкалу (ВАШ); 2) анкету балльной оценки субъективных характеристик сна (максимальная суммарная оценка — 30 баллов; 22 балла и более — показатели, характерные для здоровых испытуемых, 19–21 балл — пограничные значения, <19 баллов — признак неблагополучия). Эта анкета удобна также для оценки эффективности снотворных лекарственных и нелекарственных методов лечения; 3) шкалу сонливости Epworth (норма — не более 5 баллов); 4) госпитальную шкалу тревоги и депрессии (0–7 баллов — отсутствие достоверно выраженных симптомов тревоги/депрессии, 8–10 баллов — субклинически выраженная тревога/депрессия, 11 баллов и выше — клинически выраженная тревога/депрессия); 5) опросник качества жизни в модификации для пациентов с болью; 6) шкалу Бэка (уровень депрессии). Проводилась альгометрия (с использованием прибора «Algometer commander»; для верификации уровня болевых ощущений и оценки их динамики); измерения выполняли в безболезненном отделе спины, в максимально болезненной части спины и в проекции грушевидных мышц — справа и слева в симметричных точках. Альгометр регистрирует (в футах) силу давления, при которой появлялось болевое ощущение.
Статистический анализ полученных данных осуществлен с помощью непараметрических и параметрических методов статистики.
Исследования проводили на 5±1-й день приема и после 28±2-дневного курса лечения Велафаксом. Доза препарата составляла 75 мг/сут (по 37,5 мг 2 раза в день).
Длительность заболевания варьировала от 2 лет до 21 года (в среднем 9,05 года). Болевой синдром в шее или спине обострялся у пациентов в среднем 2 раза в год и длился от 1 до 12 мес (в среднем 2,63 мес). Интенсивность боли по ВАШ составляла от 3 до 7 баллов.
У 80% пациентов были сопутствующие заболевания, однако только у 75% из них проводилась соответствующая терапия.
При первичном осмотре у 66,6% пациентов болевой синдром локализовался на пояснично-крестцовом уровне, у 16,6% — на шейно-грудном, у 3,3% — на грудном; у 13,3% обследованных боль носила распространенный характер. В 43,3% случаев болевой синдром преобладал справа, в 13,3% — слева, в 43,3% он был без четкой латерализации. Симптом Лассега отмечался у 53,3% больных, боковое сгибание и сгибание вперед было ограничено и болезненно у 90% обследованных. Кроме того, у 73,3% пациентов был выявлен мышечно-тонический сидром, у 17% — анизорефлексия в сочетании с мышечно-тоническим синдромом, у 6,6% — расстройства чувствительности в сочетании с мышечно-тоническим синдромом.
В предшествующие 3 мес у 80% обследованных проводилась терапия основного заболевания (дорсопатии). При этом 12 больных использовали нестероидные противовоспалительные препараты и 18 пациентов получали комплексное лечение. Длительность терапии в среднем составляла 24,8 дня (от 2 до 90 дней). В результате 7 человек отметили улучшение самочувствия, а 23 считали проводившуюся ранее терапию неэффективной.
Клинико-неврологическое исследование показало, что после терапии Велафаксом уменьшились представленность и выраженность симптомов дорсопатии, произошло значительное снижение выраженности болевого синдрома (рис. 1), что отразилось на двигательных возможностях пациентов (табл. 1).
Рис. 1. Динамика интенсивности болевого синдрома и общего состояния больного по ВАШ в процессе лечения Велафаксом по оценке самого пациента (а) и врача (б)
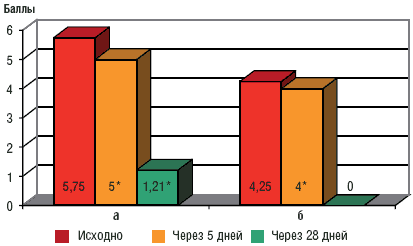
* р<0,05, t=2,11; ** р<0,00001, t=13,81Таблица 1. Влияние боли на двигательные возможности
Двигательные возможности Исходно Прием Велафакса 5 дней 14 дней число больных Не ограничены 0 0 25 Незначительно ограничены 8 12 5 Существенно ограничены 22 18 0 Субъективная оценка динамики болевого синдрома подтверждена объективным методом исследования — альгометрией. После терапии Велафаксом отмечено достоверное увеличение болевого порога в болевых точках (табл. 2).
Таблица 2. Динамика показателей альгометрии в ходе терапии Велафаксом
Показатель Исходно Прием Велафакса 5 дней 28 дней Болевой порог А Б А Б А Б Безболезненный отдел спины 7,78т 8,82 8,48 8,34 9,56т 9,70т Индекс асимметрии 5,4 5,4 3,2 Болезненный отдел спины 6,12 6,7 6,32 7,32 8,32т 8,64т Индекс асимметрии 17,8* 16,2а 6,2*а Проекция грушевидных мышц 9,08 7,98 8,64 8,62 10,44т 9,78т Индекс асимметрии 10,8 2,6 6,2
Примечание. * — р<0,05 по сравнению с исходным показателем; а — при сравнении показателей во время 2-го и 3-го визита; т — положительная тенденцияЛечение болевого синдрома Велафаксом привело к уменьшению в целом по группе вторичных тревожно-депрессивных проявлений, улучшению качества жизни пациентов (рис. 2).
Рис. 2. Динамика результатов анкетных исследований
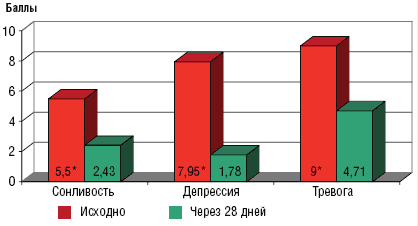
* р<0,001Терапия Велафаксом нивелировала негативное влияние болевого синдрома на сон. Повысилось качество сна; улучшение его субъективных характеристик привело к увеличению суммарной балльной оценки (табл. 3).
Таблица 3. Динамика субъективных характеристик сна в процессе приема Велафакса (в баллах)
Показатель Исходно Через 28 дней Длительность засыпания 3,05 3,35 Продолжительность сна 2,8 3,21 Количество ночных пробуждений 2,65 4,05* Качество сна 2,60 4,14* Количество сновидений 3,10 4,07* Качество утреннего пробуждения 2,70 4,14* Суммарная оценка 16,8 23,42*
Примечание. * - р<0,05.Таким образом, в ходе терапии Велафаксом больными отмечены уменьшение выраженности болевого синдрома, связанных с ним двигательных ограничений и вторичных тревожно-депрессивных проявлений, а также нормализация сна, что в целом привело к улучшению качества жизни пациентов (табл. 4).
Таблица 4. Динамика качества жизни обследованных в ходе терапии Велафаксом (в баллах)
Субшкала Исходно После терапии Велафаксом Физическая активность 42,5 12,0* Текущая жизненная ситуация 47,22 10,67* Мнение о себе 37,62 6,67* Эмоциональное состояние 39,17 12,66* Оценка будущего 41,11 12,67* Настроение 37,78 14* Социальные контакты 39,72 16,0* Средние значения 40,25 13,83* Боль и сон
Просыпаюсь от боли 36,67 2,67* Просыпаюсь от боли и принимаю лекарство 34,44 1,63* Средние значения 28,25 11,3* Боль и активность
Прерывание деятельности из-за боли (число пациентов) Да - 26 Да - 8 Нет - 4 Нет - 22 Количество прерываний в день 3,05 0,83* в неделю 18,0 3,17* Возможность возобновить активность число пациентов Да - 29 Да - 30 Нет - 1 Нет - 0 временной интервал, мин 49,4 11,83
Примечание* - р<0,0005.ПОБОЧНЫЕ ЭФФЕКТЫ
В ходе исследования ни один пациент не отказался от приема Велафакса. У 7 обследованных на 2–3-й день после начала лечения отмечено появление инсомнии при приеме таблетки Велафакса за 1,5–2 ч до сна. Им было рекомендовано принимать последнюю таблетку непосредственно перед сном, после чего переносимость препарата была оценена ими как хорошая. По-видимому, некоторый активирующий эффект препарата не успевал проявляться при приеме Велафакса непосредственно перед сном.
В сроки от 2 дней до 1,5 нед 5 пациенток через 20–40 мин после приема препарата ощущали тошноту, которая постепенно проходила самостоятельно.
У 4 пациенток с гипертонической болезнью (с характерным для них кризовым течением) прием препарата на 2–3-и сутки вызвал гипертонический криз, который развивался через 40 мин и легко купировался антигипертензивными средствами.
Выявленые побочные эффекты, напрямую связанные с приемом препарата, соответствуют заявленным в инструкции и успешно нивелируются со временем или с помощью дополнительных лекарственных средств.
ПЕРЕНОСИМОСТЬ
В ходе терапии изменения суточной дозы для достижения клинического эффекта не потребовалось. По субъективной оценке пациентов, клинический эффект после приема препарата наступал в среднем через 37 мин (от 20 до 60 мин) и длился 591 мин (от 480 до 720 мин). Переносимость препарата «Велафакс» после 5 дней приема 30% пациентов оценивали как хорошую, 50% — как удовлетворительную, 20% — как неудовлетворительную; после 28 дней терапии: 63,3% — как хорошую и 36,7% — как удовлетворительную. Оценка переносимости препарата врачами соответствовала оценке больных.
ЭФФЕКТИВНОСТЬ
Субъективная оценка результатов лечения в целом была положительной: как хороший результат оценили 22 пациента, как удовлетворительный — 8 (табл. 5); оценка врачей соответствовала оценке пациентов.
Таблица 5. Оценка эффективности терапии Велафаксом (в %)
Эффективность Прием Велафакса 5 дней 28 дней А Б А Б Хорошая 13,3 13,3 73,3 73,3 Удовлетворительная 36,7 36,7 26,7 26,7 Эффект отсутствует 50 50 0 0 Ухудшение 0 0 0 0
Примечание. А - оценка эффекта пациентом, Б - врачом.ЗАКЛЮЧЕНИЕ
- Велафакс высокоэффективен в лечении вторичных депрессивных расстройств и купировании хронического болевого синдрома вертеброгенного происхождения. В ходе лечения 73,3% пациентов оценили эффективность терапии Велафаксом как хорошую и 26,7% — как удовлетворительную.
- Субъективная оценка эффективности Велафакса подтверждена объективным методом исследования — альгометрией.
- Купирование Велафаксом болевого синдрома приводило к увеличению двигательных возможностей пациентов, улучшению сна и уменьшению дневной сонливости.
- В целом терапия Велафаксом достоверно улучшала качество жизни пациентов.
- В ходе исследования выявлены побочные эффекты препарата «Велафакс»: тошнота, повышение АД, инсомния.
- Для купирования инсомнии, возникающей после приема препарата, пациентам рекомендовано принимать 2-ю таблетку Велафакса непосредственно перед сном.
- Переносимость терапии Велафаксом 80% пациентов оценили как хорошую и удовлетворительную.
Таким образом, с учетом высокой эффективности и хорошей переносимости Велафакс можно рекомендовать больным с хроническими болями в шее и спине как для лечения вторичных депрессивных расстройств, так и с целью купирования болевого синдрома.
ЛИТЕРАТУРА
1. Вейн А. М., Вознесенская Т. Г., Голубев В. Г., Дюкова Г. М. Депрессия в неврологической практике. — М.: МИА, 2002. — 160с.
2. Ершова Е. М., Чахава К. О. Хроническая боль и депрессия // Пограничные психические расстройства. — 2006. — № 1.
3. Колосова О. А., Осипова В. В. Современные аспекты клиники и патогенеза мигрени // Журн. невропатологии и психиатрии им. С. С. Корсакова. — 1991. — № 5. — С. 104-106.
4. Морозов Б. Б. Актуальные проблемы патофизиологии (избранные лекции).— М.: Медицина, 2001.— 424 с.
5. Павленко С. С. Развитие депрессивных расстройств у пациентов // Клиническая фармакология и терапия. — 2005. — № 4. — С. 84-87.
6. Табеева Г. Р., Вейн А. М. Фармакотерапия депрессии // Психиатрия и психофармакотерапия. — 2000. — № 1.
7. Boswell M. V., Shah R. V., Everett C. R. et al. Interventional techniques in the management of chronic spinal pain: Evidence-bsed practice guidelines // Pain Physician. — 2005; 8: 1–48.
8. Keefe F. J., Lefebvre J. Pain behavior concepts: Controversies, current status and future directions directions // In G. Gebhart, D. L. Hammond and T. S. Jensen. Proceedings of the VII Word Congress of Pain. — New York: Elsevier. — 1994. — Р. 127-148.
9. Sanders S. H. Behavior assessment of clinical pain: appraisal of current status // New York: Academic Press.— 1979.— Vol. 8.— 310 р.
| Май 2008 г. |